දෙවන වර්ගයේ දියවැඩියා රෝගයේ ප්රතිවිපාක හා සංකූලතා, පළමු වර්ගය: උග්ර හා නිදන්ගත, ඒවා වැළැක්වීම
දියවැඩියා රෝගය සමහර විට අපේ කාලයේ ප්රධාන රෝගය ලෙස හැඳින්වේ - සෑම වසරකම මෙම රෝග විනිශ්චය ඇති රෝගීන්ගේ සංඛ්යාව වැඩිවෙමින් පවතී. 2016 ලෝක සෞඛ්ය සංවිධානයේ වාර්තාවට අනුව, ලෝක වැඩිහිටි ජනගහනයෙන් 8.5% ක් - පුද්ගලයන් දොළොස් දෙනෙකුගෙන් එක් අයෙකු - රුධිරයේ සීනි වැඩිවීමකින් පෙළෙනවා. කෙසේ වෙතත්, සාමාන්ය ජනතාව බොහෝ විට මෙම රෝගය කෙතරම් බරපතළද යන්න සහ ප්රතිකාර නොමැතිකමට හේතුව කුමක්දැයි නොදැන සිටිති. එහි ප්රති As ලයක් ලෙස හෘද රෝග හා පිළිකා සමඟ කාර්මික රටවල පදිංචිකරුවන්ගේ three ාතකයින් තිදෙනාගෙන් එක් අයෙකි දියවැඩියාව.
දියවැඩියා රෝගය: රෝගයේ වර්ග සහ රෝග ලක්ෂණ
දියවැඩියාව යනු ශරීරයේ දුර්වල ග්ලූකෝස් පරිවෘත්තීය ක්රියාවලියට සම්බන්ධ රෝගයකි. අග්න්යාශයේ සංස්ලේෂණය කරන ලද ඉන්සියුලින් නම් හෝමෝනය මෙම ද්රව්යය අවශෝෂණය කර ගැනීමට හේතු වේ. කිසියම් හේතුවක් නිසා ඉන්සියුලින් ප්රමාණවත් නොවන්නේ නම් හෝ පටක එයට ප්රතිචාර දැක්වීම නවත්වන්නේ නම්, ආහාර වලින් අපට ලැබෙන සීනි නෞකාවල සහ සමහර අවයවවල එකතු වේ (ඒවා අතර ස්නායු පටක, වකුගඩු, සුලු පත්රිකාවේ ශ්ලේෂ්මල පටලය ආදිය). අසමානතාවයක් තිබේ: "බහුලත්වය මැද කුසගින්න." සමහර පටක ග්ලූකෝස් නොමැතිව පීඩා විඳින අතර අනෙක් ඒවා අතිරික්තයෙන් හානි වේ.
දියවැඩියාව ඇතිවන්නේ ඇයි? මෙම ප්රශ්නයට පැහැදිලි පිළිතුරක් තවමත් නොපවතී, කෙසේ වෙතත්, විද්යා scientists යන් සෑම වසරකම රෝගයේ වර්ධනයේ යාන්ත්රණයන් පැහැදිලි කරයි. රෝගය ආකාර දෙකකින් වර්ධනය වන බව නිසැකවම තහවුරු කර ඇත:
- ඉන්සියුලින් නිපදවන සෛල මිය ගියහොත් (ප්රතිශක්තිකරණ දෝෂයක් හේතුවෙන් මිනිස් සිරුරේ පටක විදේශීය යැයි හඳුනාගෙන විනාශ වී යයි),
- ශරීර පටක මෙම හෝමෝනයට ප්රතිරෝධී වුවහොත් - පරිභෝජනය කරන කාබෝහයිඩ්රේට් ආහාර විශාල ප්රමාණයක් සමඟ සම්බන්ධ වන ඉන්සියුලින් ප්රතිරෝධය (මෙය තරබාරු පුද්ගලයින් තුළ දක්නට ලැබේ).
පළමු අවස්ථාවේ දී, වෛද්යවරුන් පළමු වර්ගයේ දියවැඩියාව හඳුනා ගනී. මෙය තවමත් සුව කළ නොහැකි රෝගයක් වන අතර එය කාලෝචිත වෛද්ය ප්රතිකාර නොමැතිව රෝගියාගේ මරණයට හේතු වේ. දෙවන අවස්ථාව දියවැඩියාව වර්ග 2 සඳහා සාමාන්ය වේ, වැඩිහිටියන් හා තරබාරු අයගේ රෝගය.
මෙම ව්යාධි විද්යාව ඇති රෝගීන්ගෙන් 10% කටත් වඩා අඩු ප්රමාණයක් දියවැඩියාවෙන් පෙළේ. එය බොහෝ විට යෞවනයන් තුළ සිදුවන අතර එහි රෝග ලක්ෂණ වේගයෙන් ප්රකාශ වේ. ඒවායින් වඩාත් මූලික වන්නේ:
- නිතර නිතර හා අධික ලෙස මුත්රා කිරීම,
- අවිනිශ්චිත කුසගින්න සහ පිපාසය,
- හදිසි බර අඩු වීම (රෝගියාට දින කිහිපයකින් කිලෝග්රෑම් 10 ට වඩා අඩු විය හැක),
- දුර්වලතාවය, නිදිබර ගතිය, තියුණු දෘශ්යාබාධිතභාවය,
- මුඛයෙන් ද්රාව්ය සුවඳ.
මෙම සියලු සං signs ා යාත්රා වල සීනි අතිරික්තයක් සමඟ සම්බන්ධ වේ: ශරීරය ග්ලූකෝස් සාන්ද්රණය අඩු කිරීමට නිෂ් ain ල ලෙස උත්සාහ කරයි, එය මුත්රා සමඟ ඉවත් කරයි. ඉන්සියුලින් එන්නත් කිරීමෙන් රෝගියාට උදව් කළ නොහැකි නම්, මාරාන්තික ප්රති come ලයක් විය හැකිය.
දෙවන වර්ගයේ දියවැඩියාවේ ලක්ෂණයක් වන්නේ රෝගයේ දීර් lat ගුප්ත පා course මාලාවකි: ඉන්සියුලින් ප්රතිරෝධයක් ඇති පුද්ගලයින් වසර ගණනාවක් තිස්සේ රෝගය පිළිබඳව නොදැන සිටිය හැකි අතර එයට ප්රතිකාර නොකෙරේ. මෙහි ප්රති As ලයක් වශයෙන්, ඔවුන් වෛද්යවරයකු හමුවන විට ඔවුන්ගේ තත්වය හෘදයේ හා රුධිර නාල වල ස්නායු, ස්නායු පද්ධතිය, ඇස්, වකුගඩු සහ සමේ ව්යාධි මගින් සංකීර්ණ වනු ඇත.
පහත දැක්වෙන සං by ා මගින් දෙවන වර්ගයේ දියවැඩියාව ඇති බව අනුමාන කරන්න:
- බොහෝ විට මෙම රෝගය වැඩිහිටි තරබාරු පුද්ගලයින් තුළ දක්නට ලැබේ, එබැවින් මෙම ලක්ෂණ දෙකේම සංයෝජනය සීනි සඳහා නිරන්තර රුධිර පරීක්ෂණ සඳහා අවස්ථාවකි,
- දරුණු රෝග ලක්ෂණ - පිපාසය, දියවැඩියාව, දුර්වලතාවය - බොහෝ දුරට නිරීක්ෂණය නොවනු ඇත, රෝගියාගේ ප්රධාන පැමිණිල්ල වනුයේ සමේ කැසීම සහ දුර්වලතාවයයි,
- මීට පෙර සිදු නොවූ බෝවන සමේ තුවාල: ෆුරුන්කල්ස්, කාබන්කල්ස්, කකුල් වල තුවාල සහ - තුවාල සෙමින් සුව කිරීම,
- දෙවන වර්ගයේ දියවැඩියාව සැක කිරීමට හේතුව බොහෝ විට සංකූලතා වේ: ඇසේ සුද ඉවත් කිරීම, කකුල්වල සහ සන්ධිවල වේදනාව, ඇන්ජිනා පෙක්ටෝරිස් යනාදිය.
පළමු වර්ගයේ දියවැඩියාව
රෝග විනිශ්චය තහවුරු කළ දින සිට - පළමු වර්ගයේ දියවැඩියාව - පුද්ගලයෙකුගේ ජීවිතය ආපසු හැරවිය නොහැකි ලෙස වෙනස් වේ. මෙතැන් සිට, මරණය වළක්වා ගැනීම සඳහා, ඔහුගේ ශරීරයේ හෝමෝන නිපදවීමේ lack නතාවයට වන්දි ගෙවමින් ඔහුට දිනපතා ඉන්සියුලින් එන්නත් කිරීමට සිදුවනු ඇත. ඊට අමතරව, රෝගියා තම ජීවිතයේ අවසානය දක්වා නියමිත චර්යා නීති රීති පිළිපදින අතර, නිසි විනයකින් යුතුව, රෝගයේ සංකූලතා වළක්වා ගැනීමට සහ මහලු විය දක්වා සුරක්ෂිතව ජීවත් වීමට ඔහුට ඉඩ සලසයි.
- ජීවන රටාව . රුධිර ග්ලූකෝස් මට්ටමේ තීරණාත්මක වෙනසක් වළක්වා ගැනීම සඳහා (වැඩිවීම හා අඩුවීම මාරාන්තික වන අතර කෝමා තත්වයට පත්විය හැකිය), පළමු වර්ගයේ දියවැඩියා රෝගියෙකුට පෝෂණය, ශාරීරික හා මානසික ආතතිය හොඳින් නිරීක්ෂණය කිරීමට, ආතතිය, රෝග සහ වෙනත් සාධක සැලකිල්ලට ගැනීමට බල කෙරෙයි. යහපැවැත්ම පිළිබඳ. රුධිර ගණනය කිරීම් පාලනය කිරීම සඳහා, සෑම රෝගියෙකුම නිවසේ රුධිර ග්ලූකෝස් මීටරයක් භාවිතා කරයි - නිවසේදී සීනි සාන්ද්රණය මැනීමට ඔබට ඉඩ සලසන උපකරණයකි. එසේම, දියවැඩියා රෝගීන් නිරන්තරයෙන් පරීක්ෂණ තීරු භාවිතයෙන් මුත්රා ග්ලූකෝස් පරීක්ෂා කර සෑම මසකම ඔවුන්ගේ වෛද්යවරයා හමුවන්න.
- .ෂධ . දියවැඩියා රෝගියෙකුගේ ප්රධාන medicine ෂධය ඉන්සියුලින් වන අතර එය නැවත නැවත භාවිතා කිරීම සඳහා සිරින්ජ පෑන් ආකාරයෙන් නිකුත් කෙරේ. ප්රමිතියට අනුව, රෝගියාට එවැනි උපකරණ දෙකක් තිබේ: එකක් දිගු ක්රියාකාරී හෝමෝනයක් (සමට යටින් පරිපාලනය සඳහා දිනකට 1-2 වතාවක්), සහ අනෙක - “අතිශය කෙටි” ඉන්සියුලින්, එන්නත් කිරීම එක් එක් ආහාර වේලෙන් පසුව සහ යහපැවැත්මේ යම් යම් වෙනස්කම් සහිතව අවශ්ය වේ. ඊට අමතරව, රෝගීන් රෝගයේ ඇතිවිය හැකි සංකූලතා වලක්වන drugs ෂධ පා courses මාලා පවත්වයි (නිදසුනක් වශයෙන්, ධමනි ස්රාවය වීම වැළැක්වීම හෝ පර්යන්ත ස්නායු වලට හානි වීම).
- ආහාර වේලක් පළමු වර්ගයේ දියවැඩියාව සමඟ එය අවශ්ය වේ, නමුත් එහි කර්තව්යය වන්නේ ආහාර ප්රශස්ත කිරීමයි (පෝෂ්ය පදාර්ථවල නිවැරදි අනුපාතය නිරීක්ෂණය කිරීම). පාන් පද්ධතියක් (XE) භාවිතා කරමින් රෝගීන් කාබෝහයිඩ්රේට් පිළිබඳ වාර්තාවක් තබා ගන්නා අතර, ආහාර ගැනීමේදී ඔවුන් කොපමණ සීනි ප්රමාණයක් අනුභව කර ඇත්දැයි තක්සේරු කරයි. ඉන්සියුලින් මාත්රාව තෝරා ගැනීමට මෙය අවශ්ය වේ.
දෙවන වර්ගයේ දියවැඩියාව
එය රඳා පවතින්නේ medicines ෂධ ලබා ගැනීම මත පමණක් නොව, රෝගියාගේ මනෝභාවය මත ය. රුධිරයේ සීනි ස්ථාවර කිරීම සඳහා පූර්වාවශ්යතාවක් වන්නේ ජීවන රටාව සහ ආහාර රටාව පිළිබඳව අන්තරාසර්ග විද්යා ologist යාගේ උපදෙස් අනුගමනය කිරීමයි. කෙසේ වෙතත්, බොහෝ රෝගීන්ගේ වයස සහ පුරුදු අනුව මෙය පහසු නැත.
- ආහාර වේලක් - මෙම රෝගයට ප්රතිකාර කිරීමේ වැදගත්ම අංගය. කාබෝහයිඩ්රේට් බහුල රසකැවිලි සහ වෙනත් ආහාර ප්රතික්ෂේප කිරීම සාමාන්ය රුධිර ග්ලූකෝස් මට්ටම යථා තත්වයට පත් කරයි (දියවැඩියා රෝගීන් සඳහා අවසර ලත් හා තහනම් ආහාර සහ පිඟන් පිළිබඳ තොරතුරු පෙව්ස්නර් සායනික පෝෂණ පද්ධතියේ 9 වන වගුවේ දක්වා ඇත). මීට අමතරව, අඩු කැලරි සහිත ආහාර වේලක් බර අඩු කර ගැනීමටත්, පරිවෘත්තීය වේගවත් කිරීමටත්, ශරීරයේ පටක හා අවයවවල ඉන්සියුලින් සංවේදීතාව වැඩි කිරීමටත් හේතු වේ.
- ජීවන රටාව . විශේෂ weight යන් සඳහන් කරන්නේ බොහෝ විට බර අඩු කර ගන්නා දියවැඩියා රෝගීන් තුළ, සමනය කිරීමක් (රෝග ලක්ෂණ තාවකාලිකව අතුරුදහන් වීම) ඇති බවයි. වසර ගණනාවක් තිස්සේ සීනි මට්ටම ස්ථාවර වුවහොත් වෛද්යවරුන්ට සම්පූර්ණ සුවය ලැබීම ගැන කතා කළ හැකිය. එහෙත් එවැනි ප්රති result ලයක් සඳහා අත්යවශ්ය කොන්දේසියක් වන්නේ තරබාරුකමට එරෙහි සටනයි. එබැවින් දියවැඩියා රෝගීන් ඔවුන්ගේ පුරුදු නැවත සලකා බැලිය යුතුය - දිනපතා ශාරීරික අධ්යාපනය සඳහා සැලකිය යුතු කාලයක් වෙන් කිරීම, දුම්පානය අත්හැරීම, ආහාර වේලක් ගැනීම. ස්වාධීන බර අඩු කර ගැනීමට අවස්ථාවක් ලබා නොදෙන ව්යාධිජනක තරබාරුකම සමඟ, බාර්ආට්රික් සැත්කම් නිර්දේශ කරනු ලැබේ - ශල්යමය වශයෙන් ආමාශයේ ප්රමාණය අඩු කිරීම.
- .ෂධ . ආහාරයේ මූලික කාර්යභාරය නොතකා, drug ෂධ ප්රතිකාරය දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් පෝෂණ දෝෂවල බලපෑමෙන් ආරක්ෂා කරයි. අපි කතා කරන්නේ සීනි අඩු කරන drugs ෂධ ගැන වන අතර ඒවා සාමාන්යයෙන් ටැබ්ලට් ආකාරයෙන් විකුණනු ලැබේ. ආහාර වලින් සීනි අවශෝෂණය අඩු කිරීමට, ග්ලූකෝස් වලට පටක වල සංවේදීතාව වැඩි කිරීමට සහ අන්තරාසර්ග අග්න්යාශය උත්තේජනය කිරීමට ඒවා උපකාරී වේ. මෙම ප්රවේශය අකාර්යක්ෂම යැයි පෙනේ නම්, වෛද්යවරයා තවමත් ඔහුගේ වාට්ටුවට ඉන්සියුලින් සඳහා බෙහෙත් වට්ටෝරුවක් ලියයි.
දියවැඩියාව සුව කළ නොහැකි බව සාමාන්යයෙන් විශ්වාස කෙරෙන අතර හයිපර්ග්ලයිසිමියා (අධි රුධිර ග්ලූකෝස්) ඇතිවීමේ ප්රවණතාවයක් ඇති පුද්ගලයින්ට දීර් ,, ප්රීතිමත් ජීවිතයක් ගත කිරීමට ඇති ඉඩකඩ අඩුය. කෙසේ වෙතත්, මෙය එසේ නොවේ. බොහෝ විට, රෝගීන් පවසන්නේ ඔවුන්ගේ සෞඛ්යයට වගකිව යුතු යැයි ඉගැන්වීම, ඔවුන්ගේ ශරීර හොඳ තත්ත්වයේ තබා ගැනීම සහ හානිකර ආහාර, මත්පැන් සහ දුම්කොළ භාවිතය අතහැර දැමීමට බල කිරීම පිළිබඳව තමන්ගේම ආකාරයෙන් දියවැඩියාවට කෘත ful වන බවයි. ඇත්ත වශයෙන්ම, රෝගය සැමවිටම ඛේදජනක ය, නමුත් ප්රතිකාර සඳහා තාර්කික ප්රවේශයක් මඟින් රෝගය මිත්රයෙකු බවට පත් කිරීමට සහ ඉදිරි දශක ගණනාව තුළ බරපතල සෞඛ්ය ගැටලු රාශියක් තුරන් කිරීමට අවස්ථාවක් ලබා දේ.
සංකූලතා වර්ධනය කිරීමේ යාන්ත්රණය
දියවැඩියා රෝගයේ දී ග්ලූකෝස් සෛල තුළට විනිවිද යා යුතු ය (විශේෂයෙන් මාංශ පේශි හා මේද සෛල, සියලු සෛල වලින් 2/3 කට ආසන්න ප්රමාණයක් අඩංගු වේ) සහ ඒවාට ශක්තිය සපයන රුධිරයේ පවතී. තියුණු “පැනීමකින් තොරව” එය නිරන්තරයෙන් ඉහළට ඔසවා තැබුවහොත්, හයිපර්සොමෝලරිටි ඇති කරන ද්රව්යයක් වීම (මේ නිසා තරලය පටක වලින් පිටවී රුධිර නාල පිටාර ගැලීම), එය රුධිර නාලවල බිත්තිවලට හා රුධිර සැපයුම් අවයව වලට හානි කිරීමට හේතු වේ. “ක්රමයෙන්” ප්රමාද ප්රතිවිපාක ඇති වන්නේ එලෙසයි. ඉන්සියුලින් තියුනු ලෙස මග හැරීමට පටන් ගත් විට, හදිසි වෛද්ය ප්රතිකාර අවශ්ය වන උග්ර සංකූලතා ඇති වන අතර ඒවා නොමැතිව මාරාන්තික ලෙස අවසන් විය හැකිය.
පළමු වර්ගයේ දියවැඩියාව සමඟ ඉන්සියුලින් අඩුය. මෙම iency නතාවය එන්නත් කරන ලද තමන්ගේම හෝමෝනයක ප්රතිසමයක් පුරවා නොමැති නම්, සංකූලතා ඉතා ඉක්මණින් වර්ධනය වන අතර පුද්ගලයෙකුගේ ජීවිතය කෙටි කරයි.
දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේදී, තමන්ගේම ඉන්සියුලින් ඇත, නමුත් එය සමඟ ක්රියා කළ යුතු සෛල වලට එය “දැනෙන්නේ නැත”. මෙහිදී, ටැබ්ලට් drugs ෂධ ආධාරයෙන් ප්රතිකාර සිදු කරනු ලබන අතර, ඉන්සියුලින් සඳහා අවශ්ය පටක “ඇඟවුම්” කළ යුතු අතර, එහි ප්රති result ලයක් ලෙස මෙම .ෂධවල ක්රියාකාරී කාලසීමාව සඳහා පරිවෘත්තීය සාමාන්යකරණය වේ. මෙන්න, උග්ර සංකූලතා ඇතිවීමට ඇති ඉඩකඩ අඩුය. බොහෝ විට සිදුවන්නේ පුද්ගලයෙකු තම දියවැඩියාව ගැන දැනගන්නේ පිපාසයෙන් සිටින විට හෝ ඔහු පානය කරන ජලය ප්රමාණය නිසා හෝ රාත්රියේ වැසිකිළියට යා යුතු බවත්, පසුව සංකූලතා ඇති වූ විට දන්නා රෝග ලක්ෂණ නිසා නොවන බවත්ය.
දෙවන වර්ගයේ දියවැඩියාව තුළ මිනිස් පටක සංවේදී නොවන්නේ එහි ඉන්සියුලින් වලට පමණි. එන්නත් වල හෝමෝනය හඳුන්වාදීම පරිවෘත්තීය සාමාන්යකරණය කරයි. එබැවින්, විශේෂ ආහාර වේලක් සහ සීනි අඩු කරන drugs ෂධයකට රුධිරයේ සීනි ප්රමාණය 7 mmol / l ට වඩා අඩු මට්ටමක පවත්වා ගත නොහැකි නම්, මතක තබා ගන්න: ආයු කාලය කෙටි කර එහි ගුණාත්මකභාවය අනවශ්ය මුරණ්ඩුකමෙන් අඩු කරනවාට වඩා බාහිර (බාහිරව පෝෂණය කරන ලද) ඉන්සියුලින් මාත්රාවක් තෝරා ගැනීම සහ නිරන්තරයෙන් drug ෂධය ලබා දීම වඩා හොඳය. ඇත්ත වශයෙන්ම, එවැනි ප්රතිකාරයක් දක්ෂ අන්තරාසර්ග විද්යා ologist යෙකු විසින් නියම කළ යුතු අතර, ඔවුන් මුලින්ම ආහාර වේල සැබවින්ම ප්රයෝජනවත් නොවන බවට වග බලා ගත යුතුය.
උග්ර සංකූලතා
මෙම පදය රුධිර ග්ලූකෝස්වල තියුණු වැඩිවීමක් හෝ අඩුවීමක ප්රති develop ලයක් ලෙස වර්ධනය වන තත්වයන් වන අතර එය මරණය වළක්වා ගැනීම සඳහා කෙටි කාලයක් තුළ ඉවත් කළ යුතුය. ඒවා කොන්දේසි සහිතව බෙදා ඇත: 
- හයිපොග්ලයිසමික් (සීනි මට්ටම අඩු විට) කාටද,
- හයිපර්ග්ලයිසමික් තත්වයන්.
හයිපොග්ලිසිමියා රෝගයට හේතු
බොහෝ විට, මෙම උග්ර සංකූලතාව වර්ධනය වන්නේ:
- ඉන්සියුලින් අධික මාත්රාවක් (නිදසුනක් ලෙස, ඉන්සියුලින් ඒකක 100 ක පරිමාණයකින් ගණනය කර, ඒකක 40 කින් සලකුණු කරන ලද සිරින්ජයක් එන්නත් කර ඇත්නම්, එනම් මාත්රාව 2.5 ගුණයකින් වැඩි විය) හෝ සීනි අඩු කරන ටැබ්ලට්,
- පුද්ගලයෙකුට ඉන්සියුලින් එන්නත් කිරීමෙන් පසුව හෝ ආහාර ගැනීමෙන් පසු ආහාර ගැනීමට අවශ්ය නොවන්නේ නම් හෝ වමනය ඇති විය.
- දරු ප්රසූතිය ඇතුළු දියවැඩියාවෙන් පෙළෙන පුද්ගලයෙකුගේ ශාරීරික වෙහෙසක් දක්නට ලැබුණි.
- දියවැඩියාවෙන් පෙළෙන අයෙකු මත්පැන් අඩංගු පානයක් ගනී,
- රුධිරයේ ග්ලූකෝස් මට්ටම අඩු කරන drugs ෂධ ගන්නා විට ඉන්සියුලින් මාත්රාව සකස් කර නොමැත: බීටා-බ්ලෝකර් (ඇනප්රිලින්, මෙටොප්රොලෝල්, කොර්විටෝල්), කැල්සියම්, ලිතියම්, සාලිසිලික් අම්ලය, විටමින් බී 2, ෆ්ලෝරෝක්විනොලෝන් ප්රතිජීවක (ලෙවොෆ්ලොක්සැසින්) , ඔෆ්ලොක්සැසින්) සහ ටෙට්රාසයික්ලයින් ශ්රේණි.
හයිපොග්ලිසිමියාව බොහෝ විට සිදුවන්නේ දරු ප්රසූතියෙන් පසු, වකුගඩු රෝගයේ ප්රති as ලයක් ලෙස වකුගඩු අකර්මන්ය වීම, අධිවෘක්ක u නතාවයෙන් හෝ හයිපෝතිරයිඩ් තත්වයක් සහිත දියවැඩියා රෝගයේ සංයෝගයක් සමඟ නිදන්ගත හෙපටයිටිස් හෝ හෙපටෝසිස් දියවැඩියාව සමඟ උග්රවීමෙනි.
දියවැඩියා රෝගයෙන් පෙළෙන පුද්ගලයින්, විශේෂයෙන් පළමු වර්ගයේ, සරල හා ඉක්මනින් ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් (රසකැවිලි, සීනි, මී පැණි) මාත්රාවක් ගැනීමෙන් වහාම තමන්ටම උපකාර කර ගැනීම සඳහා හයිපොග්ලිසිමියා රෝග ලක්ෂණ පැහැදිලිව දැනගත යුතුය. එසේ නොමැති නම්, පුද්ගලයා සවි conscious ානිකව සිටියදී ඔබ මෙය නොකරන්නේ නම්, කෝමා තත්වයක් දක්වා සවි ness ් of ාණික කැළඹීමක් ඉතා ඉක්මණින් වර්ධනය වන අතර මස්තිෂ්ක බාහිකය මිය යාමට පෙර මිනිත්තු 20 කින් එය ඉවත් කළ යුතුය (එය ශක්ති ද්රව්යයක් ලෙස ග්ලූකෝස් නොමැති වීම අතිශයින් සංවේදී වේ).
හයිපොග්ලිසිමියා රෝග ලක්ෂණ
හයිපොග්ලිසිමියාව ඉතා භයානක ය, එබැවින් ග්ලූකෝමීටරයක් නොමැති විට සහ පුද්ගලයෙකු සිහිසුන්ව සිටින බවත්, රෝගාතුර වූයේ කුමක් ද යන්නත්, ඔහුට ගත හැකි දේ ගැනත් කිව හැකි සාක්ෂිකරුවන් නොමැතිව, කළ යුතු පළමු දෙය නම්, ඇම්පියුලස් වලින් සාන්ද්රිත ග්ලූකෝස් ද්රාවණයක් ඔහුගේ නහරයට එන්නත් කිරීමයි.
හයිපොග්ලිසිමියාව ආරම්භ වන්නේ:
- දැඩි දුර්වලතාවය
- කරකැවිල්ල
- වෙව්ලන අත්
- කුසගින්න
- සීතල දහඩිය
- තොල්වල හිරිවැටීම
- සමේ පැහැය.
රුධිර ග්ලූකෝස් අඩුවීමක් රාත්රියේදී සිදුවුවහොත්, පුද්ගලයෙකුට නපුරු සිහින දැකීමට පටන් ගනී නම්, ඔහු කෑගසයි, තේරුම්ගත නොහැකි දෙයක් විකෘති කරයි. ඔබ ඔහුව අවදි කර මිහිරි ද්රාවණය බීමත්වීම වලක්වා නොගන්නේ නම්, ඔහු “නින්දට” වඩා ගැඹුරට හා ගැඹුරට කෝමා තත්වයට ඇද වැටෙනු ඇත.
ග්ලූකෝමීටරයක් සමඟ රුධිර ග්ලූකෝස් මැනීමෙන් එහි මට්ටම 3 mmol / l ට වඩා අඩු බව පෙන්වනු ඇත (“අත්දැකීම්” ඇති දියවැඩියා රෝගීන් සාමාන්ය සංඛ්යාවෙන් පවා 4.5-3.8 mmol / l වැනි රෝග ලක්ෂණ දැනෙන්නට පටන් ගනී). එක් අදියරක් අනෙක් අදියර ඉක්මණින් ප්රතිස්ථාපනය කරයි, එබැවින් ඔබ තේරුම් ගත යුතුය (ප්රශස්ත ලෙස - ඔබේ චිකිත්සකවරයාට, අන්තරාසර්ග විද්යා ologist යාට හෝ ගිලන්රථ යවන්නාට දුරකථන ඇමතුමක් භාවිතා කිරීම) විනාඩි 5-10 කින්.
මෙම අවස්ථාවෙහිදී ඔබ මිහිරි ජලය, තේ පානය නොකරන්නේ නම්, සීනි, මී පැණි, රසකැවිලි හෝ ග්ලූකෝස් ස්වරූපයෙන් කාබෝහයිඩ්රේට් (මිහිරි පලතුරු ගණන් නොගනී, එහි ග්ලූකෝස් නොව ෆ ruct ක්ටෝස් අඩංගු වේ) කුඩු හෝ ටැබ්ලට් ආකාරයෙන් ෆාමසියෙහි විකුණනු ලැබේ. , ඊළඟ අදියර සංවර්ධනය වෙමින් පවතී, එහිදී ආධාර දැනටමත් වඩා දුෂ්කර ය:
- ආක්රමණශීලී හෝ අධික අලසකම,
- පිස්සු වචන
- සම්බන්ධීකරණය උල්ලං violation නය කිරීම
- ද්විත්ව පෙනීම පිළිබඳ පැමිණිලි, ඇස් ඉදිරිපිට “මීදුම” හෝ “මැස්සන්” පෙනුම,
- ස්පන්දනයක් පරීක්ෂා කිරීමේදී එහි ඉහළ සංඛ්යාතය ද අනාවරණය වන විට “පහර දෙන” හදවතක් පිළිබඳ පැමිණිලි.
මෙම අදියර ඉතා කෙටි ය. මිහිරි ජලය කුඩා ප්රමාණයක් පානය කිරීමට පුද්ගලයෙකුට බල කිරීමෙන් මෙහි relatives ාතීන්ට තවමත් උපකාර කළ හැකිය. නමුත් මෙය කළ හැක්කේ ඔහු සමඟ සම්බන්ධතා ඇත්නම් සහ ඔහු විසඳුම ගිල දැමීමේ සම්භාවිතාව ඔහුව හුස්ම ගැනීමේ සම්භාවිතාවට වඩා වැඩි නම් පමණි. එවැනි රෝග ලක්ෂණ සහිත රසකැවිලි හෝ සීනි ලබා නොදිය යුතු “ශ්වසන උගුරට” ආහාර ලබා ගැනීමේ හැකියාව නිසාම ඔබට කාබෝහයිඩ්රේට් දියකර ගත හැක්කේ සුළු ප්රමාණයකින් පමණි.
ප්රමාද රෝග ලක්ෂණ:
- සිහිය නැතිවීම
- කැක්කුම
- සම සුදුමැලි, සීතල, ඇලෙන සුළු දහඩියෙන් වැසී ඇත.
මෙම තත්වය තුළ, උපකාර ලබා දිය හැක්කේ ගිලන්රථ කණ්ඩායමට හෝ 40% ග්ලූකෝස් ද්රාවණයක ඇම්පියුලර් 4-5 ක් සහිත ප්රථමාධාර කට්ටලයක් ඇති ඕනෑම සෞඛ්ය සේවකයෙකුට පමණි. එන්නත් නහරයක් බවට පත් කළ යුතු අතර, එවැනි ආධාර සැපයීම සඳහා උපරිම වශයෙන් විනාඩි 30 ක් ලබා දෙනු ලැබේ.මෙම කාල පරාසය තුළ එන්නත් කිරීමට ඔබට කාලය නොමැති නම්, හෝ සම්මතයේ පහළ ඉලක්කම් දක්වා ඉහළ නැංවීම සඳහා ඔබ ග්ලූකෝස් ප්රමාණවත් නොවීම 40% ක් ඇතුළත් කළහොත්, අනාගතයේ දී පුද්ගලයාගේ පෞරුෂය සැලකිය යුතු ලෙස වෙනස් වීමට ඉඩ තිබේ: නිරන්තරයෙන් ප්රමාණවත් නොවීම සහ නොමඟ යාමේ සිට ශාකමය (“ශාකයක් වැනි”) තත්වයකට. කෝමා තත්වයෙන් පැය 2 ක් ඇතුළත ආධාර සැපයීමට අපොහොසත් වීමත් සමඟ, පුද්ගලයාට මියයාමේ අවස්ථාව ඉතා ඉහළය. මෙයට හේතුව බලශක්ති සාගින්නයි, එය මොළයේ සෛල ඉදිමීමට සහ ඒවායේ රක්තපාත පෙනුමට හේතු වේ.
හයිපොග්ලිසිමියා රෝගයට ප්රතිකාර කිරීම ආරම්භ වන්නේ නිවසේ හෝ ග්ලූකෝස් අඩුවීම නිසා පුද්ගලයා "අල්ලා ගත්" ස්ථානයේ ය. චිකිත්සාව ගිලන් රථයේ අඛණ්ඩව සිදුවන අතර ළඟම ඇති බහුවිධ (අන්තරාසර්ග විද්යා දෙපාර්තමේන්තුවක් ඇති) දැඩි සත්කාර ඒකකයේ අවසන් වේ. රෝහල් ගතවීම ප්රතික්ෂේප කිරීම භයානක ය, මන්ද යත්, හයිපොග්ලිසිමියා රෝගයෙන් පසු පුද්ගලයෙකුට වෛද්ය අධීක්ෂණය සහ ඉන්සියුලින් මාත්රාව පිළිබඳ සමාලෝචනයක් අවශ්ය වේ.
හයිපොග්ලිසිමියා වැළැක්වීම
ඔබට දියවැඩියාව තිබේ නම්, ව්යායාම කිරීම ඔබට contraindicated යැයි මින් අදහස් නොවේ. ඒවාට පෙර, ඔබ පාන් ඒකක 1-2 කින් පරිභෝජනය කරන කාබෝහයිඩ්රේට් ප්රමාණය වැඩි කළ යුතුය, පුහුණුවීමෙන් පසුවද එයම කළ යුතුය. ඔබ කඳවුරු බැඳීමට හෝ ගෘහ භාණ්ඩ ගෙනයාමට අදහස් කරන්නේ නම් එය පැය 2 කට වඩා ගත වේ නම්, ඔබ පරිපාලනය කරන “කෙටි” ඉන්සියුලින් මාත්රාව කාර්තුවකින් හෝ අඩකින් අඩු කළ යුතුය. එවැනි තත්වයක් තුළ, ඔබ ග්ලූකෝමීටරයක් භාවිතා කර ඔබේම රුධිර ග්ලූකෝස් මට්ටම පාලනය කළ යුතුය.
දියවැඩියා රාත්රී භෝජන සංග්රහයකට ප්රෝටීන ඇතුළත් විය යුතුය. මෙම ද්රව්ය ග්ලූකෝස් බවට පරිවර්තනය විය හැකි අතර, ඔවුන් මෙය දීර් time කාලයක් තිස්සේ සිදු කරයි, හයිපොග්ලිසිමියා නොමැතිව රාත්රියක් සපයයි.
මත්පැන් යනු දියවැඩියා රෝගියෙකුගේ සතුරා ය. දිවා කාලයේදී දරුකමට හදා ගැනීම සඳහා ගත හැකි උපරිම මුදල ග්රෑම් 50-75 කි.
හයිපර්ග්ලයිසමික් තත්වයන්
මේවාට කෝමා වර්ග තුනක් ඇතුළත් වේ (සහ පෙර, පූර්ව කොන්දේසි):
- ketoacidotic,
- ලැක්ටික් ආම්ලික
- hyperosmolar.
මෙම සියලු උග්ර සංකූලතා සිදුවන්නේ රුධිර ග්ලූකෝස් වැඩිවීමේ පසුබිමට එරෙහිව ය. ඔවුන් රෝහලක, දැඩි සත්කාර ඒකකයේ ප්රතිකාර ලබයි.
කීටොඇසයිඩෝසිස්
මෙය පළමු වර්ගයේ දියවැඩියාවේ පොදු සංකූලතාවකි. එය සාමාන්යයෙන් වර්ධනය වේ:
- ආහාර රුචිය, උණ, ඔක්කාරය හෝ වමනය නොමැති විට සාමාන්යයෙන් සිදුවන ඉන්සියුලින් හෝ සීනි අඩු කරන ටැබ්ලට් ලබා ගැනීමෙන් පසුව
- ප්රධාන වශයෙන් එකම හේතු නිසා සිදුවන ඉහත drugs ෂධ ස්වයං-අවලංගු කිරීමෙන් පසුව,
- උග්ර ගිනි අවුලුවන රෝග, විශේෂයෙන් බෝවන කාරකයක් නිසා ඇති වන රෝග,
- ඉන්සියුලින් ප්රමාණවත් නොවීම,
- ඕනෑම නිදන්ගත රෝගයක් උග්රවීම,
- ඉන්සියුලින් පරිපාලනය හෝ කල් ඉකුත් වූ සීනි අඩු කිරීමේ කාරකය,
- හෘදයාබාධ
- ආ roke ාතය
- කම්පනය
- කම්පන තත්වය (තරල නැතිවීම, රුධිරය නැතිවීම, අසාත්මිකතා - ඇනෆිලැක්සිස්, ප්රතිජීවක පළමු මාත්රාව ගන්නා විට ක්ෂුද්ර ජීවීන්ගේ මහා ක්ෂය වීම),
- sepsis
- ඕනෑම, විශේෂයෙන් හදිසි, මෙහෙයුමක්.
ඉන්සියුලින් හි තියුණු iency නතාවයේ පසුබිමට එරෙහිව ග්ලූකෝස් (ප්රධාන ශක්ති උපස්ථරය) සෛල තුළට ඇතුළු වීම නතර කර රුධිරයේ එකතු වේ. මෙම අත්දැකීම් වලින් සෛල ශරීරයට ආතතියක් වන "ශක්ති සාගින්න". ආතතියට ප්රතිචාර වශයෙන් “ආතති හෝමෝන” විශාල වශයෙන් රුධිරයට මුදා හරිනු ලැබේ: ඇඩ්රිනලින්, කෝටිසෝල්, ග්ලූකොජන්. ඔවුන් රුධිර ග්ලූකෝස් ඊටත් වඩා වැඩි කරයි. රුධිරයේ දියර කොටසෙහි පරිමාව වැඩිවේ. මෙයට හේතුව ග්ලූකෝස් වන ඔස්මොටික් ක්රියාකාරී ද්රව්යය සෛල වලින් ජලය රුධිරයට “ඇදගෙන යාම” ය.
රුධිර පරිමාව වැඩි වීමෙන් ග්ලූකෝස් සැලකිය යුතු සාන්ද්රණයක් තවමත් අඩු කළ නොහැකි බැවින් වකුගඩු මෙම කාබෝහයිඩ්රේට් ඉවත් කිරීමට සම්බන්ධ වේ. නමුත් ඒවා සකසා ඇත්තේ ග්ලූකෝස් සමඟ ඉලෙක්ට්රෝටයිට් (සෝඩියම්, ක්ලෝරයිඩ්, පොටෑසියම්, ෆ්ලෝරීන්, කැල්සියම්) ද මුත්රා තුළට ඇතුළු වන බැවිනි. තමන් වෙත ජලය ආකර්ෂණය කර ගැනීමෙන් ඔවුන් බැහැර කරනු ලැබේ. එහි ප්රති, ලයක් ලෙස ශරීරයේ විජලනය වීම, වකුගඩු හා මොළය ප්රමාණවත් රුධිර සැපයුමකින් පෙළීමට පටන් ගනී. “ඔක්සිජන් සාගින්න” ලැක්ටික් අම්ලය සෑදීම සඳහා සං signal ාවක් ලබා දෙන අතර එහි ප්රති the ලයක් ලෙස රුධිරයේ pH අගය ආම්ලික පැත්තට මාරු වේ.
ඒ අතරම, ශරීරයට ශක්තිය ලබා දිය යුතුය, මන්ද ග්ලූකෝස් විශාල ප්රමාණයක් තිබුණද එය සෛල වලට නොලැබේ. එවිට එය ඇඩිපෝස් පටක වල මේදය බිඳවැටීම සක්රීය කරයි. මේදයෙන් සෛල සමඟ සෛල සැපයීමේ “අතුරු ආබාධය” යනු කීටෝන් (ඇසිටෝන්) ව්යුහයන්ගේ රුධිරයේ පෙනුමයි. ඔවුන් රුධිරයේ pH අගය තවදුරටත් ඔක්සිකරණය කරන අතර අභ්යන්තර අවයව වලට විෂ සහිත බලපෑමක් ඇති කරයි:
- මොළය මත - වි ness ානය අවපාතයට හේතු වේ,
- හදවත මත - රිද්මය බිඳීම,
- ආහාර ජීර්ණ පත්රිකාවේ, ඇපෙන්ඩිසයිටිස් වලට සමාන අවිනිශ්චිත වමනය සහ උදර වේදනාව ඇති කරයි.
- හුස්ම ගැනීම, සිදුවීම අවුස්සයි
Ketoacidosis වල රෝග ලක්ෂණ
කීටොඇසයිඩෝසිස් අදියර 4 කින් ඉදිරියට යයි:
- කීටෝසිස් වියළි සම සහ ශ්ලේෂ්මල පටල නිරීක්ෂණය කරනු ලැබේ, ඔබ ඉතා පිපාසය, දුර්වලතාවය සහ නිදිබර ගතිය වැඩි කරයි, ආහාර රුචිය අඩු වේ, හිසරදය පෙනේ. එය මුත්රා ගොඩක් බවට පත්වේ.
- කීටොඇසයිඩෝසිස්. පුද්ගලයෙකු “ගමනේ දී නින්දට වැටේ”, ස්ථානයෙන් පිටත ප්රශ්නවලට පිළිතුරු සපයයි, ඇසිටෝන් සුවඳ ඔහුගෙන් අහසේ ඇසෙයි. රුධිර පීඩනය අඩු වේ, ස්පන්දනය වැඩි වේ, වමනය පෙනේ. මුත්රා ප්රමාණය අඩු වේ.
- Precoma. පුද්ගලයෙකු දුඹුරු-රතු ස්කන්ධයෙන් වමනය කරන අතරතුර පුද්ගලයෙකු අවදි කිරීම තරමක් අපහසුය. වමනය අතර, හුස්ම ගැනීමේ රිද්මය වෙනස් වී ඇති බව ඔබට පෙනේ: එය නිතර, is ෝෂාකාරී වී ඇත. කම්මුල්වල ලජ්ජාවක් දිස්වේ. උදරය ස්පර්ශ කිරීමෙන් වේදනාකාරී ප්රතික්රියාවක් ඇති වේ.
- කෝමා සිහිය නැතිවීම. මිනිසා සුදුමැලි ය, කම්මුල් රෝස පාට ය, ඔහුගේ හුස්ම is ෝෂාකාරී ය, ඇසිටෝන් සුවඳ දැනේ.
මෙම තත්වය හඳුනා ගැනීම පදනම් වන්නේ රුධිර ග්ලූකෝස් මට්ටම ඉහළ නැංවීම මත වන අතර සීනි සහ කීටෝන් සිරුරු මුත්රා තුළ තීරණය වේ. මුත්රා වල ගිල්වා ඇති විශේෂ පරීක්ෂණ තීරු සමඟ නිවසේදී හඳුනාගත හැකිය.
චිකිත්සාව රෝහලේ දැඩි සත්කාර ඒකකයේ සිදු කෙරෙන අතර ඉන්සියුලින් iency නතාවය කෙටි ක්රියාකාරී drug ෂධයක් මගින් පුරවා ගැනීම සමන්විත වන අතර එය අඛණ්ඩව ක්ෂුද්ර මාත්රාවලින් නහරයට පරිපාලනය කෙරේ. ප්රතිකාරයේ දෙවන “තල්මසා” යනු අයන පොහොසත් ද්රාවණ ස්වරූපයෙන් තමාට අහිමි වූ තරලය පුද්ගලයෙකු වෙත නැවත පැමිණීමයි.
හයිපෙරොස්මොලර් කෝමා
මෙය දෙවන වර්ගයේ දියවැඩියාව ඇති පිරිමින් සහ කාන්තාවන්, සාමාන්යයෙන් වැඩිහිටියන්ගේ දියවැඩියාවේ ප්රතිවිපාකයකි. එය පැන නගින්නේ රුධිරයේ ග්ලූකෝස් සහ සෝඩියම් සමුච්චය වීමේ ප්රති cells ලයක් ලෙසය - සෛල විජලනය වීමට හේතු වන ද්රව්ය හා පටක වලින් ලබාගත් “තරලය” සමඟ සනාල ඇඳ පිටාර ගැලීම.
බඩවැල් ආසාදනය, විෂ වීම, උග්ර කොලෙස්ටිස්ටිටිස්, අග්න්යාශය, රුධිරය නැතිවීම සහ ඩයුරටික් drugs ෂධ හේතුවෙන් වමනය හා පාචනය හේතුවෙන් විජලනය වීමේ පසුබිමකට එරෙහිව හයිපෙරොස්මෝල කෝමා ඇතිවේ. මෙම අවස්ථාවේ දී, ඉන්සියුලින් iency නතාවයක් තිබිය යුතුය, තුවාල, මැදිහත්වීම්, හෝමෝන මගින් උග්ර වේ.
මෙම තත්වය ක්රමයෙන් වර්ධනය වේ - දින කිහිපයක් හෝ දින දුසිම් කිහිපයක්. මුලදී, දියවැඩියා රෝගයේ රෝග ලක්ෂණ තීව්ර වේ: පිපාසය, මුත්රා ප්රමාණය වැඩි වීම සහ ශරීර බර අඩුවීම. කුඩා මාංශ පේශි ඇඹරීම පෙනේ, එය ක්රමයෙන් වැඩි වන අතර කැක්කුම බවට පත්වේ. පුටුව කැඩී ඇත, ඔක්කාරය හා වමනය පෙනේ
පළමු දිනයේ හෝ පසුව වි ness ානයට බාධා ඇති වේ. මුලදී, මෙය අභ්යවකාශයේ දිශානතිය, පසුව මායාවන් සහ මායාවන් ය. පසුකාලීනව, ආ roke ාතය හෝ එන්සෙෆලයිටිස් ඇති අයට සමාන සං signs ා වර්ධනය වේ: අංශභාගය, කථන දුර්වලතා, ස්වේච්ඡා අක්ෂි චලනයන්. ක්රමයෙන්, පුද්ගලයෙකු වඩ වඩාත් “නොසැලෙන” බවට පත්වේ, ඔහුගේ හුස්ම ගැනීම බොහෝ විට මතුපිටින් යුක්ත වන අතර ඔහුට ඇසිටෝන් සුවඳ දැනෙන්නේ නැත.
චිකිත්සාව සමන්විත වන්නේ ඉන්සියුලින්, තරල හා ඉලෙක්ට්රෝටයිට් වල iency නතාවය පිරවීම මෙන්ම දියවැඩියාවේ හයිපර්ස්මෝලර් සංකූලතාවයට හේතු වූ තත්වයට ප්රතිකාර කිරීමෙනි. එය රෝහලේ දැඩි සත්කාර ඒකකයේ සිදු කෙරේ.
ලැක්ටික් අම්ල කෝමා
මෙම සංකූලතාව බොහෝ විට දෙවන වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින් තුළ, විශේෂයෙන් වැඩිහිටියන් (අවුරුදු 50 සහ ඊට වැඩි) තුළ වර්ධනය වේ. එයට හේතුව රුධිරයේ ලැක්ටික් අම්ලයේ (ලැක්ටේට්) අන්තර්ගතය වැඩි වීමයි. පටක වල නිදන්ගත ඔක්සිජන් සාගින්න වර්ධනය වන හෘද වාහිනී පද්ධතියේ සහ පෙනහළු වල රෝග මගින් මෙම තත්වය ප්රකෝප වේ.
ව්යාධි විද්යාව දියවැඩියා රෝගයේ දිරාපත් වීමක් ලෙස පෙන්නුම් කරයි:
- පිපාසය වැඩි විය
- දුර්වලකම, තෙහෙට්ටුව,
- මුත්රා විශාල ප්රමාණයක්.
ලැක්ටික් අම්ලය සමුච්චය වීම නිසා ඇතිවන මාංශ පේශි වේදනාව නිසා ඔබට ලැක්ටික් ඇසිඩෝසිස් සැක කළ හැකිය.
ඉන්පසුව, ඉතා ඉක්මණින් (නමුත් මිනිත්තු කිහිපයකින්, හයිපොග්ලිසිමියා වැනි), රාජ්යයේ උල්ලං violation නයක් වර්ධනය වේ:
- වි .ානය වෙනස් කිරීම
- හුස්ම ගැනීමේ රිද්මයේ වෙනසක්,
- හෘද රිද්ම බාධාව,
- රුධිර පීඩනය අඩු කිරීම.
මෙම තත්වය තුළ, ශ්වසන අත් අඩංගුවට ගැනීම හෝ හෘදයාබාධ හේතුවෙන් මරණය සිදුවිය හැකිය, එබැවින් රෝහල් ගත කිරීම වහාම කළ යුතුය.
රෝග විනිශ්චය සහ ප්රතිකාර
මෙම වර්ගයේ හයිපර්ග්ලයිසමික් කෝමා හඳුනාගත හැක්කේ රෝහලකදී පමණක් වන අතර ඉන්සියුලින්, දියර හා ඉලෙක්ට්රෝටයිට් අඩංගු විසඳුම් මෙන්ම සෝඩා සහ හෘද ක්රියාකාරිත්වයට සහාය වන drugs ෂධවල ක්ෂාරීය ද්රාවණයක සත්යාපිත ප්රමාණයක් ලබා දීමෙන් පුද්ගලයෙකුට සහාය වීම.
ප්රමාද වූ සංකූලතා
මෙම ප්රතිවිපාක ද ජීවිතයේ ගුණාත්මක භාවය සැලකිය යුතු ලෙස නරක අතට හැරෙන නමුත් ඒවා ක්රමයෙන් සිදු කරයි.
නිදන්ගත සංකූලතා වලට විශාල ව්යාධි කාණ්ඩ දෙකක් ඇතුළත් වේ:
- විවිධ අවයව වල සනාල තුවාල.
- ස්නායු පද්ධතියේ ව්යුහයන්ට හානි වීම.
සාමාන්යයෙන්, මෙම සංකූලතා රෝගය ආරම්භ වී වසර 20 ක් හෝ ඊට වැඩි කාලයක් ගත වේ. ඒවා කලින් සිදු වන අතර, නිරන්තරයෙන් ඉහළ යන ග්ලූකෝස් මට්ටම රුධිරයේ රඳවා තබා ගනී.
රෙටිනෝපති
මෙය දියවැඩියාව ඇති සියලුම රෝගීන් තුළ අඩු හෝ වැඩි වශයෙන් මෘදු වන අතර දෘශ්යාබාධිත තත්වයට මග පාදයි. දියවැඩියා රෙටිනෝපති වෙනත් ප්රමාද ප්රතිවිපාක වලට වඩා බොහෝ විට ආබාධිත තත්වයට පත්වන අතර පුද්ගලයෙකුට පෙනීම අහිමි වේ. එක් අන්ධ පුද්ගලයෙකුට, වෙනත් හේතූන් මත, දියවැඩියා සනාල හානිවල ප්රති 25 ලයක් ලෙස 25 ක් අන්ධ වේ.
දෘෂ්ටි විතානයේ යාත්රා වල ග්ලූකෝස් දිගු කාලීනව සාන්ද්රණය වීම ඔවුන්ගේ පටු වීමට හේතු වේ. කේශනාලිකා මෙම තත්වයට වන්දි ගෙවීමට උත්සාහ කරයි, එබැවින් සමහර ස්ථානවල බෑග් වැනි නෙරපීම් දිස්වන අතර එමඟින් රුධිරය දෘෂ්ටි විතානය සමඟ අවශ්ය ද්රව්ය හුවමාරු කර ගැනීමට උත්සාහ කරයි. එය නරක අතට හැරෙන අතර දෘෂ්ටි විතානයේ ඔක්සිජන් හිඟයකින් පෙළේ. එහි ප්රති As ලයක් වශයෙන්, කැල්සියම් ලවණ සහ ලිපිඩ එහි තැන්පත් වන අතර, එම ස්ථානයේ කැළැල් සහ සීල් සෑදී ඇත. මෙම ක්රියාවලිය බොහෝ දුර ගොස් තිබේ නම්, දෘෂ්ටි විතානයේදී අන්ධභාවයට පත්විය හැකිය. එසේම, රක්තපාත රක්තපාත හෝ ග්ලුකෝමා අන්ධභාවයට හේතු විය හැක.
රෝගය ක්රමයෙන් පිරිහෙමින් පවතින දෘෂ්ටිය, දෘශ්ය ක්ෂේත්රවල අඩුවීමක් (එය පැතිවල දුර්වල ලෙස පෙනේ) මගින් පෙන්නුම් කරයි. ආරම්භක අවධියේදී එය හඳුනා ගැනීම වඩා හොඳය, එබැවින් අක්ෂි වෛද්යවරයාගේ පරීක්ෂණයකට භාජනය කිරීම, ඇස්වල අල්ට්රා සවුන්ඩ් ස්කෑන් කිරීම සහ සෑම මාස 6-12 කට වරක් දෘෂ්ටි විතානයේ යාත්රා පරීක්ෂා කිරීම වැදගත් වේ.
නෙෆ්රොෆති
මෙම සංකූලතාව දියවැඩියාවෙන් පෙළෙන රෝගීන් තුළ ඇති වන අතර නිශ්චිත වකුගඩු රෝගයක් අදහස් කරයි, එය අවසානයේ නිදන්ගත වකුගඩු අකර්මණ්යතාවයට හේතු වේ. බොහෝ විට පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙන අය එයින් මිය යයි.
රෝගය ආරම්භ වී වසර 5-10 කට පසුව මුත්රා විශ්ලේෂණය කිරීමේදී දියවැඩියා වකුගඩු හානිය පිළිබඳ පළමු සං signs ා හඳුනාගත හැකිය.
එහි වර්ධනයේ දී, නෙෆ්රොෆති අදියර 3 ක් හරහා ගමන් කරයි:
- මයික්රොඇල්බුමිනියුරියා ආත්මීය සංවේදනයන් පාහේ නොමැත; රුධිර පීඩනය සුළු වශයෙන් වැඩි විය හැකිය. පැය 24 ක් තුළ එකතු කරන ලද මුත්රා වලදී, එන්සයිම ප්රතිශක්තිකරණ, විකිරණශීලී ප්රතිශක්තිකරණ සහ ප්රතිශක්තිකරණ ක්රම.
- ප්රෝටීනියුරියා මෙම අවස්ථාවෙහිදී, මුත්රා වල ප්රෝටීන් විශාල ප්රමාණයක් අහිමි වේ. මීට පෙර යාත්රාවල තරලය රඳවා තිබූ ප්රෝටීන වල iency නතාවයක් මගින් පටකයට ජලය මුදා හැරේ. විශේෂයෙන් මුහුණේ ශෝථය වර්ධනය වන්නේ එලෙසිනි. එසේම, 60-80% මිනිසුන් තුළ, "ඉහළ" සහ "පහළ" පීඩනය වැඩි වේ.
- නිදන්ගත වකුගඩු අසමත්වීම. මුත්රා ප්රමාණය අඩු වේ, සම වියළී හා සුදුමැලි වන අතර අධි රුධිර පීඩනය සටහන් වේ. බොහෝ විට ඔක්කාරය හා වමනය පිළිබඳ කථාංග ඇති අතර, වි ness ානය ද දුක් විඳින අතර, එම නිසා පුද්ගලයෙකු අඩු හා අඩු නැඹුරුවක් සහ විවේචනාත්මක වේ.
මැක්රොන්ජියෝපති
දියවැඩියා රෝගයෙන් පෙළෙන ධමනි ස්රාවය වන සමරු ques ලක සෑදීම සඳහා විශාල යාත්රා වල තත්වයන් නිර්මාණය කරන විට මෙයයි. මෙය හදවතට රුධිරය සපයන යාත්රා වලට බලපායි (එවිට ඇන්ජිනා පෙක්ටෝරිස් සහ හෘදයාබාධ ඇතිවේ), අත් පා (මෙය ගැන්ග්රීන් වලට මග පාදයි), මොළය (මෙය එන්සෙෆලෝපති හා ආ roke ාතය වර්ධනය වීමට හේතු වේ) සහ උදරය (මෙසෙන්ටරික් ත්රොම්බොසිස් වර්ධනය වේ).
එබැවින්, දියවැඩියා එන්සෙෆලෝපති පෙන්නුම් කරන්නේ ප්රගතිශීලී දුර්වලතාවය සහ වැඩ කිරීමේ හැකියාව අඩු වීම, මනෝභාවය වෙනස් වීම, අවධානය අඩුවීම, සිතීම සහ මතකය, හිසරදය ඉවත් කිරීම ය.
පහළ කෙළවරේ සාර්ව චිකිත්සාව උදෑසන කකුල් චලනය වීමේ අපහසුතාවයෙන් පෙන්නුම් කෙරෙන අතර, එය පසුකර යන්නේ, කකුල් මාංශ පේශිවල තෙහෙට්ටුව වැඩිවීම, ඒවා තුළ සීතල දැනීම සහ අධික දහඩිය දැමීමෙනි. තව දුරටත්, කකුල් ඉතා සීතලයි, හිරිවැටෙනවා, නියපොතු මතුපිට අඳුරු, සුදු පැහැයක් ගනී. මෙම අදියරෙන් පසු, ඊළඟට වර්ධනය වන්නේ, පුද්ගලයෙකු ලිහිල් කිරීමට පටන් ගත් විට එය ඇවිදීමට වේදනාකාරී වන බැවිනි. මෙම වේදනාවන් සන්සුන් තත්වයකදී සිදුවිය හැකිය. කකුල් මත සම සුදුමැලි හා සිහින් බවට හැරේ. මෙම සංකූලතාවයේ අවසාන අදියර වන්නේ පාදයේ, ඇඟිලිවල, පහළ පාදයේ ගැන්ග්රීන් ය.
කකුල් වලට රුධිර සැපයුමේ අඩු කැළඹීම් සහිතව, නිදන්ගත ට්රොෆික් වණ ඒවා මත දිස් වේ.
ස්නායු පද්ධතියට හානි වීම
එවැනි ව්යාධි විද්යාවක් මධ්යම හා පර්යන්ත ස්නායු පද්ධතියේ කොටස් වලට බලපෑම් ඇති වූ විට එය දියවැඩියා ස්නායු රෝග ලෙස හැඳින්වේ. මෙය භයානක සංකූලතාවයක් වර්ධනය වීමට හේතු වන එක් සාධකයකි - දියවැඩියා පාදයක්, එය බොහෝ විට කකුල කපා ඉවත් කිරීමට හේතු වේ.
දියවැඩියා ස්නායු රෝගයේ සිදුවීම පිළිබඳ පැහැදිලි පැහැදිලි කිරීමක් නොමැත. සමහර විද්යා scientists යින් විශ්වාස කරන්නේ ඉහළ ග්ලූකෝස් මට්ටමක් ශෝථය හා ස්නායු තන්තු වලට හානි වන අතර දෙවැන්න - සනාල හානිවීම හේතුවෙන් ප්රමාණවත් පෝෂණය නොලැබීම නිසා ස්නායු වල පර්යන්ත දුක් විඳින බවයි.
ස්නායු රෝගයට එහි වර්ගය අනුව විවිධ ආකාරවලින් පෙනී යා හැකිය:
- සංවේදක ස්නායු රෝග දුර්වල සංවේදීතාවයට මග පාදයි, "ඇස්වල කඳුලු" හෝ සිසිල්බවක් දැනීම, ප්රධාන වශයෙන් පහළ අන්තයේ. ඔවුන් වර්ධනය වන විට, මෙම රෝග ලක්ෂණ අත් වලට ("අත්වැසුම්" ප්රදේශය), පපුව සහ උදරය දක්වා ගමන් කරයි. උල්ලං and නය කිරීම් සහ වේදනා සංවේදීතාව හේතුවෙන් පුද්ගලයෙකුට සමේ තුවාල නොපෙනෙන අතර දියවැඩියාව තුළ සුව කිරීමට හා දුර්වල ලෙස සුව කිරීමට ප්රවණතාවක් ඇත.
- හෘද වාහිනී ස්වරූපය විවේකයේදී වේගවත් හෘද ස්පන්දනයකින් ප්රකාශ වන අතර එය හෘදයේ ශාරීරික ක්රියාකාරකම් වලට අනුවර්තනය වීමේ හැකියාව උල්ලං lates නය කරයි.
- ආමාශ ආන්ත්රයික ස්වරූපය. ආහාර මගින් ආහාර ගමන් කිරීම කඩාකප්පල් වේ, ආමාශයේ චලනය වේගවත් හෝ මන්දගාමී වේ, එය ආහාර සැකසීමට බලපායි. පාචනය හා මල බද්ධයේ විකල්පයක් ඇත.
- පූජනීය ප්ලෙක්සස් වල ස්නායු වලින් පීඩා විඳින විට මුත්රා පිටවීම සිදුවේ. එය මුත්රා හා මුත්රාශයේ සුසංයෝගය, පුරුෂයින් තුළ, කාන්තාවන් තුළ ශිෂේණය of ජු වීම හා ශුක්රාණු පිටවීම උල්ලං as නය කිරීමක් ලෙස පෙන්නුම් කරයි - වියළි යෝනි මාර්ගය.
- සමේ ස්වරූපය දහඩිය ග්රන්ථි වලට හානි වීමෙන් ප්රකාශ වන අතර එහි ප්රති the ලයක් ලෙස අන්තර්ක්රියා වියළී යයි.
ස්නායු රෝගය භයානක සංකූලතාවයක් වන අතර, පුද්ගලයෙකුට තම ශරීරයෙන් ලැබෙන සං als ා හඳුනා ගැනීම උල්ලං to නය කිරීම නිසා හයිපොග්ලිසිමියා රෝගය දැනීම නතර වේ.
ස්නායු රෝග ස්වරූපය
දියවැඩියා පාදයක 60-70% අතර එය වර්ධනය වේ; එය සිදුවන්නේ පර්යන්ත ස්නායු වලට හානි වීම නිසා වන අතර එය සාමාන්යයෙන් පාදයේ හෝ අතෙහි පටක වලට ආවේගයන් සම්ප්රේෂණය කිරීම නතර කරයි.
වැඩි ආතතියක් ඇති ප්රදේශවල (බොහෝ විට තනිකරම හා ඇඟිලි අතර) සමේ thick ණවීම, එහි දැවිල්ල ඇතිවීම සහ පසුව වණ අඩුපාඩු ලෙස එය පෙන්නුම් කරයි. පාදය ඉදිමී ස්පර්ශයට උණුසුම් වන අතර පාදයේ අස්ථි හා සන්ධි ද බලපායි. මේ නිසා ස්වයංසිද්ධ අස්ථි බිඳීම් ඇති වේ. වේදනා සංවේදීතාව උල්ලං to නය කිරීම නිසා වණ පමණක් නොව අස්ථි බිඳීම් ද සෑම විටම වේදනාවේ පෙනුම සමඟ නොගැලපේ.
ප්රමාද වූ දියවැඩියා රෝගයට ප්රතිකාර කරන්නේ කෙසේද?
දියවැඩියාවේ සංකූලතා වලට ප්රතිකාර කිරීම පදනම් වී ඇත්තේ “කුළුණු තුනක්” මත ය:
- ග්ලූකෝස් මට්ටම අඩුවීම, භෞතික විද්යාත්මක සම්මත මට්ටමට ගෙන ඒම සහ නඩත්තු කිරීම 4.4 ට වඩා අඩු නොවේ, නමුත් 7 mmol / l ට වඩා වැඩි නොවේ. මෙම අරමුණු සඳහා ඉන්සියුලින් භාවිතා කරනු ලැබේ - කෙටි හා දීර් action ක්රියාමාර්ග (පළමු වර්ගයේ දියවැඩියාවකදී) හෝ සීනි අඩු කරන ටැබ්ලට් (දෙවන වර්ගයේ රෝග සඳහා).
- ඉන්සියුලින් .නතාවයේ ප්රති “ලයක් ලෙස“ නොමඟ ගොස් ”ඇති පරිවෘත්තීය ක්රියාවලීන් සඳහා වන්දි. මේ සඳහා ඇල්ෆා-ලිපොයික් අම්ල සූදානම නියම කරනු ලැබේ (බර්ලිෂන්, ඩයලිපොන්), සනාල සූදානම: පෙන්ටොක්සිෆයිලයින්, ඇක්ටොවජින්, නිකොටින්තික් අම්ලය. ඉහළ ධමනි දර්ශකයක් ඉදිරිපිට (එය ලිපිඩ පැතිකඩ විශ්ලේෂණය මගින් තීරණය වේ), කොලෙස්ටරෝල් අඩු කරන drugs ෂධ නියම කරනු ලැබේ: ස්ටැටින්, ෆයිබ්රේට් හෝ එහි සංයෝජනය.
- විශේෂයෙන් සංවර්ධනය කරන ලද සංකූලතාවයකට ප්රතිකාර කිරීම:
- දෘෂ්ටි විතානය සමඟ, විශේෂයෙන් මුල් අවධියේදී, දෘෂ්ටි විතානය වැළැක්වීම සඳහා දෘෂ්ටි විතානයේ ලේසර් ඡායා පිටපත් කිරීම භාවිතා කරයි. Vitrectomy ද සිදු කළ හැකිය.
- රුධිර පීඩනය අඩු කරන "ෂධ (" ලිසිනොප්රිල් "," එනලාප්රිල් ") නෙෆ්රොෆති නියම කරන විට, අඩු ලුණු සහිත ආහාරයක් නියම කරනු ලැබේ, බලශක්ති පිරිවැය පියවා ගැනීම සඳහා ආහාරයේ කාබෝහයිඩ්රේට් ප්රමාණය වැඩි කිරීම නියම කරනු ලැබේ. නිදන්ගත වකුගඩු අකර්මන්යතාවයේ වර්ධනයත් සමඟ, පෙරිටෝනියල් හෝ රක්තපාත රෝග නිර්ණයන් අනුව දැක්වේ. වකුගඩු බද්ධ කිරීමක් පවා කළ හැකිය.
- ස්නායු රෝගයට බී විටමින් සමඟ ප්රතිකාර අවශ්ය වන අතර එමඟින් ස්නායු සිට මාංශ පේශි දක්වා සන්නයනය වැඩි දියුණු වේ. ප්ලස් මධ්යම ක්රියාකාරී මාංශ පේශි ලිහිල් කරන ද්රව්ය: ගැබොපෙන්ටින්, ප්රෙගබාලින්, කාබමසපයින්.
- දියවැඩියා පාදයක් සමඟ, තුවාල වලට ප්රතිකාර කිරීම, පද්ධතිමය ප්රතිජීවක take ෂධ ගැනීම, අඩු කම්පන සහගත සමේ තුවාල සඳහා විශේෂ සපත්තු පැළඳීම සහ මාත්රා කළ ශාරීරික ක්රියාකාරකම් සඳහා යොමුවීම අවශ්ය වේ.
ළමුන් තුළ දියවැඩියාවේ සංකූලතා
ඉන්සියුලින් iency නතාවයක් ඇති පළමු වර්ගයේ රෝගයක් බොහෝ විට ළමා කාලයේ දී වර්ධනය වන හෙයින්, දරුවන් තුළ දියවැඩියාවේ ප්රධාන සංකූලතා වන්නේ කීටොඇසයිඩෝසිස් සහ හයිපොග්ලිසිමියා ය. ඔවුන් වැඩිහිටියන් මෙන් පෙනේ. හයිපොග්ලිසිමියා සමඟ, වෙව්ලීම පෙනේ, ශරීරය සීතල ඇලෙන සුළු දහඩියෙන් වැසී ඇත, දරුවා ආහාර ඉල්ලා සිටිය හැකිය.
සමහර විට දියවැඩියාව හඳුනාගත් පළමු රෝග ලක්ෂණය වන්නේ උදර වේදනාව සහ වමනයයි, එම නිසා දරුවා බෝවන හෝ ශල්ය රෝහලක රෝහල් ගත කරනු ලැබේ (වේදනාව ඇපෙන්ඩිසයිටිස් රෝගයට බෙහෙවින් සමාන වේ). තවද, සීනි මට්ටම තීරණය කිරීමෙන් පසුව මෙන්ම අමතර පරීක්ෂණ කිහිපයක් සිදු කිරීමෙන් පසුව දියවැඩියාව හඳුනා ගැනීම තහවුරු වේ.
ළමුන් සඳහා උග්ර ලැක්ටික් ආම්ලික හා හයිපර්ස්මෝලර් සංකූලතා ලක්ෂණයක් නොවන අතර එය ඉතා කලාතුරකින් වර්ධනය වේ.
නමුත් දරුවන්ට විශේෂිත වූ ප්රතිවිපාක ඇත:
- නිදන්ගත ඉන්සියුලින් .නතාවය. නුසුදුසු ලෙස තෝරාගත් මාත්රාවක් හෝ එහි අනවසර අඩුවීම සමඟ එය වර්ධනය වේ. එය වර්ධන අවපාතය, වැඩිවිය පැමිණීම, සංවර්ධනය, රුධිර නාල වල ගැටළු ඉක්මනින් මතුවීම ලෙස පෙන්නුම් කරයි. ප්රතිකාර: මාත්රා සමාලෝචනය,
- ඉන්සියුලින් නිදන්ගත මාත්රාව. ආහාර රුචිය, තරබාරුකම, මුල් වැඩිවිය පැමිණීම සහ වේගවත් වර්ධනය මගින් එය ප්රකාශ වේ. උදෑසන දරුවාට හයිපොග්ලිසිමියා රෝග ලක්ෂණ දැනේ (කුසගින්න, දුර්වලකම, දහඩිය දැමීම, වෙව්ලීම, නරක අතට හැරෙන මනෝභාවය). ප්රතිකාර: මාත්රාව සමාලෝචනය.
ප්රමාද වූ සංකූලතා, විශේෂයෙන් සාර්ව ඇන්ජියෝපති, අවුරුදු 10 ක් හෝ ඊට වැඩි පළපුරුද්දක් ඇති වැඩිහිටි 2 වර්ගයේ දියවැඩියා රෝගීන්ගේ වඩාත් ලක්ෂණය වන අතර ළමුන් තුළ කලාතුරකින් වර්ධනය වේ.
දරුවෙකු තුළ දියවැඩියාව වර්ධනය වීම ඔහු මයික්රොඇන්ජියෝපති, වකුගඩු වලට හානි වීම, හෘදය, මුල් ධමනි සනාල හානි, ඇන්ජිනා පෙක්ටෝරිස් සහ වැඩිහිටි වයසේදී නිදන්ගත වකුගඩු අකර්මන්ය වීම වැනි අවදානමකි.
දියවැඩියා ප්රතිවිපාක වර්ධනය වීම වළක්වා ගන්නේ කෙසේද
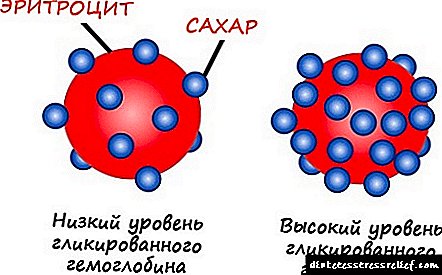
දියවැඩියාවේ සංකූලතා වැලැක්වීමේ ප්රධානතම දෙය නම් රුධිරයේ සාමාන්ය ග්ලූකෝස් හා ග්ලයිකේටඩ් හීමොග්ලොබින් මට්ටම පවත්වා ගැනීමයි. මෙය සිදු කිරීම සඳහා, ඔබ වෛද්යවරයෙකු විසින් තෝරා ගන්නා ලද හයිපොග්ලයිසමික් ප්රතිකාරයක් ගත යුතු අතර, අඩු කාබ් ආහාර වේලක් අනුගමනය කරන්න, ඔබේම බර පාලනය කරන්න, ජීවන තත්ත්වයේ නාමයෙන් නරක පුරුදු අත්හරින්න. රුධිර පීඩනය 130/80 mm Hg සංඛ්යා ඉක්මවා නොයා යුතු බව ඔබ මතක තබා ගත යුතුය.
දෛනික අධ්යයනයන් සිදු කිරීම වැදගත් ය: රුධිර පරීක්ෂණ, මුත්රා පරීක්ෂණ, රුධිර නාල වල ඩොප්ලෙරෝග්රැෆි, අරමුදල් පරීක්ෂණය, සනාල ශල්ය වෛද්යවරුන්ගේ උපදෙස්, හෘද රෝග විශේෂ ne යින් සහ ස්නායු රෝග විශේෂ ologists යින්ගේ සංකූලතා කාලෝචිත ලෙස හඳුනා ගැනීම. රුධිරය සිහින් වීම සඳහා දිනපතා ඇස්පිරින් පානය කිරීම අත් නොහරින්න: මෙය හෘදයාබාධයක්, විශාල රුධිර වාහිනී ත්රොම්බොසිස් හෝ ආ roke ාතය වළක්වා ගත හැකිය.
ඔබේ ශරීරය පරීක්ෂා කිරීම කෙරෙහි විශේෂ අවධානයක් යොමු කිරීම වැදගත්ය, විශේෂයෙන් තුවාල, ඉරිතැලීම් සහ වණ කල්තියා හඳුනා ගැනීම සහ ප්රතිකාර කිරීම සඳහා අත් පා. දියවැඩියා පාදය වැළැක්වීම සඳහා:
- ඔබේ පාද උණුසුම් කිරීමට විදුලි උපකරණ හෝ උණුසුම් ස්නාන මගින් නොව, ලොම් මේස් වලින්,
- සුව පහසු සපත්තු පළඳින්න
- සෑම දිනකම කකුල් ව්යායාම කිරීම
- නියපොතු ගොනුවකින් සලකන්න,
- සේදීමෙන් පසු මෘදු ද්රව්යයකින් ඔබේ පාද මෘදු ලෙස පිස දමන්න, විටමින් ක්රීම් සමඟ ඔබේ සම තෙතමනය කර ගන්න.
මෙය කියවීමට ඔබ උනන්දු වනු ඇත:
සෞඛ්යය පවත්වා ගන්නේ කෙසේද: ශ්රේෂ් doctor වෛද්ය නිකොලායි අමොසොව්ගේ උපදෙස්
පිරිමින්ගේ දියවැඩියාව, ඔබ ඒ ගැන දැනගත යුතු දේ
දියවැඩියාව සඳහා මත්පැන් සහ සිසිල් බීම
රුධිරයේ සීනි පවත්වා ගැනීම සඳහා හොඳම දියවැඩියා පලතුරු
රෝයිබොස් තේ වල ඇදහිය නොහැකි සෞඛ්ය ප්රතිලාභ
කොටස්වල කැටස්ට්රොෆික් වැඩිවීම
සීනි පරිභෝජනය සහ ලෝක සෞඛ්ය සංවිධානය
ඉන්සියුලින් මත යැපෙන සහ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව: වෙනස්කම්
නවීන වෛද්ය විද්යාව දියවැඩියාව වර්ග දෙකක් වෙන්කර හඳුනා ගනී.
පළමු වර්ගය ඉන්සියුලින් මත රඳා පවතී.
මෙම රෝගය සමඟ අග්න්යාශයට ඉන්සියුලින් හෝමෝනය තනිවම නිපදවීමට නොහැකි වේ. දෙවන වර්ගයේ අග්න්යාශය ප්රමාණවත් තරම් ඉන්සියුලින් නිපදවන්නේ නැත, නැතහොත් ශරීරය මෙම ද්රව්යයට ප්රතිචාර නොදක්වයි. අන්තිම වර්ගය තවත් වර්ගයක දියවැඩියාවකි - ගර්භණීභාවය.
එය බොහෝ විට අපේක්ෂා කරන මව්වරුන් තුළ සිදුවන අතර දරුවාගේ උපතින් පසු අතුරුදහන් වේ. රෝගියාගේ ලිංගභේදය සහ වයස ද යම් අර්ථයක් ඇත. පළමු වර්ගයේ දියවැඩියාව ඇතිවීමට ස්ත්රී පුරුෂ භාවය විශේෂයෙන් බලපාන්නේ නැත්නම්, දෙවන අවස්ථාවෙහිදී එය සාමාන්යයෙන් සිදුවන්නේ කාන්තාවන් තුළ ය. බොහෝ විට මෙය සිදුවන්නේ අවුරුදු 40 කට පසුවය.
දෙවන වර්ගයේ දියවැඩියාවේ ලක්ෂණ



මෙම රෝගය සමඟ දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගැනීමට භාවිතා කළ හැකි බාහිර සං signs ා නොමැත. මෙය මෙම රෝගය සහ පළමු වර්ගයේ දියවැඩියාව අතර ඇති වෙනසකි.
රෝගියාට ව්යාධියක් දැනේ, සමහර විට එය අධික වැඩ සහ විශාල ශාරීරික වෙහෙස නිසා ආරෝපණය වේ. ඇත්ත වශයෙන්ම, ශරීරය දැනටමත් ව්යාධිජනක ක්රියාවලියකට භාජනය වෙමින් පවතින අතර, එහි ප්රති result ලයක් ලෙස පරිවෘත්තීය කඩාකප්පල් වන අතර, විෂ ද්රව්ය සෑදීමට පටන් ගනී.
බොහෝ රෝගීන් අත්විඳින ප්රධාන රෝග ලක්ෂණ මෙන්න:

- වියළි මුඛය සහ නිරන්තර පිපාසය,
- සමේ කැසීම
- නිරන්තර වෙහෙස සහ නිදිබර ගතිය,
- පෙනීමේ ගැටළු: ඔබේ ඇස් ඉදිරිපිට සියල්ල බොඳ විය හැකිය,
- අත් පා හිරි වැටීම
- නිතර මුත්රා කිරීම
- ආහාර ගැනීමෙන් පසුව පවා පහව නොයන කුසගින්න පිළිබඳ නිරන්තර හැඟීමක්.
පුද්ගලයෙකුට නාටකාකාර ලෙස බර වැඩිවිය හැකිය, නැතහොත් අනෙක් අතට එය අඩු කර ගත හැකිය. බොහෝ විට දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් තුළ, ගැටළු ආරම්භ වන්නේ සමීප ජීවිතයක ය. සමහර විට කාන්තාවන්ට යෝනි ආසාදන ඇති වේ. රෝගයේ තවත් ලකුණක් වන්නේ වියළි සම සහ ශ්ලේෂ්මල පටල ය.
පුද්ගලයෙකුට මුත්රා සමඟ තරල විශාල ප්රමාණයක් අහිමි වන බැවින් ඔහුගේ ශ්ලේෂ්මල පටල වියළී යනු ඇත. සමට නම්යතාවය නැති වී, පස් පැහැයක් ගනී. එය විශේෂයෙන්ම කකුල් වල පවා අපිරිසිදු පෙනුමක් ලබා ගත හැකිය.

බාහිර සං signs ා මගින් දියවැඩියාව හඳුනා ගැනීම දුෂ්කර බැවින් රසායනාගාර පරීක්ෂණ අවශ්ය වේ. පළමුවෙන්ම, මෙය ග්ලූකෝස් ඉවසීම සඳහා වන පරීක්ෂණයකි, නමුත් තවත් ඒවා තිබේ.
උදාහරණයක් ලෙස, කීටෝන් සිරුරු සඳහා මුත්රා පරීක්ෂණයක්. විවිධ හේතූන් නිසා දෙවන වර්ගයේ දියවැඩියාව වර්ධනය විය හැකිය.
ඒවා අතර - අධි රුධිර පීඩනය, මත්පැන් සහ සිගරට් අනිසි භාවිතය, අධික බර, උදාසීන ජීවන රටාව, ක්ෂණික ආහාර සඳහා ඇති ආදරය. මෙම රෝගය උරුමයෙන් සම්ප්රේෂණය කළ හැකිය.
පළමු වර්ගයේ දියවැඩියාව තරම් ඉන්සියුලින් iency නතාවය වැදගත් නොවේ. ඔහුගේ රුධිරයේ එය සාමාන්යයට වඩා වැඩි විය හැකි නමුත් පටක වලට එහි සංවේදීතාව නැති වේ.
සීනි පරීක්ෂණ සහ වෙනත් රෝග විනිශ්චය ක්රම

ඉහත සඳහන් කළ රෝග ලක්ෂණ කිහිපයක් ඇති වුවද, දෙවන වර්ගයේ දියවැඩියාව ඇති පුද්ගලයෙකු හඳුනා ගැනීමට ඉක්මන් වේ. රෝගය නිවැරදිව තීරණය කළ හැක්කේ විශ්ලේෂණයට පමණි.
මේවායින් සරලම දේ රසායනාගාරයකදී සිදු කරනු ලබන සීනි සඳහා මුත්රා හා රුධිර පරීක්ෂාවකි. නිරෝගී පුද්ගලයෙකු සඳහා, සම්මතය 3.3 සිට 5.5 mmol / L දක්වා පෙන්නුම් කරයි. රෝග විනිශ්චය හිස් බඩක් මත සිදු කළ යුතුය.
ග්ලූකෝස් ඉවසීම සහ දියවැඩියාවේ ගුප්ත ආකාර හඳුනා ගැනීම සඳහා රෝගියාට ඊනියා ආතති පරීක්ෂණය පවරනු ලැබේ. එවැනි අවස්ථාවන්හිදී රුධිර සාම්පල කිහිප වතාවක් සිදු කරනු ලැබේ.
පළමුව, රෝග විනිශ්චය හිස් බඩක් මත සිදු කරනු ලැබේ, ඊළඟ වතාවේ මිහිරි සිරප් භාවිතා කිරීමෙන් පසුව. ග්ලූකෝස් පරිභෝජනයේ ප්රති gl ලයක් ලෙස ග්ලූකෝස් මට්ටම 11 mmol / l ඉක්මවන විට දියවැඩියාව හඳුනා ගැනේ.
මුත්රා වල සීනි නොතිබිය යුතුය. එය සොයාගත හොත්, පළමු වරට රෝග විනිශ්චය සිදු කරන බව අපට නිගමනය කළ හැකිය, නැතහොත් රෝගියාට ප්රතිකාර කිරීම සකස් කළ යුතුය.
දෙවන වර්ගයේ දියවැඩියාව සඳහා පුළුල් ප්රතිකාර කිරීම

දියවැඩියාව ගින්නක් මෙන් මෙම පිළියමට බිය වේ!
ඔබට අයදුම් කිරීමට අවශ්යයි ...

දෙවන වර්ගයේ දියවැඩියාව විවිධ දිශාවලට මුහුණ දී තිබේ. මෙම රෝගයට පුළුල් ලෙස ප්රතිකාර කිරීමෙන් හොඳ ප්රති .ල ලැබේ.
රෝගියා නිරන්තරයෙන් ඔහුගේ තත්වය නිරීක්ෂණය කළ යුතුය: බර, පීඩනය සහ රුධිර ග්ලූකෝස් නිරීක්ෂණය කරන්න. ආහාර ඉතා වැදගත් ය.
යාත්රා සහ ධමනි නිරෝගීව තබා ගැනීම සඳහා, ඔබ බැදපු හා මේද ආහාර මෙන්ම කොලෙස්ටරෝල් අධික ආහාර (බිත්තර, බටර්) වලින් වැළකී සිටිය යුතුය. ලුණු සහ සීනි භාවිතය අවම කළ යුතුය. තමා බර වැඩිවන බව රෝගියාට හැඟේ නම්, ආහාරය වහාම සමාලෝචනය කළ යුතුය.
ශාරීරික ක්රියාකාරකම් ද වැදගත් කාර්යභාරයක් ඉටු කරයි. පුද්ගලයෙකු තුළ බොහෝ රෝග නිශ්චලතාවයෙන් පැන නගී, එබැවින් ඔබ ශාරීරික ශ්රමයෙහි යෙදිය යුතුය, හැකි ව්යායාම කළ යුතුය. වෛද්යවරයෙකු සමඟ නිරන්තර පරීක්ෂණයකට ලක් කිරීමට වග බලා ගන්න.

ඊට අමතරව, සීනි මට්ටම අඩු කරන සහ පටක මගින් ඉන්සියුලින් නිපදවීම උත්තේජනය කරන drugs ෂධ වෛද්යවරයා විසින් නියම කරනු ලැබේ. සීනි අඩු කරන ations ෂධ වන්නේ ස්ටාර්ලික්ස්, මෙට්ෆෝමින්, තියාසොලඩිනෝන් ව්යුත්පන්නයන් සහ වෙනත් ය.
ඔබ අනවශ්ය ලෙස ඉන්සියුලින් ගැනීම ආරම්භ නොකළ යුතුය. පසුව එය ප්රතික්ෂේප කිරීම ඉතා අපහසු වනු ඇත. ශාරීරික ක්රියාකාරකම් සමඟ මෙම ද්රව්ය නිරන්තරයෙන් ආහාරයට ගැනීමෙන් ග්ලූකෝස් මට්ටම බෙහෙවින් අඩු කර හයිපොග්ලිසිමියා වර්ධනය වීමට හේතු වේ.
මීටරය සහ පරීක්ෂණ තීරු භාවිතා කිරීම සඳහා උපදෙස්
දියවැඩියාව ඇති සෑම පුද්ගලයෙකුටම තිබිය යුතු වැදගත්ම උපාංගය ග්ලූකෝමීටරයකි. රුධිරයේ ඇති ග්ලූකෝස් මට්ටම මැනීමට සහ මෙම දර්ශකයන්ට අනුකූලව ආහාර වේල සකස් කිරීමට එය ඔබට ඉඩ සලසයි. ඔබට සෑම ෆාමසියකින්ම එය මිලදී ගත හැකි අතර බොහෝ රක්ෂණ සමාගම් එවැනි උපකරණයක් සහ පරීක්ෂණ තීරු මිලදී ගැනීම සඳහා ගෙවනු ලැබේ.
මීටරය භාවිතා කිරීම සඳහා ඉක්මන් මඟ පෙන්වීමක් මෙන්න:

- එහි භාවිතය සඳහා නීති රීති හොඳින් අධ්යයනය කිරීම අවශ්ය වන අතර පසුව ඔබේ දෑත් හොඳින් සෝදන්න. පළමුවෙන්ම, මෙය රෝගියා රුධිරය ගන්නා ප්රදේශයට අදාළ වේ. රීතියක් ලෙස, එය ඇඟිල්ලෙන් ගනු ලැබේ, නමුත් නව පරම්පරාවේ ග්ලූකෝමීටර මඟින් අතේ ඕනෑම කොටසක් භාවිතා කිරීමට ඔබට ඉඩ සලසයි,
- කපු බෝලයක් මත්පැන් සමඟ පොඟවා ගත යුතුය. එවිට පිටි ගුලිය තීරුවක් මීටරයේ සොකට්ටුවට ඇතුල් කරනු ලැබේ,
- කපු පුළුන් වලින් සාම්පලය පිස දැමිය යුතු කොටස පිස දැමිය යුතුය. එය වියළී යන තෙක් බලා සිටීමට අවශ්ය නැත: මෙය වඳභාවය සහතික කිරීමට උපකාරී වේ,
- පරීක්ෂක තීරුවට රුධිර බිංදුවක් මිරිකා ගැනීමට උපාංගය ඉල්ලා සිටින තෙක් ඔබ බලා සිටිය යුතුය,
- සෑම විටම ඇතුළත් කර ඇති විශේෂ ලැන්සෙට් සමඟ, ඔබ රුධිර බිංදුවක් ගත යුතුය. ඉන්පසු එය පරීක්ෂණ තීරුව මත තබා ඇත.
දැන් ඉතිරිව ඇත්තේ ප්රති .ලය එනතෙක් බලා සිටීම පමණි. නියැදිය තීරුවට ඇතුළු වී මීටරයෙන් අනාවරණය වූ විට, ගණන් කිරීම ආරම්භ වේ. පොරොත්තු කාලය උපාංගයේ වර්ගය මත රඳා පවතී. පැරණි පරම්පරාවේ උපාංග සාමාන්යයෙන් තත්පර 20-30 ක් ගතවේ, නව ඒවා ප්රමාණවත් වන්නේ පහේ සිට හය දක්වා ය. ප්රති result ලය ලැබුණු විට, උපාංගය බීප් වනු ඇත.

ග්ලූකෝමීටර ඔප්ටියම් ඔමේගා
ෆාමසි වලදී ඔබට එවැනි උපකරණ පුළුල් පරාසයක් සොයාගත හැකිය. තෝරාගැනීමේදී, උපාංගයේ මිල සහ පරීක්ෂණ තීරු වල පිරිවැය යන දෙකටම ඔබ අවධානය යොමු කළ යුතුය. මිල සඳහා වඩාත් විශ්වාසදායක හා ප්රශස්ත එකක් වන්නේ ඔප්ටියම් ඔමේගා ග්ලූකෝමීටරයයි.
එහි වාසි අතර - අධ්යයනයේ වේගය තත්පර 5 නොඉක්මවන, භාවිතයේ පහසුව සහ අවසාන පරීක්ෂණ පනහෙහි ප්රති results ල සුරැකීමේ හැකියාව.
ලබාගත් දත්ත පටිගත කිරීම යෝග්ය වේ. බොහෝ ස්මාර්ට් උපාංග මතකයේ තොරතුරු ගබඩා කිරීමේ හැකියාව තිබියදීත්, ඇඟවුම් සහිත සටහන් පොතක් දියවැඩියා රෝගියෙකුට වඩාත් පහසු වනු ඇත. දියවැඩියා රෝගියෙකු සඳහා නියැදීමේ වාර ගණන වෛද්යවරයෙකු සමඟ සාකච්ඡා කළ යුතුය.
දෙවන වර්ගයේ දියවැඩියාවට හේතු
දෙවන වර්ගයේ දියවැඩියාවට නිශ්චිත හේතු තවමත් තහවුරු කර නොමැත. මෙම මාතෘකාව පිළිබඳ පර්යේෂණ පවත්වන ලෝක විද්යා scientists යින් ඉන්සියුලින් සඳහා සංවේදීතාව සහ සෛල ප්රතිග්රාහක ගණන උල්ලං by නය කිරීම මගින් රෝගයේ පෙනුම පැහැදිලි කරයි: ප්රතිග්රාහක ඉන්සියුලින් වලට දිගටම ප්රතිචාර දක්වයි, නමුත් ඒවායේ සංඛ්යාවේ අඩුවීමක් මෙම ප්රතික්රියාවේ ගුණාත්මකභාවය අඩු කරයි. ඉන්සියුලින් නිපදවීමේ උල්ලං lations නයන් සිදු නොවන නමුත් අග්න්යාශයේ හෝමෝනය සමඟ අන්තර්ක්රියා කිරීමට හා ග්ලූකෝස් පූර්ණ ලෙස අවශෝෂණය කර ගැනීමට සෛලවලට ඇති හැකියාව නැති වී යයි.
දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වීමට සාධක කිහිපයක් හඳුනාගෙන ඇත:
- හෝමෝන මට්ටමේ වෙනස්වීම් හේතුවෙන් නව යොවුන් වියේ දී වැඩිවිය පැමිණීමේ දී දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේ අවදානම වැඩි ය.
- සංඛ්යාලේඛනවලට අනුව, පිරිමින්ට වඩා කාන්තාවන්ට ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව ඇතිවීමේ ඉඩකඩ වැඩිය.
- බොහෝ විට මෙම රෝගය අප්රිකානු ඇමරිකානු ජාතියේ නියෝජිතයින් තුළ දක්නට ලැබේ,
- තරබාරු පුද්ගලයින් දියවැඩියාවට ගොදුරු වේ.
සමහර විට මෙම රෝගය සමීප relatives ාතීන් තුළ නිරීක්ෂණය කළ හැකිය, කෙසේ වෙතත්, මෙම ව්යාධි විද්යාවේ උරුමය පිළිබඳ පැහැදිලි සාක්ෂි දැනට ලැබී නොමැත.
, , , , , , ,
දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වීමට දායක වන වෙනත් සාධක සමඟ, රෝගයේ හේතු විද්යාවේ විශාල කාර්යභාරයක් ඉටු කරනුයේ නරක පුරුදු මගිනි: ශාරීරික ක්රියාකාරකම් නොමැතිකම, අධික ලෙස ආහාර ගැනීම, දුම් පානය කිරීම යනාදිය. නිතර නිතර මත්පැන් පානය කිරීම ව්යාධි විද්යාවේ එක් හේතුවක් ලෙස සැලකේ. ඇල්කොහොල් මගින් අග්න්යාශයේ පටක වලට හානි සිදුවිය හැකි අතර ඉන්සියුලින් ස්රාවය වීම වළක්වන අතර එයට සංවේදීතාව වැඩි කරයි, පරිවෘත්තීය ක්රියාවලීන් කඩාකප්පල් කරයි.
නිදන්ගත මත්පැන් පානයෙන් පෙළෙන පුද්ගලයින් තුළ අග්න්යාශය ප්රමාණයෙන් සැලකිය යුතු ලෙස අඩු වන අතර ඉන්සියුලින් හෝමෝනය නිපදවන බීටා සෛල වලට ඇට්රොෆි ඇති බව පර්යේෂණාත්මකව ඔප්පු කර ඇත.
දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට රුධිර ග්ලූකෝස් මට්ටම අඩු කිරීමට එතනෝල්ට ඇති හැකියාව විශාල අනතුරකි. සංඛ්යාලේඛනවලට අනුව, හයිපොග්ලයිසමික් කෝමා රෝගීන්ගෙන් 20% ක් සිදුවන්නේ මත්පැන් පානය කිරීම හේතුවෙනි.
සිත්ගන්නා කරුණ නම්, රෝගය ඇතිවීම මත්පැන් පානය කරන මාත්රාව මත රඳා පවතී. එබැවින්, කුඩා ප්රමාණයක් (දිනකට ග්රෑම් 6-48) පානය කරන විට, දියවැඩියාව ඇතිවීමේ අවදානම අඩු වන අතර, දිනකට මත්පැන් ග්රෑම් 69 කට වඩා පානය කරන විට, ඊට පටහැනිව, එය වැඩිවේ.
සාරාංශගත කිරීම සඳහා, විශේෂ experts යන් විසින් මත්පැන් පානය කිරීමේ රෝග නිවාරණ අනුපාතය තීරණය කරන ලදී:
- වොඩ්කා 40 ° - දිනකට ග්රෑම් 50,
- වියළි හා අර්ධ වියළි වයින් - දිනකට මිලි ලීටර් 150,
- බියර් - දිනකට මිලි ලීටර් 300 යි.
අතුරුපස වයින්, ෂැම්පේන්, මත්පැන්, කොක්ටේල් සහ සීනි අඩංගු වෙනත් බීම තහනම්ය.
ඉන්සියුලින් ලබා ගන්නා රෝගීන් මත්පැන් පානය කිරීමෙන් පසු එහි මාත්රාව අඩු කළ යුතුය.
දිරාපත් වූ අවධියේදී, ඕනෑම මත්පැන් භාවිතය contraindicated.
හිස් බඩක් මත මත්පැන් ගැනීම නිර්දේශ නොකරයි.
අඩු මධ්යසාර උපාධියක් සහිත සැහැල්ලු ප්රභේද තෝරා ගැනීමට බියර් වඩා හොඳය.
මත්පැන් පානය කිරීමෙන් පසු, ඔබ සුලු කෑමක් නොමැතිව නින්දට නොයා යුතුය. සීනි ප්රමාණය තියුනු ලෙස අඩුවීමෙන් නින්දේදී පවා හයිපොග්ලයිසමික් කෝමා ඇතිවිය හැක.
මත්පැන් සහ දෙවන වර්ගයේ දියවැඩියාව එක් අර්ථයකින් ඒකාබද්ධ කළ හැකි නමුත් මෙය අවශ්ය දැයි සිතා බලන්න?
, , , , , ,
විය හැකි දියවැඩියා සංකූලතා සහ ප්රතිවිපාක
මෙම රෝගය සමඟ කාබෝහයිඩ්රේට් පරිවෘත්තීය කඩාකප්පල් වන අතර එවැනි ව්යාධි විද්යාවක ප්රති result ලයක් ලෙස අභ්යන්තර අවයව අක්රීය වීමට පටන් ගනී.
දෙවන වර්ගයේ දියවැඩියාවේ එක් පොදු සංකූලතාවයක් වන්නේ දියවැඩියා කීටොසයිඩෝසිස් ය. එය සිදුවන්නේ කීටෝන් සිරුරු හෝ මේද බිඳවැටීමේ නිෂ්පාදන ශරීරයේ එකතු වීම හේතුවෙනි.
එහි ප්රති As ලයක් වශයෙන් පුද්ගලයෙකුට වරින් වර සිහිය නැති විය හැකි අතර දුර්ලභ අවස්ථාවන්හිදී දියවැඩියා කෝමා තත්වයක් ඇති වේ. නුසුදුසු ලෙස තෝරාගත් මාත්රාවක් සමඟ සහ තවත් සමහර අවස්ථාවලදී හයිපොග්ලිසිමියා වර්ධනය විය හැකිය.
මොළයට සාමාන්ය ක්රියාකාරිත්වය සඳහා ග්ලූකෝස් අවශ්ය වන අතර මධ්යම ස්නායු පද්ධතිය එහි .නතාවයෙන් පෙළේ. ශරීරයේ අධික ග්ලූකෝස් ප්රමාණයක් ඇති විට හයිපර්ග්ලයිසිමියාව දියවැඩියාවේ තවත් සංකූලතාවයක් විය හැකිය.

සමහර අවස්ථාවල වෙනත් බරපතල සෞඛ්ය ගැටලු පැන නගී:
- දියවැඩියා පාදයපුද්ගලයෙකුගේ කකුල් වලට බලපාන. සමහර විට ගැන්ග්රීන් වලට තුඩු දෙන ආධාරක පෙනෙන්නට තිබේ,
- ආ roke ාතයක්, එය දුර්වල සංසරණයේ ප්රති ence ලයකි,
- හෘදයාබාධකිරීටක යාත්රා වලට හානි වීම නිසා,
- බහු අවයවිකතාවදියවැඩියා රෝගීන්ගෙන් අඩකට ආසන්න සංඛ්යාවක.
උග්ර ස්වරූපයෙන් සංකූලතා ඇති වූ විට, රෝගීන්ට රෝහල් ගත කිරීම අවශ්ය වේ. රෝගියාට ations ෂධ, විටමින් නියම කරනු ලබන අතර අවශ්ය නම් ශල්යකර්ම සිදු කරනු ලැබේ.
දෙවන වර්ගයේ දියවැඩියාවේ රෝග ලක්ෂණ
දෙවන වර්ගයේ දියවැඩියාව වර්ධනය වන බව පෙන්නුම් කරන මූලික ප්රකාශනයන් වන්නේ:
- නිරන්තරයෙන් පානය කිරීමට ඇති ආශාව,
- මුත්රා කිරීම නිතර නිතර,
- වුල්ෆ් රුචිය
- එක් දිශාවකට හෝ වෙනත් දිශාවකට ශරීර බරෙහි උච්චාවචනයන්,
- උදාසීනත්වය සහ තෙහෙට්ටුව පිළිබඳ හැඟීම.
ද්විතියික සලකුණු වලට ඇතුළත් වන්නේ:
- දුර්වල ප්රතිශක්තිය, නිරන්තර බැක්ටීරියා රෝග,
- අත් පා වල අස්ථිර සංවේදක කැළඹීම්, pruritus,
- දෘශ්යාබාධිත වීම
- සුව කිරීමට අපහසු බාහිර වණ සහ ඛාදනය ඇතිවීම.
දෙවන වර්ගයේ දියවැඩියාව විවිධ බරපතල විකල්පයන් සමඟ ඇතිවිය හැකිය:
- මෘදු උපාධිය - පෝෂණ මූලධර්ම වෙනස් කිරීමෙන් හෝ දිනකට සීනි අඩු කරන නියෝජිතයෙකුගේ උපරිම එක් කැප්සියුලයක් භාවිතා කිරීමෙන් රෝගියාගේ තත්වය වැඩිදියුණු කළ හැකිය.
- මධ්යම උපාධිය - දිනකට සීනි අඩු කරන drug ෂධයක කැප්සියුල දෙකක් හෝ තුනක් භාවිතා කරන විට වැඩි දියුණු වීමක් සිදු වේ,
- දැඩි ස්වරූපය - සීනි අඩු කරන drugs ෂධ වලට අමතරව, ඔබ ඉන්සියුලින් හඳුන්වාදීමට යොමු විය යුතුය.
කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධ සඳහා වන්දි ගෙවීමට ශරීරයට ඇති හැකියාව මත පදනම්ව, අදියර තුනක් ඇත:
- වන්දි අවධිය (ආපසු හැරවිය හැකි).
- අනුකාරක අවධිය (අර්ධ වශයෙන් ආපසු හැරවිය හැකි).
- දිරාපත්වීමේ අවධිය (කාබෝහයිඩ්රේට් පරිවෘත්තීය ආපසු හැරවිය නොහැකි ආබාධ).
, , , ,
අදාළ වීඩියෝ
වීඩියෝවේ දියවැඩියාව 1, 2 වර්ගයේ රෝග ලක්ෂණ සහ සං about ා ගැන:
දෙවන වර්ගයේ ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව සම්පූර්ණයෙන් සුව කළ නොහැකි නමුත් නිසි ලෙස ප්රතිකාර කළහොත් පුද්ගලයාට නිරෝගී බවක් දැනෙනු ඇත. නිසි ලෙස තෝරාගත් ආහාර වේලක්, ශාරීරික ක්රියාකාරකම්, සෞඛ්ය සම්පන්න ජීවන රටාවක් අප්රසන්න රෝග ලක්ෂණ ඉවත් කර සංකූලතා වළක්වා ගැනීමට උපකාරී වේ.
සංකූලතා සහ ප්රතිවිපාක
සනාල පද්ධතිය දෙවන වර්ගයේ දියවැඩියාවේ සංකූලතා වලට ගොදුරු වේ. සනාල ව්යාධි විද්යාවට අමතරව තවත් රෝග ලක්ෂණ ගණනාවක් වර්ධනය විය හැකිය: හිසකෙස් නැතිවීම, වියළි සම, නියපොතු වල තත්වය පිරිහීම, රක්තහීනතාවය සහ thrombocytopenia.
දියවැඩියාවේ බරපතල සංකූලතා අතර, පහත සඳහන් කරුණු ඉස්මතු කළ යුතුය:
- ප්රගතිශීලී ධමනි සිහින් වීම, කිරීටක රුධිර සැපයුම මෙන්ම අත් පා සහ මොළයේ පටක උල්ලං violation නය කිරීමක් ඇති කරයි.
- ආ roke ාතය
- දුර්වල වකුගඩු ක්රියාකාරිත්වය,
- දෘෂ්ටි විතානයට හානි වීම
- ස්නායු තන්තු හා පටක වල පිරිහෙන ක්රියාවලි,
- පහළ අන්තයට ඛාදනය හා ulcerative හානිය,
- බෝවන රෝග (ප්රතිකාර කිරීමට අපහසු බැක්ටීරියා සහ දිලීර ආසාදන),
- හයිපොග්ලයිසමික් හෝ හයිපර්ග්ලයිසමික් කෝමා.
, , , , ,
ප්රතිවිපාක
දියවැඩියා රෝගයේ චිකිත්සක පියවර සාමාන්යයෙන් දිරාපත් වීම වැළැක්වීම සහ වන්දි ගෙවීමේ තත්වයක් පවත්වා ගැනීම අරමුණු කර ගෙන ඇති හෙයින්, ප්රතිවිපාක තක්සේරු කිරීම සඳහා මෙම වැදගත් සංකල්ප පිළිබඳව අප හුරු කර ගනිමු.
රෝගියාගේ රුධිරයේ සීනි මට්ටම සාමාන්යයට වඩා මඳක් වැඩි නමුත් සංකූලතා ඇතිවීමේ ප්රවණතාවක් නොමැති නම්, මෙම තත්වය වන්දි ලෙස සැලකේ, එනම් ශරීරයට තවමත් කාබෝහයිඩ්රේට් පරිවෘත්තීය ආබාධයකට මුහුණ දිය හැකිය.
සීනි මට්ටම අවසර ලත් අගයන්ට වඩා බෙහෙවින් වැඩි නම් සහ සංකූලතා වර්ධනය වීමේ ප්රවණතාව පැහැදිලිව නිරීක්ෂණය කළ හොත්, මෙම තත්වය දිරාපත් වන බව කියනු ලැබේ: වෛද්ය ආධාර නොමැතිව ශරීරයට තවදුරටත් මුහුණ දිය නොහැක.
පා course මාලාවේ තුන්වන, අතරමැදි අනුවාදයක් ද ඇත: උපසම්පදාවේ තත්වය. මෙම සංකල්ප වඩාත් නිවැරදිව වෙන් කිරීම සඳහා අපි පහත යෝජනා ක්රමය භාවිතා කරමු.
, , , , , , , , ,
දෙවන වර්ගයේ දියවැඩියාව සඳහා වන්දි
- හිස් බඩක් මත සීනි - 6.7 mmol / l දක්වා,
- ආහාර වේලකට පසු පැය 2 ක් සඳහා සීනි - 8.9 mmol / l දක්වා,
- කොලෙස්ටරෝල් - 5.2 mmol / l දක්වා,
- මුත්රා වල සීනි ප්රමාණය 0%,
- ශරීර බර - සාමාන්ය සීමාවන් තුළ (“වර්ධන us ණ 100” සූත්රයට අනුව ගණනය කළහොත්),
- රුධිර පීඩන දර්ශක - 140/90 mm RT ට වඩා වැඩි නොවේ. කලාව.
, , , , , , , , ,
දෙවන වර්ගයේ දියවැඩියාවට අනුපූරකය
- හිස් බඩක් මත සීනි මට්ටම - 7.8 mmol / l දක්වා,
- ආහාර වේලකට පසු පැය 2 ක් සඳහා සීනි මට්ටම - 10.0 mmol / l දක්වා,
- කොලෙස්ටරෝල් දර්ශක - 6.5 mmol / l දක්වා,
- මුත්රා වල සීනි ප්රමාණය 0.5% ට වඩා අඩුය,
- ශරීර බර - 10-20% කින් වැඩි කිරීම,
- රුධිර පීඩන දර්ශක - 160/95 mm RT ට වඩා වැඩි නොවේ. කලාව.
දිරාපත් වූ දෙවන වර්ගයේ දියවැඩියාව
- හිස් බඩක් මත සීනි මට්ටම - 7.8 mmol / l ට වඩා,
- ආහාර වේලකට පසු සීනි මට්ටම - 10.0 mmol / l ට වඩා,
- කොලෙස්ටරෝල් දර්ශක - 6.5 mmol / l ට වැඩි,
- මුත්රා වල සීනි ප්රමාණය 0.5% ට වඩා වැඩිය,
- ශරීර බර - සාමාන්යයෙන් 20% ට වඩා,
- රුධිර පීඩන දර්ශක - 160/95 සහ ඊට වැඩි.
වන්දි ගෙවීමෙන් දිරාපත් වූ තත්වයකට මාරුවීම වැළැක්වීම සඳහා, පාලන ක්රම සහ යෝජනා ක්රම නිවැරදිව භාවිතා කිරීම වැදගත්ය. අපි නිවසේදී සහ රසායනාගාරයේදී නිරන්තර පරීක්ෂණ ගැන කතා කරමු.
කදිම විකල්පය නම් දිනකට කිහිප වතාවක් සීනි මට්ටම පරීක්ෂා කිරීමයි: උදෑසන හිස් බඩක් මත, උදේ ආහාරය, දිවා ආහාරය සහ රාත්රී ආහාරයෙන් පසුව සහ නින්දට ටික වේලාවකට පෙර. අවම චෙක්පත් ගණන උදේ ආහාරයට පෙර සහ නින්දට යාමට පෙර උදේ වේ.
මුත්රා පරීක්ෂණයකදී සීනි සහ ඇසිටෝන් තිබීම අවම වශයෙන් සති 4 කට වරක් නිරීක්ෂණය කිරීම රෙකමදාරු කරනු ලැබේ. දිරාපත් වූ තත්වයක් සමඟ - බොහෝ විට.
වෛද්යවරයාගේ උපදෙස් දැඩි ලෙස අනුගමනය කරන්නේ නම් දෙවන වර්ගයේ දියවැඩියාවේ ප්රතිවිපාක වළක්වා ගත හැකිය.
දියවැඩියාව සමඟ, ඔබ පෝෂණය හා ජීවන රටාව පිළිබඳ විශේෂ නීති රීති පිළිපදිනවා සේම, ඔබේ වෛද්යවරයා විසින් නියම කරනු ලබන taking ෂධ ලබාගෙන ප්රතිකාර ක්රම අනුගමනය කළහොත් ඔබට පූර්ණ ජීවිතයක් ගත කළ හැකිය.
ඔබේ තත්වය ප්රවේශමෙන් අධීක්ෂණය කරන්න, ඔබේ රුධිරයේ සීනි මට්ටම සහ රුධිර පීඩනය නිරන්තරයෙන් පරීක්ෂා කර ඔබේ බර නිරීක්ෂණය කරන්න.
, , , , , , , ,
දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගැනීම
ව්යාධි විද්යාවේ සායනික සං signs ා දැනටමත් පුද්ගලයෙකුට දෙවන වර්ගයේ දියවැඩියාව ඇතැයි යන අදහස ඇති කළ හැකිය. කෙසේ වෙතත්, රෝග විනිශ්චය තහවුරු කිරීම සඳහා මෙය ප්රමාණවත් නොවේ; රසායනාගාර රෝග විනිශ්චය ක්රියා පටිපාටි ද සිදු කළ යුතුය.
මෙම වර්ගයේ රෝග විනිශ්චය කිරීමේ ප්රධාන කාර්යය වන්නේ β- සෛල ක්රියාකාරිත්වයේ උල්ලං lations නයන් හඳුනා ගැනීමයි: මෙය ආහාරයට පෙර සහ පසු සීනි මට්ටම ඉහළ යාම, මුත්රා වල ඇසිටෝන් තිබීම යනාදියයි. සමහර විට රසායනාගාර පරීක්ෂණ රෝගයේ සායනික සං signs ා නොමැති විට පවා ධනාත්මක විය හැකිය: එවැනි අවස්ථාවන්හිදී, ඔවුන් මුල් අවධියේ කතා කරයි දියවැඩියාව හඳුනා ගැනීම.
ස්වයංක්රීය විශ්ලේෂක, පරීක්ෂණ තීරු හෝ රුධිර ග්ලූකෝස් මීටර භාවිතයෙන් සෙරුම් සීනි මට්ටම තීරණය කළ හැකිය. මාර්ගය වන විට, ලෝක සෞඛ්ය සංවිධානයේ නිර්ණායකයන්ට අනුව, රුධිරයේ සීනි දර්ශක, දෙවරක්, විවිධ දිනවල, මිලි ලීටර් 7.8 ට වඩා වැඩි නම්, දියවැඩියාව හඳුනා ගැනීම සනාථ කළ හැකිය. ඇමරිකානු විශේෂ experts යින් සඳහා, සම්මතයන් තරමක් වෙනස් ය: මෙහි දී ඔවුන් මිලිමීටර 7 ට වැඩි දර්ශක සහිත රෝග විනිශ්චයක් ස්ථාපිත කරති.
රෝග විනිශ්චය කිරීමේ නිරවද්යතාවය පිළිබඳ සැකයක් ඇති විට පැය 2 ක මුඛ ග්ලූකෝස් ඉවසීමේ පරීක්ෂණ ක්රමවේදයක් භාවිතා කරයි. මෙම ක්රියා පටිපාටිය ක්රියාත්මක කරන්නේ කෙසේද:
- අධ්යයනයට දින තුනකට පෙර, රෝගියාට දිනකට කාබෝහයිඩ්රේට් ආහාර ග්රෑම් 200 ක් පමණ ලැබෙන අතර, ඔබට සීමාවන් නොමැතිව දියර (සීනි නොමැතිව) පානය කළ හැකිය,
- පරීක්ෂා කිරීම හිස් බඩක් මත සිදු කෙරෙන අතර අවසාන ආහාර වේලෙන් අවම වශයෙන් පැය දහයක් ගතවී ඇත,
- රුධිරය නහරයකින් හෝ ඇඟිල්ලකින් ගත හැකිය,
- ග්ලූකෝස් ද්රාවණයක් (වතුර වීදුරුවකට ග්රෑම් 75) ගැනීමට රෝගියාගෙන් ඉල්ලා සිටී.
- රුධිර සාම්පල 5 වතාවක් සිදු කරනු ලැබේ: පළමුව - ග්ලූකෝස් භාවිතා කිරීමට පෙර මෙන්ම ද්රාවණය භාවිතා කිරීමෙන් පැය භාගයක්, පැයක්, පැය එකහමාරක් හා පැය 2 කට පසුව.
සමහර විට එවැනි අධ්යයනයක් හිස් බඩක් මත රුධිර සාම්පලයක් පැවැත්වීමෙන් අඩු වන අතර ග්ලූකෝස් භාවිතයෙන් පැය 2 කට පසුව එනම් දෙවරක් පමණි.
දියවැඩියාව හඳුනා ගැනීම සඳහා සීනි සඳහා මුත්රා පරීක්ෂාව අඩු වශයෙන් භාවිතා වේ, මන්ද මුත්රා වල ඇති සීනි ප්රමාණය සෑම විටම රුධිරයේ ඇති ග්ලූකෝස් ප්රමාණයට අනුරූප නොවේ. මීට අමතරව, මුත්රා වල සීනි වෙනත් හේතු නිසා පෙනෙන්නට පුළුවන.
කීටෝන් සිරුරු තිබීම සඳහා මුත්රා පරීක්ෂණ මගින් යම් කාර්යභාරයක් ඉටු කළ හැකිය.
රුධිරයේ සීනි පාලනය කිරීමට අමතරව රෝගී පුද්ගලයෙකු කළ යුත්තේ කුමක්ද? රුධිර පීඩනය නිරීක්ෂණය කර වරින් වර රුධිර කොලෙස්ටරෝල් පරීක්ෂණයක් කරන්න. සමස්ත දර්ශක මගින් රෝගයේ පැවැත්ම හෝ නොමැතිවීම මෙන්ම ව්යාධිජනක තත්වය සඳහා වන්දි ගෙවීමේ ගුණාත්මකභාවය ද දැක්විය හැකිය.
දෙවන වර්ගයේ දියවැඩියාව සඳහා වන පරීක්ෂණ අතිරේක රෝග විනිශ්චය සමඟ සංකූලතා වර්ධනය හඳුනා ගැනීමට අවස්ථාවක් ලබා දේ. මෙම අරමුණු සඳහා, රෝගියාට ECG, මල බද්ධය, අරමුදල් පරීක්ෂණය ඉවත් කිරීම රෙකමදාරු කරනු ලැබේ.
, , , , , , , , ,
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම
රෝගයේ වර්ධනයේ ආරම්භක අවධියේදී, ations ෂධ භාවිතා නොකර පෝෂණ නීති රීති අනුගමනය කිරීම සහ විශේෂ ශාරීරික ව්යායාමවල යෙදීම සමහර විට ප්රමාණවත් වේ. ශරීර බර යථා තත්ත්වයට පත් කිරීම වැදගත් ය, මෙය කාබෝහයිඩ්රේට් පරිවෘත්තීය යථා තත්ත්වයට පත් කිරීමට සහ සීනි මට්ටම ස්ථාවර කිරීමට උපකාරී වේ.
ව්යාධි විද්යාවේ පසුකාලීන ප්රතිකාර සඳහා ප්රතිකාර කිරීම drugs ෂධ පත් කිරීම අවශ්ය වේ.
දෙවන වර්ගයේ දියවැඩියා රෝගීන් බොහෝ විට අභ්යන්තර භාවිතය සඳහා ප්රතිජීවක drugs ෂධ නියම කරනු ලැබේ. එවැනි ations ෂධ පිළිගැනීම දිනකට අවම වශයෙන් 1 වතාවක් සිදු කරනු ලැබේ. තත්වයෙහි බරපතලකම අනුව වෛද්යවරයාට එක් පිළියමක් නොව .ෂධ සංයෝගයක් භාවිතා කළ හැකිය.
වඩාත් සුලභ ප්රතිජීවක drugs ෂධ:
- tolbutamide (pramidex) - අග්න්යාශය මත ක්රියා කිරීමට හැකියාව ඇති අතර ඉන්සියුලින් ස්රාවය සක්රීය කරයි. දෙවන වර්ගයේ දියවැඩියාව සඳහා වන්දි සහ උපකොම්පෙන්ටරි තත්වයක් ඇති වයෝවෘද්ධ රෝගීන් සඳහා වඩාත් සුදුසුය. විය හැකි අතුරු ආබාධ අතර අසාත්මිකතා ප්රතික්රියාවක් සහ අස්ථිර සෙංගමාලය,
- ග්ලයිපයිසයිඩ් - ප්රමාණවත් තරම් අධිවෘක්ක හා පිටියුටරි ක්රියාකාරිත්වය නොමැති වයෝවෘද්ධ, දුර්වල වූ සහ දුබල වූ රෝගීන්ට ප්රතිකාර කිරීම සඳහා ප්රවේශමෙන් භාවිතා කරයි.
- මැනිල් - ඉන්සියුලින් දකින ප්රතිග්රාහකවල සංවේදීතාව වැඩි කරයි. තමන්ගේම අග්න්යාශයික ඉන්සියුලින් නිෂ්පාදනය වැඩි කරයි. Table ෂධය එක් ටැබ්ලටයකින් ආරම්භ කළ යුතුය, අවශ්ය නම්, මාත්රාව මෘදු ලෙස වැඩි කිරීම,
- metformin - ශරීරයේ ඉන්සියුලින් මට්ටමට බලපාන්නේ නැත, නමුත් ඉන්සියුලින් නිදහස් ඉන්සියුලින් අනුපාතය අඩු කිරීමෙන් c ෂධවේදය වෙනස් කළ හැකිය. වැඩි බර හා ස්ථුලතාවයෙන් පෙළෙන රෝගීන් සඳහා බොහෝ විට නියම කරනු ලැබේ. වකුගඩු ක්රියාකාරිත්වය දුර්වල වූ රෝගීන්ට ප්රතිකාර කිරීමේදී භාවිතා නොකෙරේ.
- acarbose - කුඩා අන්ත්රය තුළ කාබෝහයිඩ්රේට් ජීර්ණය හා අවශෝෂණය වීම වළක්වන අතර මේ සම්බන්ධයෙන් කාබෝහයිඩ්රේට් ආහාර ගැනීමෙන් පසු රුධිරයේ සීනි සාන්ද්රණය වැඩි වීම අඩු කරයි. නිදන්ගත බඩවැල් රෝග සඳහා මෙන්ම ගර්භණී සමයේදී ation ෂධයක් නියම නොකළ යුතුය.
- මැග්නීසියම් සූදානම - අග්න්යාශය මගින් ඉන්සියුලින් නිපදවීම උත්තේජනය කිරීම, ශරීරයේ සීනි මට්ටම නියාමනය කිරීම.
Drugs ෂධ සංයෝජනය සඳහා ද අවසර ඇත, උදාහරණයක් ලෙස:
- ග්ලයිපයිසයිඩ් සමඟ මෙට්මෝර්ෆින් භාවිතය,
- ඉන්සියුලින් සමඟ මෙටෝමෝෆින් භාවිතය,
- තියාසොලයිඩිනියෝන් හෝ නටෙග්ලිනයිඩ් සමඟ මෙටෝමෝෆින් සංයෝගයකි.
අවාසනාවකට මෙන්, දෙවන වර්ගයේ දියවැඩියා රෝගීන්ගෙන් බහුතරයක් තුළ, ඉහත ations ෂධ ක්රමයෙන් ඒවායේ කාර්යක්ෂමතාව නැති කර ගනී. එවැනි අවස්ථාවන්හිදී, ඔබ ඉන්සියුලින් අරමුදල් භාවිතය වෙත මාරු විය යුතුය.
දෙවන වර්ගයේ දියවැඩියා රෝගයේ ඉන්සියුලින් තාවකාලිකව (සමහර වේදනාකාරී තත්වයන් සඳහා) හෝ ටැබ්ලට් drugs ෂධ සමඟ පෙර ප්රතිකාරය අකාර්යක්ෂම වූ විට නිරන්තරයෙන් නියම කළ හැකිය.
ඇත්ත වශයෙන්ම, ඉන්සියුලින් චිකිත්සාව ආරම්භ කළ යුත්තේ වෛද්යවරයෙකු ation ෂධයක් නියම කළ විට පමණි. ඔහු අවශ්ය මාත්රාව තෝරාගෙන ප්රතිකාර ක්රමය සැලසුම් කරනු ඇත.
රෝගයේ සංකූලතා වර්ධනය වීම වැළැක්වීම සඳහා රුධිරයේ සීනි මට්ටම හැකිතාක් වන්දි ගෙවීම සඳහා ඉන්සියුලින් නියම කළ හැකිය. වෛද්යවරයාට drug ෂධ චිකිත්සාව ඉන්සියුලින් ප්රතිකාරයට මාරු කළ හැකි අවස්ථා:
- ශරීරයේ බර වේගයෙන් අඩු වීමත් සමඟ,
- රෝගයේ සංකීර්ණ ප්රකාශනයන් වර්ධනය වීමත් සමඟ,
- සීනි අඩු කරන of ෂධ සාමාන්යයෙන් ගැනීම සමඟ ව්යාධි විද්යාව සඳහා ප්රමාණවත් වන්දි ගෙවීමක් නොමැතිව.
ඉන්සියුලින් සකස් කිරීම තීරණය කරනු ලබන්නේ සහභාගී වන වෛද්යවරයා විසිනි. මෙය ඉක්මන්, අතරමැදි හෝ දීර් ins කාලීන ඉන්සියුලින් විය හැකි අතර එය විශේෂ ist යා විසින් යෝජනා කරන ලද ප්රතිකාර ක්රමයට අනුකූලව චර්මාභ්යන්තර එන්නත් කිරීම මඟින් පරිපාලනය කෙරේ.
ව්යායාම
දෙවන වර්ගයේ දියවැඩියාව සඳහා වන ව්යායාමවල පරමාර්ථය වන්නේ රුධිරයේ සීනි ස්ථායීතාවයට බලපෑම් කිරීම, ඉන්සියුලින් ක්රියාකාරිත්වය සක්රීය කිරීම, හෘද වාහිනී සහ ශ්වසන පද්ධතිවල ක්රියාකාරිත්වය වැඩි දියුණු කිරීම සහ ක්රියාකාරිත්වය උත්තේජනය කිරීමයි. මීට අමතරව, ව්යායාම යනු සනාල ව්යාධිජනක විශිෂ්ට වැළැක්වීමකි.
සෑම ආකාරයකම දියවැඩියාව සඳහා ව්යායාම නියම කළ හැකිය. කිරීටක හෘද රෝග හෝ දියවැඩියාව සමඟ හෘදයාබාධ ඇතිවීමත් සමඟ ජිම්නාස්ටික් ව්යායාම වෙනස් වේ.
ශාරීරික ක්රියාකාරකම් වලට ප්රතිවිරෝධතා ඇතුළත් විය හැකිය:
- අධි රුධිර සීනි (ලීටරයට 16.5 mmol ට වඩා),
- මුත්රා ඇසිටෝන්
- පූර්ව තත්වයේ තත්වය.
ඇඳ විවේකයෙන් සිටින නමුත් දිරාපත් වීමේ අවධියේදී නොවන රෝගීන්ගේ ශාරීරික ව්යායාම සුපිරි ස්ථානයක සිදු කරනු ලැබේ. ඉතිරි රෝගීන් සිටගෙන හෝ වාඩි වී සිටියදී පන්ති පවත්වයි.
පංති ආරම්භ වන්නේ බරකින් තොරව ඉහළ සහ පහළ අන්තයේ සහ කඳේ මාංශ පේශි සඳහා සම්මත ව්යායාම වලින් ය. ඉන්පසු ප්රතිරෝධක සහ බර භාවිතා කරමින් පන්ති සම්බන්ධ කරන්න, විස්තාරකයක්, ඩම්බල් (කිලෝග්රෑම් 2 දක්වා) හෝ යෝග්යතා බෝලයක් භාවිතා කරන්න.
හුස්ම ගැනීමේ ව්යායාම වලින් හොඳ බලපෑමක් දක්නට ලැබේ. මාත්රා ඇවිදීම, බයිසිකල් පැදීම, ඔරු පැදීම, තටාක ක්රියාකාරකම් සහ ස්කීං ක්රීඩාවද පිළිගනු ලැබේ.
තනිවම ශාරීරික අධ්යාපනයේ යෙදී සිටින රෝගියා ඔහුගේ තත්වය පිළිබඳව අවධානය යොමු කිරීම ඉතා වැදගත් වේ. කුසගින්න, හදිසි දුර්වලතාවය, අත් පා වෙව්ලීම වැනි හැඟීම් වර්ධනය වීමත් සමඟ ඔබ ව්යායාම අවසන් කර ආහාර ගැනීමට වග බලා ගන්න. සාමාන්යකරණය කිරීමෙන් පසුව, ඊළඟ දවසේ පන්ති නැවත ආරම්භ කිරීමට අවසර දෙනු ලැබේ, කෙසේ වෙතත්, බර තරමක් අඩු කරයි.
, , , , , , , ,
රුධිරයේ සීනි ations ෂධ ලබා ගත්තද, දියවැඩියාව සඳහා පෝෂණ ප්රවේශය ඉතා වැදගත්ය.සමහර විට රෝගයේ මෘදු ස්වරූපය පාලනය කළ හැක්කේ .ෂධ භාවිතයට නොගෙන ආහාර ගැනීමෙන් පමණි. සුප්රසිද්ධ ප්රතිකාර වගු අතර, දෙවන වර්ගයේ දියවැඩියාව සඳහා වන ආහාර අංක 9 ලෙස අර්ථ දක්වා ඇත. මෙම ආහාර වේලෙහි බෙහෙත් වට්ටෝරු ශරීරයේ දුර්වල වූ පරිවෘත්තීය ක්රියාවලීන් යථා තත්ත්වයට පත් කිරීම අරමුණු කර ගෙන ඇත.
දෙවන වර්ගයේ දියවැඩියාව සඳහා ආහාර සමතුලිත විය යුතු අතර ආහාරවල කැලරි ප්රමාණය සැලකිල්ලට ගත යුතුය. ප්රශස්ත දෛනික කැලරි ප්රමාණය ශරීර බර මත රඳා පවතී:
- සාමාන්ය බර - 1600 සිට 2500 kcal දක්වා,
- අතිරික්ත බර - 1300 සිට 1500 kcal දක්වා,
- II-III උපාධියේ තරබාරුකම - 1000 සිට 1200 kcal දක්වා,
- IV උපාධි තරබාරුකම - 600 සිට 900 kcal දක්වා.
නමුත් ඔබට සැමවිටම කැලරි ප්රමාණය සීමා කළ නොහැක. නිදසුනක් වශයෙන්, වකුගඩු රෝග, දරුණු ආතරයිටිස්, මානසික ආබාධ, රක්තවාතය, දරුණු අක්මා රෝග, ආහාර පෝෂ්යදායී විය යුතුය.
වේගවත් කාබෝහයිඩ්රේට් අතහැර දැමීම, මේදය හා ලුණු ප්රමාණය සීමා කිරීම රෙකමදාරු කරනු ලැබේ.
, , , , , , , , ,
ආබාධිතභාවය
දෙවන වර්ගයේ දියවැඩියාව සඳහා ආබාධිතභාවය පැවරිය යුතුද නැද්ද යන්න තීරණය කරනු ලබන්නේ වෛද්ය සහ සමාජ විශේෂ expert සංවිධානය විසිනි. රෝගියා ඔහුගේ වෛද්යවරයා විසින් යොමු කරනු ලැබේ. එනම්, ඔබ ආබාධිතභාවය සඳහා ඉල්ලුම් කළ යුතු යැයි වෛද්යවරයා විසින් තීරණය කරනු ඇතැයි අපේක්ෂා කළ හැකි නමුත්, ඔබට එයම අවධාරනය කළ හැකි අතර, ඔබව ප්රතික්ෂේප කිරීමට වෛද්යවරයාට අයිතියක් නැත.
ඔබ දියවැඩියාවෙන් පෙළෙන බව ඔබට ආබාධිත තත්ත්වයට පත්වීමට අවස්ථාවක් ලබා නොදේ. මෙම තත්වය ලබා දෙන්නේ රෝගියාගේ සම්පූර්ණ ජීවන ක්රියාකාරකම් සීමා කිරීමට හැකි වන පරිදි ශරීරයේ ඇතැම් ක්රියාකාරකම් උල්ලං of නය වීමකදී පමණි. ආබාධිතභාවය පැවරීමේ නිර්ණායක සලකා බලන්න:
- III වන කාණ්ඩය සම්පූර්ණ චලනයට හෝ වැඩ කිරීමේ හැකියාවට බාධා වන මධ්යස්ථ ආබාධ ඇතිවීමත් සමඟ රෝගයේ මෘදු හා මධ්යස්ථ පා course මාලාවක් සඳහා සපයනු ලැබේ. දියවැඩියාව වන්දි ගෙවීමේ ක්රියාවලියක යෙදී සිටින අතර ඔබ ඉන්සියුලින් ලබා නොගන්නේ නම්, ආබාධිතභාවයට ඉඩ නොදේ.
- II කාණ්ඩය සාපේක්ෂව දරුණු ආබාධ සහිත රෝගීන් සඳහා සපයනු ලැබේ (II-III උපාධියේ දෘෂ්ටි විතානය, වකුගඩු අකර්මණ්යතාවය, II උපාධියේ ස්නායු රෝග, එන්සෙෆලෝපති ආදිය),
- සම්පූර්ණ අන්ධභාවය, අංශභාගය, දරුණු මානසික ආබාධ, දැඩි හෘදයාබාධ, සහ කපා ඉවත් කරන ලද අත් පා ඇති දරුණු රෝගීන්ට I කාණ්ඩය ලබා දිය හැකිය. එදිනෙදා ජීවිතයේ එවැනි රෝගීන්ට බාහිර උපකාර නොමැතිව කළ නොහැකිය.
ආබාධිත කණ්ඩායම ලබා දෙන්නේ විශේෂ expert විශේෂ ists යින් (ඊනියා කොමිෂන් සභාව) විසින් රෝගියා පරීක්ෂා කිරීමෙන් පසුව වන අතර, ඔවුන් කොපමණ කාලයක් කණ්ඩායමට පැවරිය යුතුද යන්න තීරණය කරන අතර අවශ්ය පුනරුත්ථාපන ක්රියාමාර්ග සඳහා විකල්ප සාකච්ඡා කරයි.
විශේෂ expert කමිටුවකට ආබාධිතභාවය පිළිබඳ සම්මත අභියාචනයක් ඇතුළත් විය යුතුය:
- මුත්රා සහ රුධිරය පිළිබඳ සාමාන්ය අධ්යයනයක ප්රති result ලය,
- ආහාර වේලකට පෙර සහ පසු රුධිරයේ සීනි විශ්ලේෂණයේ ප්රති result ලය,
- ඇසිටෝන් සහ සීනි සඳහා මුත්රා පරීක්ෂණය,
- වකුගඩු හා රක්තපාත ජෛව රසායනය,
- ECG
- අක්ෂි රෝග, ස්නායු රෝග විශේෂ ologist, චිකිත්සක, ශල්ය වෛද්යවරයාගේ නිගමනය.
සාමාන්ය ලියකියවිලි වලින් ඔබට අවශ්ය විය හැකිය:
- රෝගියා වෙනුවෙන් ලිඛිත ප්රකාශයක්,
- විදේශ ගමන් බලපත්රය
- වෛද්යවරයා විසින් නියම කරන ලද දිශාව,
- ඔබේ රෝගයේ සමස්ත ඉතිහාසය අඩංගු වෛද්ය කාඩ්පතක්,
- අධ්යාපන සහතිකය,
- වැඩ පොතේ ඡායා පිටපත
- සේවා කොන්දේසි විස්තර කිරීම.
ඔබ ආබාධිතභාවය නැවත ලබා දීම සඳහා ඉල්ලුම් කරන්නේ නම්, ඔබ ආබාධිත පුද්ගලයෙකු බව සඳහන් සහතිකයක් මෙන්ම මීට පෙර ඔබට පවරා ඇති පුනරුත්ථාපන වැඩසටහනක් ද අවශ්ය වේ.
, , , ,
ඔබට ආබාධිත තත්වයක් ලබා දී තිබේද නැද්ද යන්න නොසලකා ඔබට දෙවන වර්ගයේ දියවැඩියාව සඳහා නොමිලේ ඉන්සියුලින් ations ෂධ සහ වෙනත් ප්රතිලාභ සඳහා ඉල්ලුම් කළ හැකිය.
ඔබට ලැබිය යුතු තවත් දේ:
- නොමිලේ සිරින්ජ සහ සීනි අඩු කරන drugs ෂධ ලබා ගැනීම,
- ග්ලූකෝස් පරීක්ෂණ සහ රුධිරයේ සීනි මැනීම සඳහා වන උපකරණවල වරණීය අනුපිළිවෙල,
- සමාජ පුනරුත්ථාපනයට සහභාගී වීම (සේවා කොන්දේසි සඳහා පහසුකම් සැපයීම, වෙනත් වෘත්තියක පුහුණුව, නැවත පුහුණු කිරීම),
- ස්පා ප්රතිකාර.
ඔබ ආබාධිත නම්, ඔබට මුදල් ප්රතිලාභයක් (විශ්රාම වැටුප) ලැබෙනු ඇත.
ඔවුන් පවසන්නේ දියවැඩියාව රෝගයක් නොව ජීවන මාර්ගයක් බවයි. එබැවින් රෝගීන්ට ව්යාධි විද්යාවට අනුවර්තනය වීමට, පෝෂණය කෙරෙහි අවධානය යොමු කිරීමට, ශරීර බර අධීක්ෂණය කිරීමට, ඔවුන්ගේ තත්වය නිරන්තරයෙන් අධීක්ෂණය කිරීමට හා පරීක්ෂණ කිරීමට සිදු වේ. දෙවන වර්ගයේ දියවැඩියාව සැබවින්ම සංකීර්ණ රෝගයක් වන අතර, ඔබ ගැන ඔබ දක්වන සැලකිලිමත් ආකල්පයෙන් පමණක් ඔබට හැකි තාක් දුරට පූර්ණ හා ක්රියාශීලී ජීවිතයක් ගත කළ හැකිය.