දියවැඩියාව සඳහා පිළිගත හැකි මෙහෙයුම්, ඇතිවිය හැකි සංකූලතා සහ අවදානම්
දියවැඩියාව යනු සමහර සංකූලතා සහිත නිදන්ගත රෝගයකි. එබැවින්, දියවැඩියා රෝගයට (ඩීඑම්) සැත්කම් සඳහා වැඩි අවධානයක් හා ප්රවේශමෙන් සූදානම් වීම අවශ්ය වේ. නමුත් දියවැඩියාව සැත්කම් සඳහා නිරපේක්ෂ contraindication ලෙස නොසැලකේ. ප්රධාන ඉලක්කය වන්නේ රෝගයට වන්දි ලබා ගැනීමයි.
දැන ගැනීමට වැදගත්! දියුණු දියවැඩියාව පවා ශල්යකර්ම හෝ රෝහල් නොමැතිව නිවසේදී සුව කළ හැකිය. මරීනා ව්ලැඩිමිරොව්නා කියන දේ කියවන්න. නිර්දේශය කියවන්න.

දියවැඩියාව සඳහා ශල්යකර්ම මැදිහත්වීමේ මූලධර්ම
- හැකි ඉක්මනින් සැලසුම් කළ සැත්කමකදී රෝගියා මෙහෙයවන්න.
- හැකි නම්, ඒවා සීතල කාලය තුළ ක්රියාත්මක වේ.
- විශේෂිත රෝගියෙකුගේ දියවැඩියාව පිළිබඳව හැකි තරම් තොරතුරු රැස් කිරීම අවශ්ය වේ.
- ද්විතියික ආසාදනයක් වර්ධනය වීම වැළැක්වීම සඳහා ප්රතිජීවක චිකිත්සාව අවශ්ය වේ.
Purulent ක්රියාවලි සහ පටක නෙරෝසිස් විශේෂයෙන් පරිස්සමින් පාලනය වන අතර එමඟින් දියවැඩියාව ඇති කරයි. එසේම, එවැනි තත්වයන් අන්යෝන්ය බර සින්ඩ්රෝමය ලෙස සංලක්ෂිත වේ. ඉන්සියුලින් හෝමෝනයෙහි iency නතාවය ඇසිටෝන්, විජලනය හා ඉෂ්මෙමියා සමුච්චය වීමට හේතු වන අතර එය ව්යාධිජනක ක්ෂුද්ර ජීවීන් වේගයෙන් ව්යාප්ත වීමට සහ ගැන්ග්රීන් හෝ නෙරෝසිස් ප්රදේශය වැඩි වීමට හේතුවකි. එවැනි රෝගීන් වහාම රෝහල් ගත කරනු ලැබේ. හැකි ඉක්මනින් මෙහෙයුම කරන්න.
සීනි ක්ෂණිකව අඩු වේ! කාලයාගේ ඇවෑමෙන් දියවැඩියාව පෙනීමේ ගැටළු, සම සහ හිසකෙස් තත්වයන්, වණ, ගැන්ග්රීන් සහ පිළිකා පිළිකා වැනි රෝග රැසකට තුඩු දිය හැකිය! මිනිසුන්ගේ සීනි මට්ටම සාමාන්ය තත්වයට පත් කිරීම සඳහා කටුක අත්දැකීම් ඉගැන්වීය. කියවන්න.
සකස් කිරීම
දියවැඩියාව සඳහා සැත්කම් සඳහා සූදානම් වීම අනෙකුත් විය හැකි වෙනත් රෝගවලට වඩා වෙනස් ය. අවශ්යතා ගණනාවක් සහ ඩීඑම් වන්දි අවශ්ය වේ.
සූදානම් වීමේ චක්රයේ අදියර පහත පරිදි වේ:
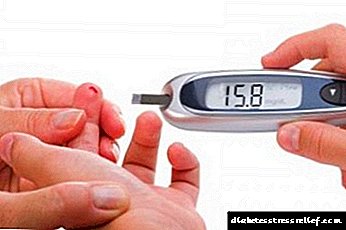
- එන්නත් කරන ලද .ෂධවල නිශ්චිත මාත්රාවක් සැකසීම සඳහා රුධිරයේ සීනි තීරණය කිරීම.
- ආහාර:
- සංතෘප්ත මේද හා කොලෙස්ටරෝල් බහුල ආහාර වලින් බැහැර කිරීම.
- කාබෝහයිඩ්රේට් සීමා කිරීම.
- මත්පැන් බැහැර කිරීම.
- දෛනික තන්තු පරිභෝජනය වැඩි වීම.
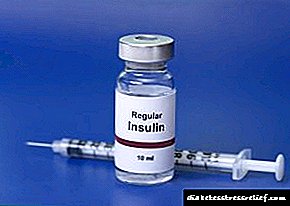 ශල්යකර්මයට පෙර, ඔබ රුධිරයේ ග්ලූකෝස් මට්ටම යථා තත්වයට පත් කළ යුතුය.
ශල්යකර්මයට පෙර, ඔබ රුධිරයේ ග්ලූකෝස් මට්ටම යථා තත්වයට පත් කළ යුතුය.
- පළමු වර්ගයේ දියවැඩියාව තුළ ඉන්සියුලින් සමඟ ප්රතිකාර කිරීම ප්රධාන ප්රතිකාරයයි. සීනි මට්ටම නිරන්තරයෙන් අධීක්ෂණය කිරීම සමඟ සම්මත පරිපාලන කාලසටහන දිනකට 4-5 වතාවක් වේ.
- දෙවන වර්ගයේ දියවැඩියා රෝගයේදී, ප්රතිකාර සිදු කරනු ලබන්නේ ඉන්සියුලින් පදනම් කරගෙන හෝ සීනි මට්ටම අඩු කිරීම සඳහා ටැබ්ලට් ආධාරයෙන් පමණි. නමුත් කලින් නිර්වචනය කළ ප්රතිකාර ක්රමය නොසලකා සැත්කම් සඳහා ඉන්සියුලින් හඳුන්වා දීම අවශ්ය වේ.
ක්රියාකාරිත්වය සහ සීනි මට්ටම
අඩු සංකීර්ණතාවයේ ක්රියාකාරිත්වයට පෙර, ටැබ්ලට් .ෂධවලට වඩා ඉන්ෆියුලින් ඉන්සියුලින් වඩාත් සුදුසු වේ. දැඩි ශල්යකර්මයක් සැලසුම් කිරීමේදී, සරල හෝමෝනවල සම්මත මාත්රාව වැඩි කිරීම රෙකමදාරු කරනු ලැබේ, නමුත් පැයකට ඒකක 6-8 කට වඩා වැඩි නොවේ. හෝමෝනය හඳුන්වා දීමෙන් පැය 2 කට පසුව මෙහෙයුම ආරම්භ වන්නේ එහි බලපෑම වඩාත් පැහැදිලිව පෙනෙන බැවිනි. ශල්යකර්මයට පෙර රෝගියාට ආහාර ගැනීම තහනම් කර ඇත්නම්, ඔහුට ඉන්සියුලින් භාගයක් ලබා දෙන අතර, ටික වේලාවකට පසු (මිනිත්තු 30) ග්ලූකෝස් ද්රාවණය 40% ක සාන්ද්රණයක් සහිත නමුත් මිලි ලීටර් 20-40 ට වඩා වැඩි නොවේ.
දියවැඩියාව සඳහා නිර්වින්දනයෙහි ලක්ෂණ ඇත. ග්ලයිසිමියා සහ රක්තපාත මට්ටම දැඩි ලෙස පාලනය කරමින් නිර්වින්දනය හඳුන්වා දිය යුතුය. සීනි මට්ටම නියත දර්ශකවල තබා ගත නොහැකි නමුත් හයිපර්ග්ලයිසිමියාව (පැනීම) හෝ හයිපොග්ලිසිමියා (පහත වැටීම) වැළැක්වීම අවශ්ය වේ. ආශ්වාසය ග්ලයිසිමියාව වැඩි කරන බැවින් බොහෝ විට මම සාමාන්ය නිර්වින්දනය භාවිතා කරමි. මීට අමතරව, බහු ශල්ය නිර්වින්දනය භාවිතයෙන් දීර් sur කාලීන ශල්යකර්ම මැදිහත්වීම් සිදු කරනු ලබන අතර, එහි ධනාත්මක ගුණාංග වන්නේ සීනි මට්ටමට බලපෑමක් නොමැති වීමයි.
දියවැඩියා ප්රතිසාධන කාලය
සැත්කමෙන් පසු, ඉන්සියුලින් චිකිත්සාවේ විවිධ ක්රම කළ හැකි නමුත් ප්රධාන රීතිය වන්නේ දියවැඩියාව හෝ පෙර ප්රතිකාර ක්රමය නොසලකා රෝගියා දින 6 ක් මෙම හෝමෝනය ගත යුතු බවයි. අග්න්යාශයේ සැත්කමකින් පසුව, රෝගියා ටැබ්ලට් නොමැතිව සම්පූර්ණයෙන්ම ඉන්සියුලින් වෙත මාරු කරනු ලැබේ.
පශ්චාත් ශල්යකර්ම කාලය තුළ රෝගියාගේ පෝෂණය ඉටු කිරීම ද වැදගත් ය. ආහාරයේ පළමු දිනවල ධාන්ය වර්ග (ඕට් මස්, සහල්), ජෙලි, යුෂ ඇතුළත් වේ. ඉන්සියුලින් ප්රධාන මාත්රාව හඳුන්වාදීම ආහාර වේලකට පෙර සිදු කෙරේ. මාත්රාව තනි තනිව තෝරා ගනු ලැබේ. පශ්චාත් ශල්යකර්මයේ මුල් අවධියේදී සීනි මට්ටම හොඳින් නිරීක්ෂණය කිරීමට අමතරව, දිනකට කිහිප වතාවක් මුත්රා ඇසිටෝන් මට්ටම තීරණය කිරීම වැදගත්ය. පහත සඳහන් ප්රති results ල සමඟ දැඩි ඉන්සියුලින් චිකිත්සක ප්රතිකාරය අවසන් වේ:
- වන්දි දියවැඩියාව
- ස්ථාවර සීනි මට්ටම
- දැවිල්ල නොමැතිකම සහ මැහුම් සුව කිරීමේ සාමාන්ය අනුපාතය.
Purulent ක්රියාවලි සහිත පශ්චාත් ශල්ය කාල පරිච්ඡේදය
පුනරුත්ථාපන කාලය තුළ දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන් දැඩි ක්රියාදාමයකින් පසුව නිරීක්ෂණය කරනු ලැබේ. ග්ලයිසිමියාව සෑම පැයකටම දින 3 ක් නිරීක්ෂණය කරනු ලැබේ. ඉන්සියුලින් චිකිත්සාව සාමාන්ය ක්රමයට වඩා වෙනස් ය:
- හෝමෝනය පරිපාලනය කරනු ලබන්නේ චර්මාභ්යන්තරව පමණක් නොව, අභ්යන්තරයෙන් ද,
- දෛනික මාත්රාව ඒකක 60-70 කි.
දියවැඩියාව සඳහා අඛණ්ඩ වන්දි ගෙවීමේ පසුබිමට එරෙහිව අවම අවදානම් සහිතව ක්රියා කළ හැකිය. අසම්පූර්ණ වන්දි ගෙවීමකින් මැදිහත් වීමක් අවශ්ය නම්, ඉන්සියුලින් දැඩි ලෙස අර්ථ දක්වා ඇති මාත්රාවන් නිසා කීටොඇසයිඩෝසිස් තුරන් කිරීම සඳහා අතිරේක පියවර ගනු ලැබේ. දරුණු සංකූලතා ඇතිවීමේ අවදානම හේතුවෙන් ක්ෂාර පරිපාලනය නොකෙරේ.
ශල්යකර්මයට පෙර සහ පසු, ප්රතිජීවක කම්පන මාත්රාව ලබා දෙනු ලැබේ. ඩෙටොක්සිකරණ මුදල් සම්භාරයක් වියදම් චිකිත්සාව සහ ඇන්ටිට්රොම්බොටික් drugs ෂධ භාවිතය වැදගත් වේ. ආසාදනය පැවතීම සෑම විටම රෝගියාගේ තත්වය තවත් උග්ර කරයි, ඒ සඳහා ශක්තිමත් ations ෂධ ගැනීම සහ කීටෝන සමඟ සීනි පරිස්සමින් අධීක්ෂණය කිරීම අවශ්ය වේ. ගිනි අවුලුවන ක්රියාවලිය ඉවත් කිරීම සහ නිවැරදි පශ්චාත් ශල්යකර්ම චිකිත්සාව සමඟ, කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්ෂණිකව යථා තත්ත්වයට පත් කිරීම සහ දියවැඩියාව සඳහා වන්දි ගෙවීම සිදු වේ.
දියවැඩියාව සුව කිරීමට තවමත් නොහැකි බවක් පෙනෙන්නට තිබේද?
ඔබ දැන් මෙම රේඛා කියවන බව විනිශ්චය කිරීමෙන්, අධි රුධිර සීනි වලට එරෙහි සටනේ ජයග්රහණයක් තවමත් ඔබගේ පැත්තේ නොමැත.
ඔබ දැනටමත් රෝහල් ප්රතිකාර ගැන සිතුවාද? දියවැඩියාව ඉතා භයානක රෝගයක් වන අතර, එය ප්රතිකාර නොකළහොත් මරණයට හේතු විය හැක. නිරන්තර පිපාසය, වේගවත් මුත්රා කිරීම, පෙනීම බොඳ වීම. මෙම සියලු රෝග ලක්ෂණ ඔබට මුලින් ම හුරුපුරුදු ය.
නමුත් බලපෑමට වඩා හේතුවට ප්රතිකාර කළ හැකිද? වර්තමාන දියවැඩියා ප්රතිකාර පිළිබඳ ලිපියක් කියවීමට අපි නිර්දේශ කරමු. ලිපිය කියවන්න >>
Purulent-ගිනි අවුලුවන රෝග
දියවැඩියා රෝගයේ පා features මාලාවේ ලක්ෂණ, purulent ක්රියාවලීන්හි රෝගීන් තුළ නිරන්තරයෙන් පෙනීමට හේතු වේ - ගෙඩිද සමූහයකි, මෘදු පටක විවරය. මෙයට හේතුව ප්රතිශක්තිකරණ පද්ධතියේ අඩු මට්ටම, පටක වල ප්රමාණවත් පෝෂණය, සනාල හානි.
එවැනි රෝග සඳහා ප්රතිකාර කිරීමේ ලක්ෂණය වන්නේ ශල්ය වෛද්ය දෙපාර්තමේන්තුවේ සැත්කම් අවශ්ය වීමයි. දියවැඩියාව සඳහා අවම මැදිහත්වීම් පවා (විවරයක්, පැනරිටියම්, නියපොතු විස්මයට පත් කිරීම) ආසාදනය පැතිරීමට, දීර් healing කාලීන සුවය සමඟ වණ ඇතිවීමට හේතු විය හැක.
දියවැඩියා රෝගීන්ට පුළුල් වර්ණාවලී drugs ෂධ සමඟ ප්රතිජීවක චිකිත්සාව පෙන්වනු ලැබේ.
දියවැඩියාවේ ඇසේ සුද ඉවත් කිරීම ගැන වැඩි විස්තර මෙහි දැක්වේ.
ඇසේ සුද සහ රෙටිනෝපති සමඟ
කාචයේ වලාකුළු නිසා ඇති වන දෘශ්ය තීව්රතාවයේ අඩුවීම බොහෝ විට දියවැඩියා රෝගීන් තුළ දක්නට ලැබේ. කාචයක් වෙනුවට ආදේශකයක් සමඟ එහි අතිධ්වනික විනාශය (phacoemulsification) සඳහා මෙහෙයුමක් ඔහු පෙන්වයි. දියවැඩියා රෝගීන්ගේ ඇසේ සුද ඉවත් කිරීම වේගයෙන් ඉදිරියට යන බැවින් හැකි ඉක්මනින් ශල්ය ප්රතිකාර නියම කරනු ලැබේ.
අරමුදලේ යාත්රා වල වෙනස්වීම් හේතුවෙන්, දෘෂ්ටි විතානයේ නාභීය රක්තපාතය සිදුවිය හැකි අතර නව දුර්වල ධමනි වල තීව්ර වර්ධනයක් සිදුවිය හැකිය. ඒවා දෘශ්ය මාධ්යවල විනිවිදභාවය අඩු කරයි. දරුණු අවස්ථාවල දී, සංකීර්ණ රෙටිනෝපති සමඟ, දෘෂ්ටි විතානය සිදු වේ. එවැනි අවස්ථාවන්හිදී, vitrectomy මෙහෙයුමක් (vitreous ඉවත් කිරීම) අවශ්ය වේ. එයට රුධිර වහනය වන රුධිර වහනය, දෘෂ්ටි විතානය සවි කිරීම, රුධිරය නිස්සාරණය කිරීම ඇතුළත් වේ.
ප්රතිනිර්මාණය කරන සනාල සැත්කම්
ශල්යකර්මයක් අවශ්ය දියවැඩියාවේ බරපතලම සංකූලතාව වන්නේ පහළ අන්තයට හානි කිරීමයි. දියුණු අවස්ථාවන්හිදී, සංසරණ අසමත්වීම ගැන්ග්රීන් වලට හේතු වේ. ක්රියාවලිය නැවැත්විය නොහැකි නම්, උකුල් මට්ටමේ ඉහළ කප්පාදුවක් සිදු කරනු ලැබේ. හැකිතාක් කකුල ආරක්ෂා කර ගැනීම සහ සාර්ථක පුරස්ථි විද්යාව සඳහා කොන්දේසි නිර්මානය කිරීම සඳහා, ප්රතිනිර්මාණය කිරීමේ ශල්ය මැදිහත්වීම් නියම කරනු ලැබේ:
- ධමනි සිහින් සමරු que ලකය ඉවත් කිරීම (එන්ඩාර්ටෙරෙක්ටෝමි),
- angioplasty (පුළුල් වන බැලූනයක් හඳුන්වාදීම සහ ස්ටෙන්ට් එකක් සවි කිරීම),
- නහර බද්ධ කිරීමක් භාවිතා කරමින් රුධිර ප්රවාහයේ බයිපාස් මාර්ගයක් නිර්මාණය කිරීම (බයිපාස් සැත්කම්),
- ඒකාබද්ධ ක්රම.
ඇන්ජියෝප්ලාස්ටි හා ෂන්ටිං කිරීමේ අවශ්යතාවය මයෝකාඩියම්, මොළයේ ඇති උග්ර සංසරණ ආබාධ සමඟ ද සිදු වේ. නැවත සංසරණය කිරීමේ අවශ්යතාවය (රුධිර ප්රවාහය යථා තත්ත්වයට පත් කිරීම) තරමක් ඉහළ මට්ටමක පැවතුනද, මෙම මෙහෙයුම් ප්රායෝගිකව නියම කරනු ලබන්නේ කලාතුරකිනි. දියවැඩියා රෝගීන්ගේ දිගුකාලීන ප්රති results ල සැලකිය යුතු ලෙස නරක අතට හැරෙන්නේ thrombosis සඳහා වැඩි ප්රවණතාවක්, ධමනි හා කුඩා යාත්රා වලට පුළුල් ලෙස හානි වීම සහ දිගු සුවය ලැබීමේ කාල පරිච්ඡේදයක් හේතුවෙනි.
ඔබ රුධිර නාල වලට ශල්ය වෛද්ය ප්රතිකාර ක්රමයක් තෝරා ගන්නේ නම්, දියවැඩියාව සඳහා තිරසාර වන්දි ලබා ගැනීම වැදගත්ය. මෙහෙයුමෙන් පසු, ප්රතිවෛරොම්බොටික් ations ෂධ නියම කරනු ලැබේ (ඇස්පිරින්, වෝෆරින්, ප්ලාවික්ස්). සත්ව මේද හා සීනි තියුණු ලෙස සීමා කිරීම, කොලෙස්ටරෝල් අඩු කිරීම සඳහා drugs ෂධ (ක්රෙස්ටර්, අටෝරිස්, එසෙට්රෝල්) අවශ්ය වේ. රෝගීන්ට ශරීර බර සාමාන්ය තත්වයට පත් කිරීම, දුම්පානය සහ මත්පැන් අත්හැරීම සහ දිනපතා භෞත චිකිත්සක ව්යායාමවල යෙදීම වැදගත් වේ.
සන්ධි මත විකලාංග
උකුල් ආදේශ කිරීම දරුණු ආතරෝසිස් සඳහා ඇඟවුම් කර ඇත, එය ස්ත්රී පුරුෂ බෙල්ලේ අස්ථි බිඳීමක ප්රතිවිපාක වේ. වෛද්ය ක්රම සහ භෞත චිකිත්සාව සමඟ වේදනාව සමනය කිරීමට සහ සංචලතාව වැඩි දියුණු කිරීමට නොහැකි නම් එය නියම කෙරේ. මෙම මෙහෙයුමට ගැඹුරු හා තරමක් පුළුල් කැපීමක් අවශ්ය වේ.
දියවැඩියා රෝගීන් තුළ, මතුපිට තුවාල පවා දිගු කලක් සුව වන අතර, සංයෝගවල ක්රියාකාරිත්වය සම්පූර්ණයෙන් යථා තත්වයට පත් නොවේ. විකලාංග නිවැරදි කිරීම, උපකල්පනය කිරීම, ප්රතික්ෂේප කිරීමේ ප්රතික්රියාව, පුරස්ථි අස්ථායී සවි කිරීම, අවතැන්වීම් බොහෝ විට සිදු වේ. දැවැන්ත ප්රතිබැක්ටීරීය ප්රතිකාර හා තද රුධිර සීනි පාලනය කිරීම අවශ්ය වේ.
උකුල් ආදේශ කිරීම
ශල්යකර්මයෙන් පසු ඇතිවිය හැකි සංකූලතා
පොදු සංකූලතා ඇතිවීමේ සම්භාවිතාවට අමතරව - ලේ ගැලීම, මැහුම් වල නොගැලපීම සහ තුවාලවල දාරවල අපසරනය, ක්රියා කරන ප්රදේශයේ පටක වල දැවිල්ල දියවැඩියාව ඇති රෝගීන් සඳහා ලක්ෂණයකි:
- උග්ර කිරීටක හෝ හෘදයාබාධ (හෘදයාබාධ, පු pul ් ed ුසීය ශෝථය, හෘද කම්පනය),
- දැඩි රිද්ම බාධා,
- වකුගඩු අසමත්වීම
- රුධිරයේ සීනිවල තියුණු පහත වැටීමක් - හයිපොග්ලයිසමික් කෝමා.
ඒවා සිදුවන්නේ නිර්වින්දනයට ප්රතික්රියාවක්, රුධිරය අහිමි වීමෙනි. මෙහෙයුමේදී සහ එය අවසන් වූ පළමු දින දෙකෙහිම ඒවා සිදුවිය හැකිය.
පශ්චාත් ශල්යකර්මයේ මුල් අවධියේදී:
- නියුමෝනියාව
- රුධිර ප්රවාහය හරහා ක්ෂුද්ර ජීවීන් පැතිරීමත් සමඟ තුවාලය පාලනය කිරීම,
- රුධිර විෂ වීම (සෙප්සිස්),
- මුත්රා ආසාදන.
සංකූලතා නිරන්තරයෙන් වර්ධනය වීමට හේතුව දියවැඩියා රෝගීන්ගේ සාර්ව වෙනස් වීම (සාර්ව හා මයික්රොඇන්ජියෝපති), හදවත, පෙනහළු, අක්මාව සහ වකුගඩු වල ක්රියාකාරී සංචිතයේ (ආරක්ෂිත ආන්තිකය) අඩුවීමකි.
කකුල් වල අඩු රුධිර ප්රවාහයක පසුබිමට හා රුධිර කැටි ගැසීම් වැඩිවීමට එරෙහිව දීර් bed ඇඳ විවේකයක් සහිතව ගැඹුරු නහර ත්රොම්බොසිස් පෙනේ. සනාල ඇඳ දිගේ ත්රොම්බස් වල දියුණුවත් සමඟ පු pul ් ary ුසීය ධමනි වල අතු අවහිර වීම සිදුවේ. පු ul ් th ුසීය thromboembolism යනු ජීවිතයට තර්ජනයක් වන රෝගයකි.
මයික්රොඇන්ජියෝපති සමඟ රුධිර ප්රවාහ බාධා
දියවැඩියා ස්වයංක්රීය ස්නායු රෝග (අවයවවල ස්නායු තන්තු වලට හානි වීම) මුත්රාශයේ සහ බඩවැල්වල මාංශ පේශි දුර්වල වීමට හේතු වේ. මෙය මුත්රා පිටවීම, බඩවැල් අවහිරතා නැවැත්වීමට තර්ජනය කරයි.
ග්ලූකෝස් නිවැරදි කිරීම
සරල කාබෝහයිඩ්රේට් (සීනි, පිටි නිෂ්පාදන, පැණිරස පලතුරු), මේද, අධික කැලරි සහිත ආහාර සහ කොලෙස්ටරෝල් සහිත ආහාර (මස්, අක්රීය, පහසුව සඳහා ආහාර) දැඩි ලෙස සීමා කර ඇති ආහාර නිර්දේශ කෙරේ. මත්පැන් තහනම්. රුධිරයේ සීනි සාමාන්යයට ආසන්න දර්ශක ලබා ගැනීම අවශ්ය වේ. රෝගයේ දරුණු අවස්ථාවල දී, දිනකට ගන්නා කාබෝහයිඩ්රේට් මාත්රාවෙන් 5% නොඉක්මවන මුත්රා බැහැර කිරීම ප්රමාණවත් වේ.
දෙවන වර්ගයේ දියවැඩියාවේදී, ටැබ්ලට් වලට අමතරව ඉන්සියුලින් එකතු කළ හැකිය. පුළුල් මැදිහත් වීමක් සැලසුම් කර ඇත්නම්, දින 3 ක් තුළ සියලුම රෝගීන් දිනකට 4-5 වාරයක් දක්වා ඉන්සියුලින් භාගික පරිපාලනයකට මාරු කරනු ලැබේ. ඉලක්ක - රුධිරයේ ග්ලූකෝස් 4.4-6 mmol / L.
වකුගඩු ක්රියාකාරිත්වය උත්තේජනය කිරීම
දියවැඩියාවේ වකුගඩු පටක ආරක්ෂා කිරීම සඳහා ඇන්ජියෝටෙන්සින් පරිවර්තනය කරන එන්සයිම නිෂේධක (කපොටෙන්, හාටිල්) භාවිතා කරයි. ඔවුන්ගේ උදව්වෙන්, වකුගඩු වල ග්ලෝමෙරුලි තුළ සාමාන්ය රුධිර පීඩනය ස්ථාවර ලෙස පවත්වා ගෙන යන අතර ප්රෝටීන් නැතිවීම අඩු කරයි. අධි රුධිර පීඩනය නොමැති අවස්ථාවලදී පවා ඒවා නෙෆ්රොෆති සඳහා දක්වනු ලැබේ. වකුගඩු කේශනාලිකා වල පාරගම්යතාව අඩු කිරීම සඳහා වෙසල්-ඩෝයි එෆ් භාවිතා කරයි. ආහාර වේලකට දිනකට ලුණු ග්රෑම් 5 දක්වා සීමා කරයි.
බහු අවයවික ප්රතිකාර
ස්නායු පද්ධතියේ ක්රියාකාරිත්වය වැඩි දියුණු කිරීම සඳහා තයොක්ටික් අම්ලය (ටියෝගම්මා, එස්පා-ලිපොන්) භාවිතා කරයි. මෙම drugs ෂධ වළක්වයි:
- සනාල තානය උල්ලං, නය කිරීම, ශරීරයේ පිහිටීම වෙනස් කිරීමේදී ක්ලාන්තය,
- රුධිර පීඩනයේ තියුණු උච්චාවචනයන්,
- හෘදයාබාධ ඇතිවීමේ හැකියාව අඩු වීම,
- මුත්රාශයේ, බඩවැල්, අස්ථි මාංශ පේශිවල atony (මාංශ පේශි දුර්වලතාව).
ශල්යකර්මයෙන් පසු දියවැඩියා චිකිත්සාව
රෝගියාට සාමාන්ය නිර්වින්දනය නියම කරනු ලැබුවහොත්, ඔහුට විනාඩි 10-15 කට පෙර, උදේ ඉන්සියුලින් මාත්රාවක් අඩක් ලබා දෙන අතර, විනාඩි 30 කට පසු - 20% ග්ලූකෝස් මිලි ලීටර් 20 ක් අභ්යන්තරයෙන් ලබා ගනී. ශල්යකර්මයේදී සහ පසුව, රෝගියා 5% ග්ලූකෝස් සහිත බින්දුවක් යටතේ සිටී. සෑම පැය 2 කට වරක් රුධිර ග්ලූකෝස් තීරණය කරනු ලැබේ, හෝමෝන එන්නත් කිරීම එහි දර්ශකයන්ට අනුකූලව සිදු කෙරේ.
ස්වයං පෝෂණය ලබා ගත හැකි වූ පසු, ඔවුන් හෝමෝනයේ චර්මාභ්යන්තර පරිපාලනය වෙත මාරු වේ. මාත්රාව තීරණය කිරීම සඳහා ආහාරවල ඇති කාබෝහයිඩ්රේට් ප්රමාණය ගණනය කෙරේ. සාමාන්යයෙන් කෙටි දින එන්නත් පළමු දින දෙක තුළ 2-3 වතාවක් නියම කරනු ලැබේ.
දින 3-5 ක් සඳහා, සතුටුදායක තත්ත්වයකට සහ සම්මත ආහාරයකට යටත්ව, සුපුරුදු යෝජනා ක්රමයට ආපසු යා හැකිය. ඉන්සියුලින් චිකිත්සාව සඳහා දිගු හා කෙටි drug ෂධයක සංයෝජනයක් භාවිතා කරයි. දෙවන වර්ගයේ දියවැඩියාව සඳහා, ඔබේ සීනි මට්ටම අඩු කිරීම සඳහා පෙති ගැනීම මාසයකින් පමණ කළ හැකිය. එන්නත් අවලංගු කිරීමේ නිර්ණායකය වන්නේ තුවාලය සම්පූර්ණයෙන් සුව කිරීම, අතිරේකය නොමැතිකම, සීනි මට්ටම සාමාන්යකරණය කිරීමයි.
දියවැඩියා නිර්වින්දනය තෝරා ගැනීම
සාමාන්ය නිර්වින්දනය සිදු කරන විට ග්ලූකෝස් අඩුවීමක් හා පීඩනය තියුණු ලෙස පහත වැටෙනු ඇතැයි ඔවුහු බිය වෙති. එමනිසා, මෙහෙයුමට පෙර, දර්ශකවල මධ්යස්ථ වැඩිවීමක් සිදුවිය හැකිය. ඊතර් සහ ෆ්ලෝරෝටන් භාවිතය නිර්දේශ නොකරන අතර ඩ්රොපෙරිඩෝල්, සෝඩියම් ඔක්සිබියුටයිට් සහ මෝෆීන් කාබෝහයිඩ්රේට් පරිවෘත්තීය ක්රියාවලියට අවම negative ණාත්මක බලපෑමක් ඇති කරයි.
බොහෝ විට, දේශීය වේදනා නාශක සමඟ සංයෝජිතව අභ්යන්තර නිර්වින්දනය භාවිතා කරයි.අන්තිම drugs ෂධ කාණ්ඩය කුඩා මෙහෙයුම් වලදී ප්රති-සයිකල් සමඟ අතිරේකව සැපයිය හැකිය.
ශ්රෝණි අවයව සඳහා ශල්ය ප්රතිකාර (උදාහරණයක් ලෙස නාරිවේදය තුළ) මස්තිෂ්ක ද්රවයට (කොඳු ඇට පෙළ, එපීඩුරල් නිර්වින්දනය) නිර්වින්දනය හඳුන්වා දීමත් සමඟ සිදු කෙරේ.
තුවාල සුව වන්නේ කෙසේද?
දියවැඩියාව සමඟ, තුවාල සුව කිරීම වඩාත් බරපතල ගැටළුවකි. සමහර විට ක්රියාවලිය මාස 1-2 ක් දක්වා විහිදේ. පටක අඛණ්ඩතාව දිගු කාලීනව යථා තත්ත්වයට පත් කිරීම බොහෝ විට අතිරේක අවදානම් සාධක ඉදිරියේ පවතී:
- වැඩිහිටි රෝගීන්
- ශල්යකර්මයට පෙර දියවැඩියාවට ප්රතිකාර කිරීම සඳහා ප්රමාණවත් ආහාර සහ නිර්දේශ,
- යාත්රා වල රුධිර ප්රවාහය අඩුවීම (ඇන්ජියෝපති),
- තරබාරුකම
- අඩු ප්රතිශක්තිය
- හදිසි සැත්කම් (සූදානම් කිරීමකින් තොරව),
- ඉන්සියුලින් මාත්රාව කලින් අඩු කිරීම හෝ එය ඉවත් කර ගැනීම.
තුවාල සුව වීමට බොහෝ කාලයක් ගත වනවා පමණක් නොව, විවරයක් (විස් cess ෝට) හෝ ෆ්ලෙග්මොන් (පුළුල් සම්පීඩනය), රුධිර වහනය, මැහුම් අපසරනය සහ අවට පටක විනාශ කිරීම (නෙරෝසිස්), ට්රොෆික් වණ ඇතිවිය හැක.
සුව කිරීම උත්තේජනය කිරීම සඳහා, එය නියම කරනු ලැබේ:
- ඉන්සියුලින් චිකිත්සාව තීව්ර කිරීම,
- බින්දුවක ප්රෝටීන් මිශ්රණ හඳුන්වාදීම, ඇක්ටොවජින්,
- ක්ෂුද්ර චක්රීය උත්තේජක - ට්රෙන්ටල්, ඩිට්සිනන්,
- එන්සයිම පිරිසිදු කිරීම - ට්රිප්සින්, චිමොට්රිප්සින්,
- පසුව මැහුම් ඉවත් කිරීම - දින 12-14 දිනවල,
- පුළුල් වර්ණාවලී ප්රතිජීවක.
රෝගියාගේ පෝෂණය හා සුවය ලැබීම
උදර ශල්යකර්මයෙන් පසු පළමු දිනවලදී විශේෂ දියවැඩියා පෝෂණ මිශ්රණ හඳුන්වා දීමෙන් පෝෂණය සිදු කෙරේ - ඩයසන්, නියුට්රිකොම්ප් දියවැඩියාව. එවිට අර්ධ දියර හා පොඩි කළ ආහාර නිර්දේශ කරනු ලැබේ:
- එළවළු සුප්
- කැඳ
- එළවළු, මස්, මාළු ඉස්ම හෝ සුෆෙල්,
- අඩු මේද කෙෆීර්, සියුම් අනුකූලතාවයේ ගෘහ චීස්,
- බේක් කළ ඇපල් මූස්,
- වාෂ්ප ඔම්ලට්,
- රෝස්ෂිප් මුදල් සම්භාරයක් වියදම්,
- සීනි රහිත යුෂ
- ස්ටෙවියා සමඟ ජෙලි.
ඒවාට රති ers ් 50 ා 50-100 ග්රෑම් නොඉක්මවිය හැකිය, බටර් තේ හැන්දක. ඉන්සියුලින් හඳුන්වාදීමට පෙර, පාන් ඒකක සහ රුධිරයේ සීනි අනුව කාබෝහයිඩ්රේට් ප්රමාණය නිවැරදිව තීරණය කළ යුතුය. මෙය හෝමෝනයේ අවශ්ය මාත්රාව ගණනය කිරීමට උපකාරී වේ.
දියවැඩියා පාදයට ප්රතිකාර කිරීම ගැන වැඩි විස්තර මෙහි දැක්වේ.
The ෂධ චිකිත්සාවට (ඉන්සියුලින් වලට අමතරව) වේදනා නාශක (කැටනොව්, ට්රැමඩෝල්, නල්බුෆින්), ප්රතිජීවක, අංශු මාත්රවල මට්ටම නිවැරදි කිරීමට විසඳුම්, සනාල කාරක ඇතුළත් වේ. ශරීරය පිරිසිදු කිරීම වැඩි දියුණු කිරීම සඳහා, ප්ලාස්මාෆෙරෙසිස්, හිමොසෝර්ප්ෂන්, පාරජම්බුල හෝ ලේසර් ප්රකිරණය රුධිරය නියම කරනු ලැබේ.
දියවැඩියාව සඳහා වන මෙහෙයුම් එහි දර්ශකයන්ට වන්දි ගෙවීමට යටත් වේ. සැලසුම් සහගතව, රෝගීන් බොහෝ විට දියවැඩියාවේ විශේෂිත සංකූලතා සඳහා සැත්කම් කරනු ලැබේ - ඇසේ සුද, රෙටිනෝපති සහ සනාල රෝග.
ශල්යකර්මයට පෙර සූදානම් වීම සිදු වේ. පරිවෘත්තීය හා රුධිර සංසරණ ආබාධ හේතුවෙන් දියවැඩියා රෝගීන්ට බොහෝ විට පශ්චාත් ශල්ය කාල පරිච්ඡේදයේ සංකූලතා ඇති වේ. ඉන් එකක් නම් දුර්වල තුවාල සුව කිරීමයි. වැළැක්වීම සහ ප්රතිකාර කිරීම සඳහා, ඉන්සියුලින් ප්රතිකාරය, ආහාර, ප්රතිජීවක and ෂධ සහ වෙනත් ations ෂධ නියම කරන විට නියම කරනු ලැබේ.
ප්රයෝජනවත් වීඩියෝවක්
දියවැඩියාව සඳහා රූපලාවණ්ය ක්රියා පටිපාටි පිළිබඳ වීඩියෝව නරඹන්න:
දියවැඩියා පාදයක් හටගන්නේ නම්, හැකි ඉක්මනින් ප්රතිකාර ආරම්භ කළ යුතුය. ආරම්භක අවධියේදී, රුධිර සංසරණය වැඩි දියුණු කිරීම සඳහා විලවුන්, සාම්ප්රදායික වෛද්ය විද්යාව සහ ලේසර් භාවිතා කරනු ලැබේ, රුධිර නාල වල තත්වය. ශල්ය ප්රතිකාර හා සමහර නවීන drugs ෂධ වණ සඳහා සුදුසු වේ.
රෝගියාට එකවරම කොලෙස්ටිස්ටිස් සහ දියවැඩියාව තිබේ නම්, පළමු රෝගය පමණක් වර්ධනය වී ඇත්නම් ඔහුට ආහාර නැවත සලකා බැලිය යුතුය. එය සිදුවීමට හේතු වන්නේ ඉන්සියුලින්, මත්පැන් සහ වෙනත් අය වැඩි වීමයි. දියවැඩියා රෝගයෙන් උග්ර ගණනය කළ කොලෙස්ටිස්ටිස් වර්ධනය වී ඇත්නම්, සැත්කම් අවශ්ය වේ.
අනුකූල රෝග ලක්ෂණ ඉදිරියේ දියවැඩියාව පිළිබඳ සැකයක් ඇතිවිය හැකිය - පිපාසය, අධික ලෙස මුත්රා පිටවීම. දරුවෙකු තුළ දියවැඩියාව පිළිබඳ සැකයක් ඇතිවිය හැක්කේ කෝමා තත්වයෙන් පමණි. කළ යුතු දේ තීරණය කිරීමට සාමාන්ය පරීක්ෂණ සහ රුධිර පරීක්ෂණ ඔබට උපකාරී වේ. නමුත් ඕනෑම අවස්ථාවක, ආහාර වේලක් අවශ්ය වේ.
පළමු වර්ගයේ දියවැඩියාව ස්ථාපිත වුවහොත්, ප්රතිකාරය විවිධ කාල පරාසයන්හි ඉන්සියුලින් ලබා දීමෙන් සමන්විත වේ. කෙසේ වෙතත්, අද දියවැඩියාවට ප්රතිකාර කිරීමේදී නව දිශාවක් ඇත - වැඩිදියුණු කළ පොම්ප, පැච්, ස්ප්රේ සහ වෙනත්.
ඇසේ කාචයට ග්ලූකෝස් වල බලපෑම මෙන්ම කුඩා රුධිර නාල වලට හානි වීම නිසා ඇසේ සුද ඉවත් කිරීම බොහෝ විට දියවැඩියාව තුළ වර්ධනය වේ. මෙම අවස්ථාවේ දී, ක්රියාවලිය වැළැක්වීම සඳහා ශල්යකර්මයක් හෝ drugs ෂධ භාවිතා කළ හැකිය. පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව සඳහා වඩාත් ප්රශස්ත විසඳුම වන්නේ phacoemulsification ය.
7. ශල්යකර්මයට පෙර රෝගියා පරීක්ෂා කිරීම. නිර්වින්දන අවදානම aaa මගින් වර්ගීකරණය කිරීම.
පූර්ව ශල්යකර්ම පරීක්ෂණය අතරතුර, රීතියක් ලෙස, නිර්වින්දන වෛද්යවරයා සහ රෝගියා එකිනෙකා දැන හඳුනා ගන්නා අතර, තවදුරටත් සහයෝගීතාව සහ ප්රතිකාර ප්රති come ල බොහෝ දුරට පළමු සම්බන්ධතාවයේ ගුණාත්මකභාවය මත රඳා පවතී. පූර්ව ශල්යකර්ම පරීක්ෂණයට ඇතුළත් වන්නේ: වෛද්ය ඉතිහාසය අධ්යයනය කිරීම, නිර්වින්දනය කිරීම, ශාරීරික පරීක්ෂණය, පවත්නා විභාගවල ප්රති results ල සහ විශ්ලේෂණයන් නිර්වින්දනය කිරීම, නිර්වින්දන අවදානම තක්සේරු කිරීම, අතිරේක පරීක්ෂණ ක්රම නියම කිරීම, නිර්වින්දන කළමනාකරණ සැලැස්මක් සකස් කිරීම, ඇතිවිය හැකි දුෂ්කරතා සහ ඒවා ජය ගැනීමට මාර්ග තක්සේරු කිරීම ඇතුළුව. ශල්යකර්මයේ වාසිදායක ප්රති result ලයක් පිළිබඳ අදහස රෝගියාට යෝජනා කිරීම නිර්වින්දන වෛද්යවරයාගේ පූර්ව ශල්යකර්ම පරීක්ෂණයෙහි වැදගත් කාර්යයකි. සමහර විට රෝගියෙකුගේ හොඳ මනෝචිකිත්සක සූදානමක්, ඉහළ වෘත්තීය විශේෂ special යෙකුගේ ශල්යකර්මයකට පෙර සිදු කරන ලද අතර, නිදි පෙති සහ අවසාදිතයන් පත්කිරීමට වඩා හොඳ අවසාදිත බලපෑමක් ඇති කරයි.
නිර්වින්දන අවදානම පිළිබඳ AAA වර්ගීකරණය 1. රෝග නොමැති හෝ ඔවුන්ගේ සාමාන්ය තත්වයට බාධාවක් නොවන මෘදු රෝගයක් පමණක් ඇති රෝගීන්, 2. සාමාන්ය ක්රියාකාරිත්වයට සුළු වශයෙන් හානි කරන ශල්ය රෝගයකට සම්බන්ධ සාමාන්ය තත්වයේ මෘදු හෝ මධ්යස්ථ ආබාධ ඇති රෝගීන් භෞතික විද්යාත්මක සමතුලිතතාවය (මෘදු රක්තහීනතාවය, ආරම්භක එම්පිසීමාව, මෘදු අධි රුධිර පීඩනය), 3. සාමාන්ය තත්වයේ දරුණු ආබාධ සහිත රෝගීන්, ශල්ය රෝග සමඟ සම්බන්ධ වී ඇති අතර සැලකිය යුතු ලෙස නමුත් සාමාන්ය ක්රියාකාරිත්වයන් වඩාත් නරක අතට හැරේ (නිදසුනක් ලෙස, හෘදයාබාධ හෝ පු pul ් ary ුසීය එම්පිසීමාව හෝ ආක්රමණය කිරීමේ ක්රියාවලීන් නිසා ඇතිවන ශ්වසන ක්රියාකාරිත්වය), 4. සාමාන්ය තත්වයේ ඉතා දරුණු ආබාධ සහිත රෝගීන්, ශල්යකර්මයෙන් පීඩා විඳීම හා අත්යවශ්ය කාර්යයන් වලට හානිවීම හෝ ජීවිතයට තර්ජනයක් විය හැකිය (හෘද විසංයෝජනය, බාධා කිරීම් යනාදිය - රෝගියා N7 කාණ්ඩයට අයත් නොවේ නම්), 5. හදිසි ඇඟවීම් අනුව ක්රියාත්මක වන සහ දුර්වල ක්රියාකාරිත්වය සඳහා 1 හෝ 2 කාණ්ඩයට අයත් රෝගීන්, 6. රෝගියා හදිසි ඇඟවුම් විසින් ක්රියාත්මක සහ කණ්ඩායම් 3 හෝ 4, රෝගීන් 7. සැත්කම් හා නිර්වින්දනය තුළ හා ඔවුන් නොමැතිව දෙකම පැය 24 ක් තුළ මිය යමින් අයත් වේ.
ශල්යකර්ම සහ රෝගය පිළිබඳ එහි මූලධර්ම
 ව්යාධි විද්යාව කිසිදු ආකාරයකින් ශල්යමය මැදිහත්වීමකට ප්රතිවිරෝධයක් නොවන බව වහාම පැවසීම වටී. ක්රියා පටිපාටියට පෙර නිරීක්ෂණය කළ යුතු වැදගත්ම කොන්දේසිය වන්නේ රෝගයට වන්දි ගෙවීමයි.
ව්යාධි විද්යාව කිසිදු ආකාරයකින් ශල්යමය මැදිහත්වීමකට ප්රතිවිරෝධයක් නොවන බව වහාම පැවසීම වටී. ක්රියා පටිපාටියට පෙර නිරීක්ෂණය කළ යුතු වැදගත්ම කොන්දේසිය වන්නේ රෝගයට වන්දි ගෙවීමයි.
මෙහෙයුම් කොන්දේසි සහිතව සංකීර්ණ හා පහසු ලෙස බෙදිය හැකි බව සැලකිල්ලට ගැනීම සුදුසුය. පෙනහළු වල නියපොතු ඉවත් කිරීම හෝ ගෙඩියක් විවෘත කිරීම පෙනහළු ලෙස හැඳින්විය හැක. කෙසේ වෙතත්, දියවැඩියා රෝගීන් සඳහා පහසුම සැත්කම් පවා ශල්ය වෛද්ය දෙපාර්තමේන්තුවේ සිදු කළ යුතු අතර ඒවා බාහිර රෝගී පදනම මත කළ නොහැක.
දියවැඩියාව සඳහා දුර්වල වන්දි ගෙවීමක් තිබේ නම් සැලසුම් කළ සැත්කම් තහනම්ය. මුලදී, යටින් පවතින රෝගයට වන්දි ගෙවීම අරමුණු කරගත් සියලු ක්රියාකාරකම් සිදු කිරීම අවශ්ය වේ. නිසැකවම, ජීවිතය හා මරණය පිළිබඳ ගැටළුව විසඳන විට එවැනි අවස්ථාවන්ට මෙය අදාළ නොවේ.
ශල්යකර්මයට නිරපේක්ෂ contraindication එකක් දියවැඩියා කෝමා ලෙස සැලකේ. පළමුව, රෝගියා බරපතල තත්වයෙන් ඉවත් කළ යුතු අතර, පසුව පමණක් සැත්කම සිදු කරන්න.
දියවැඩියා රෝගය සඳහා ශල්ය චිකිත්සාවේ මූලධර්ම පහත කරුණු වේ:
- දියවැඩියාව සමඟ හැකි ඉක්මනින් ක්රියාත්මක වන්න. එනම්, පුද්ගලයෙකුට දියවැඩියාව වැළඳී ඇත්නම්, නීතියක් ලෙස, ඔවුන් සැත්කම් සමඟ දීර් time කාලයක් ප්රමාද නොවේ.
- හැකි නම්, මෙහෙයුම් කාලය සීතල සමයට මාරු කරන්න.
- විශේෂිත රෝගියෙකුගේ ව්යාධි විද්යාව පිළිබඳ සවිස්තරාත්මක විස්තරයක් සම්පාදනය කරයි.
- බෝවන ක්රියාවලීන්ගේ අවදානම වැඩි වන බැවින්, ප්රතිජීවක of ෂධ ආරක්ෂා කිරීම යටතේ සියලු මැදිහත්වීම් සිදු කරනු ලැබේ.
ශල්යකර්මයට පෙර රෝගයේ ලක්ෂණය වන්නේ ග්ලයිසමික් පැතිකඩක් සම්පාදනය කිරීමයි.
දියවැඩියාව සඳහා අග්න්යාශයික සැත්කම්
දියවැඩියා රෝගියකුගේ සාමාන්ය තත්වය වැඩිදියුණු කිරීම සඳහා සැත්කමක් නියම කළ හැකිය. රෝගයට ප්රතිකාර කිරීමේ වෙනත් ක්රම අකාර්යක්ෂම හෝ කළ නොහැකි වූ විට එවැනි තීරණයක් ගනු ලැබේ. අද වඩාත් නවීන හා .ලදායී ලෙස සලකනු ලබන්නේ හරියටම රැඩිකල් ප්රතිකාරයයි.

ගතානුගතික චිකිත්සාවේ සිට රැඩිකල් චිකිත්සාව දක්වා මාරුවීම පිළිබඳව සහභාගී වන වෛද්යවරයා තීරණය කිරීම සඳහා පැහැදිලි ඇඟවුම් තිබිය යුතුය. ශල්යකර්ම සඳහා හේතු:
- රෝගියාගේ ජීවිතයට සෘජු තර්ජනයක් වන ව්යාධිජනක පරිවෘත්තීය ආබාධයක්,
- දියවැඩියාවේ බරපතල සංකූලතා හඳුනා ගැනීම,
- ගතානුගතික ප්රතිකාරයේ අඩු effectiveness ලදායීතාවය,
- හෝමෝනයේ චර්මාභ්යන්තර එන්නත් සඳහා contraindications.
රෝගියාගේ අනෙකුත් අවයව හා පද්ධතිවල බරපතල ව්යාධි නොමැති බව සපයා ඇති අතර, ශල්යකර්මයෙන් දිනකට පසු අග්න්යාශය සාමාන්යයෙන් ක්රියාත්මක වේ. සම්පූර්ණ පුනරුත්ථාපන පා course මාලාවක් සඳහා මාස දෙකක් පමණ ගත වේ.
අක්ෂි රෝග
ඇසේ කුඩාම යාත්රා වලට හානි වීම රෝගයේ එක් සංකූලතාවයක් වන බැවින් දියවැඩියාවේ පෙනීම නැතිවීම සඳහා සැත්කම් ද ව්යතිරේකයක් නොවේ. අර්ධ වශයෙන් හෝ සම්පූර්ණයෙන්ම පෙනීම නැති වීමේ අවදානම, "මිහිරි රෝග" පිළිබඳ වැඩි අත්දැකීම් ඇති රෝගීන් වඩාත් අවදානමට ලක් වේ.
එබැවින්, අක්ෂි වෛද්යවරයකු විසින් නිතිපතා නියමිත පරීක්ෂණවලට භාජනය කිරීම අතිශයින් වැදගත් ය. පූර්ණ අක්ෂි පරීක්ෂණයකට අරමුදල් පරීක්ෂණය, දෘශ්ය තීව්රතා පරීක්ෂාව සහ අක්ෂි පීඩනය මැනීම ඇතුළත් වේ.

නමුත් සෑම විටම දෘශ්ය තීව්රතාවයේ අඩුවීමක් නිදන්ගත රෝගයකට කෙලින්ම සම්බන්ධ නොවේ. දැකීමේ හැකියාව පවත්වා ගැනීම සඳහා ශල්යකර්ම මැදිහත්වීමක් අවශ්ය වන විට තවත් හේතු තිබේ.
දියවැඩියා ඇසේ සුද වැනි දෙයක් තිබේ - රෝගයේ පා background මාලාවේ පසුබිමට එරෙහිව ඇසේ කාචය වලාකුළු කිරීම. දියවැඩියාව හඳුනා නොගත් රෝගීන් සඳහා ඇසේ සුද ඉවත් කිරීමේ ප්රතිකාරය බාහිර රෝගී පදනමක් මත සිදුවිය හැකිය.
නමුත් පරිවෘත්තීය ආබාධ ඇති පුද්ගලයින් අනිවාර්යයෙන්ම සම්පූර්ණ වෛද්ය පරීක්ෂණයකට භාජනය විය යුතුය. ශල්යකර්ම සඳහා අවසරය නිකුත් කරනු ලබන්නේ සහභාගී වන වෛද්යවරයා විසිනි, ඔහු පෙනීම නැතිවීමේ අවදානම ජීවිත හානි අවදානම සමඟ සංසන්දනය කරයි.
Prostatitis සහ දියවැඩියාව
දියවැඩියා රෝගය සහ පුරස්ථි ග්රන්ථිය යනු එකිනෙකට බෙහෙවින් සමීපව සම්බන්ධ වන රෝග වේ. පළමුවැන්න මානව ප්රතිශක්තිකරණ පද්ධතියට ly ණාත්මක ලෙස බලපාන අතර දෙවැන්න දේශීය ප්රතිශක්තිය අඩුවීමේ පසුබිමට එරෙහිව ප්රකාශ වේ. ප්රතිජීවක චිකිත්සාව සීමා කිරීම නිසා දේශීයකරණය කිරීමට අපහසු වන පුරස්ථි ග්රන්ථියේ නිරන්තර ගිනි අවුලුවන ක්රියාවලිය හේතුවෙන් බොහෝ විට රෝග දෙකම ප්රගතියට පත්වේ.

පුර prost ස්ථ ග්රන්ථිය වඩාත් බරපතල රෝගයකට හේතුවන විට දුර්ලභ අවස්ථා නොමැත - මාරාන්තික නියෝප්ලාස්මය. දියවැඩියාවේ පුර prost ස්ථ ග්රන්ථියේ පිළිකාවක් ඇති විට, සැත්කම් බොහෝ අවදානම් වලට සම්බන්ධ වන අතර එය කළ හැක්කේ දියවැඩියාව සඳහා සම්පූර්ණ වන්දි ලබා ගත හොත් පමණි.
දියවැඩියා රෝගීන් සඳහා කොඳු ඇට සැත්කම්
දියවැඩියාව සඳහා කොඳු ඇට සැත්කම්, විද්යාවේ හා වෛද්ය විද්යාවේ වර්තමාන මට්ටමේ දී පවා ඉතා ගැටළු සහගතය. එපමණක් නොව, ගැටළු ඇතිවීමට පටන් ගන්නේ මෙහෙයුම තුළ නොව පුනරුත්ථාපන කාලය තුළ ය. වඩාත්ම දුෂ්කර දෙය වන්නේ ඉන්සියුලින් මත යැපෙන දියවැඩියාව ඇති රෝගීන් සඳහාය - සැත්කම් කරන ලද රෝගීන්ගෙන් 78% ක් තුළ, එක් හෝ තවත් ආකාරයක බරපතලකමක සංකූලතා අනාවරණය විය.
අවසාන වශයෙන්, දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන් සඳහා ඕනෑම ශල්යකර්මයක් කළ හැකි බව අපට පැවසිය හැකිය. රැඩිකල් ප්රතිකාරයේ සාර්ථකත්වය බොහෝ දුරට රඳා පවතින්නේ රෝගියාගේ තත්ත්වය පිළිබඳ වෛද්ය ගැලපුමේ නිවැරදිභාවය සහ දියවැඩියා වන්දි ගෙවීමේ ප්රති results ල මත ය.
ඊට අමතරව, දියවැඩියා රෝගීන් සමඟ වැඩ කිරීම සඳහා ශල්ය වෛද්ය කණ්ඩායම සහ නිර්වින්දන වෛද්යවරයා යන දෙදෙනාම ප්රමාණවත් වෘත්තීය මට්ටමක් තිබිය යුතුය.
දියවැඩියාව, ඇඟවීම් සහ contraindications සහිත රෝගියෙකුගේ සාර්ථක මෙහෙයුම සඳහා කොන්දේසි
සංඛ්යාලේඛනවලට අනුව, දියවැඩියාවෙන් පෙළෙන සෑම දෙවන පුද්ගලයෙකුටම අවම වශයෙන් එක් වරක්වත් ශල්යකර්මයකට මුහුණ දී තිබේ.
සලකා බලනු ලබන රෝගය සැත්කම් සඳහා contraindication නොවේ, කෙසේ වෙතත්, සමාන ව්යාධි විද්යාවක් ඇති රෝගීන් තුළ සංකූලතා ඇතිවීමේ අවදානම වැඩි වීම අනාගතයේදී.
- රෝගයට වන්දි ගෙවීම. රෝගයට වන්දි ලබා නොදෙන්නේ නම්, පළමුව, එයට වන්දි ගෙවීමට පියවර ගනු ලබන අතර, පසුව පමණක් ආක්රමණශීලී මැදිහත්වීම් නියම කරනු ලැබේ.
- ශල්ය වෛද්ය දෙපාර්තමේන්තුවේ ක්රියා පටිපාටිවල සුළු හෝ වැදගත්කමක් නැති ඕනෑම දෙයක් සිදු කිරීම. මෙය හැසිරවීමේදී සිදුවිය හැකි ඕනෑම negative ණාත්මක සංසිද්ධියකට ක්ෂණිකව හා ප්රමාණවත් ලෙස ප්රතිචාර දැක්වීමට වෛද්යවරයාට හැකි වේ.
පළමු වර්ගයේ හෝ දෙවන වර්ගයේ දියවැඩියාව සඳහා සැත්කම් සකස් කිරීමේ වැඩසටහන
රෝගයෙන් පෙළෙන රෝගීන්ගේ සැත්කම් සඳහා සූදානම් වීම විවිධ ආකාරවලින් පැවතිය හැකිය: පැය දෙකක සිට - සති කිහිපයක් දක්වා. ඒ සියල්ල රඳා පවතින්නේ පුද්ගලයාගේ සාමාන්ය තත්වය, අනුකූල රෝග පැවතීම, වයස සහ වෙනත් සාධක මත ය.
- එහි ඇති සීනි ප්රමාණය සඳහා රුධිරය පරීක්ෂා කිරීම. රෝගියාට ලබා දෙන drugs ෂධවල නිශ්චිත කොටස් තීරණය කිරීමට මෙය හිතකර වේ. සම්මත යෝජනා ක්රමයක් නොමැත - එක් එක් අවස්ථාවෙහිදී මාත්රාව තෝරා ගැනීමට වෛද්යවරයාට අවශ්ය වේ. නිදසුනක් වශයෙන්, සමාන රුධිරයේ සීනි මට්ටම ඇති වැඩිහිටි සහ තරුණ රෝගීන් සඳහා වෙනස් දිනපතා ඉන්සියුලින් මාත්රාවක් නියම කරනු ලැබේ.
- ඉන්සියුලින් චිකිත්සාව. දරුණු දියවැඩියාවකදී, එන්නත් ස්වරූපයෙන් ඉන්සියුලින් දිනකට 4-5 වාරයක් ලබා දෙනු ලැබේ. වෙනත් අවස්ථාවල දී, ඒවා ඇඟවුම් කරන ලද ඇනබලික් හෝමෝනය තුන් ගුණයකට සීමා වේ. පශ්චාත් ශල්ය කාල පරිච්ඡේදයේදී, උග්රවීම වළක්වා ගැනීම සඳහා ඉන්සියුලින් ප්රතිකාරය අඛණ්ඩව සිදු කෙරේ. අවම ආක්රමණික ක්රියා පටිපාටි පැවැත්වීම සඳහා එන්නත් භාවිතා කිරීම අවශ්ය නොවේ.
- විටමින් චිකිත්සාව. මෙම ව්යාධිවේදය සමඟ, රෝගීන් බොහෝ විට විටමින් iency නතාවයෙන් පෙළෙන අතර, එය නිතිපතා නැවත පිරවිය යුතුය. ඇස්කෝර්බික් සහ නිකොටින්තික් අම්ලය සම්බන්ධයෙන් මෙය විශේෂයෙන් සත්ය වේ.
- අතිරේක ව්යාධි හඳුනා ගැනීම සහ තුරන් කිරීම. බොහෝ විට දියවැඩියාවෙන් පෙළෙන රෝගීන්ට අස්ථායී රුධිර පීඩනය පිළිබඳ ගැටළු ඇති වේ. මෙහෙයුමට පෙර එය නිවැරදි කිරීමට පියවර ගත යුතුය. මේද පරිවෘත්තීය ස්වභාවය පිළිබඳව ද ඔබ අධ්යයනය කළ යුතු අතර, සම්මතයෙන් යම් අපගමනයන් තිබේ නම්, චිකිත්සක පියවර ගන්න.
- ආහාර වේලක් අංශ කිහිපයක් ඇතුළත් වේ:
- ආහාරවල කැලරි අඩු විය යුතුය. ඔබ කුඩා කොටස් වලින් ආහාරයට ගත යුතු අතර බොහෝ විට (දිනකට 6 වතාවකට වඩා වැඩි නොවේ).
- සංතෘප්ත මේද, සැකරයිඩ සහ මධ්යසාර පානය ආහාරයෙන් බැහැර කරන්න.
- කොලෙස්ටරෝල් අඩංගු ආහාර ප්රමාණය අවම කරන්න.
- ආහාරමය තන්තු අඩංගු නිෂ්පාදන සමඟ දෛනික මෙනුව වෙනස් විය යුතුය.

මෙහෙයුම පහත සඳහන් කොන්දේසි යටතේ සිදු කළ හැකිය:
- ග්ලූකෝස් මට්ටම සාමාන්යකරණය කරන්න. රුධිරයේ එහි අන්තර්ගතය 9.9 mmol / l නොඉක්මවිය යුතුය. විශේෂ අවස්ථා වලදී, රෝගියා මෙම ද්රව්යයේ ඉහළ මිල ගණන් යටතේ ක්රියාත්මක වන නමුත් මෙය රෝගීන්ගේ විජලනයෙන් හා පසුව ඇතිවන දරුණු උග්රවීම් වලින් පිරී ඇත.
- මුත්රා වල ග්ලූකෝස් සහ ඇසිටෝන් නොමැතිකම.
- රුධිරයේ ග්ලූකෝස් හි උග්ර lack නතාවය තුරන් කිරීම. මෙම තත්වය ketoacidosis ලෙස හැඳින්වෙන අතර සමහර අවස්ථාවල එය රෝගියාගේ දියවැඩියා කෝමා තත්වයට හේතු වේ. එබැවින්, ශල්යකර්මයට පෙර, නිශ්චිත ව්යාධිජනක තත්වය තුරන් කිරීම අරමුණු කරගත් වෛද්ය ක්රියාමාර්ග ගණනාවක් සිදු කිරීම ඉතා වැදගත් වේ.
- රුධිර පීඩනය සාමාන්යකරණය කිරීම.
ඊට අමතරව, නිර්වින්දන වෛද්යවරයා විසින් අනිවාර්යයෙන්ම සැලකිල්ලට ගත යුතු සමහර සූක්ෂ්මතා තිබේ:
- ආශ්වාස නිර්වින්දනය රුධිර ග්ලූකෝස් වැඩි කිරීමට හිතකර වේ. එමනිසා, බොහෝ විට තේරීම සිදු කරනු ලබන්නේ සාමාන්ය නිර්වින්දනය සඳහා ය. ආක්රමණික ක්රියා පටිපාටිය දිගු නම්, බහුකාර්ය නිර්වින්දනය සඳහා මනාප ලබා දෙනු ලැබේ - රුධිරයේ සීනි සඳහා එහි බලපෑම අවම වේ. ශල්යකර්මයට පෙර නිර්වින්දන වර්ග මොනවාද - නිර්වින්දනය ලබා දීමේ ක්රම
- ශල්යකර්ම හැසිරවීම කෙටිකාලීන නම්ඇතැම් .ෂධ එන්නත් කිරීමේ ස්වරූපයෙන් දේශීය නිර්වින්දනය යෙදීමට අවසර ඇත.
- ශල්යකර්මයට පෙර රෝගියාට ඉන්සියුලින් එන්නත් කරනු ලැබේ. රීතියක් ලෙස, මෙය උදෑසන මාත්රාවෙන් අඩකි. ශල්යකර්මයේදී වෛද්යවරු නිරන්තරයෙන් රුධිරයේ සීනි මට්ටම අධීක්ෂණය කරති: ග්ලූකෝස් මට්ටම හදිසියේ ඇතිවීම වළක්වා ගැනීම වැදගත්ය. භාගික ඉන්සියුලින් එන්නත් භාවිතා කරමින් හයිපර්ග්ලයිසිමියා නිවැරදි කිරීම සිදු කරනු ලැබේ. හයිපර්ග්ලයිසිමියාව රෝගියාට හයිපර්ග්ලයිසිමියා රෝගයට වඩා භයානක බව ක්රියාකරු සැලකිල්ලට ගනී. ග්ලූකෝස් හි තියුණු අඩුවීමක් දියවැඩියා කෝමා තත්වයට හේතු විය හැක, එබැවින් හැසිරවීමේදී ග්ලූකෝස් මට්ටම නිරපේක්ෂව සාමාන්යකරණය කිරීම එතරම් වැදගත් නොවේ, සුළු වැඩි වීමකට ඉඩ දෙනු ලැබේ.
- ශල්යකර්මයේදී රුධිර පීඩනය පිළිබඳ මට්ටම නිරන්තරයෙන් පාලනය කරනු ලැබේ.

දිරාපත් වූ දියවැඩියා රෝගය 1 හෝ 2 සහිත මෙහෙයුම් වල ලක්ෂණ
සමහර අවස්ථාවන්හිදී, රෝගියාට හදිසි ශල්ය වෛද්ය ප්රතිකාර අවශ්ය වේ.
මෙම නඩුවේ වෛද්ය ක්රියාමාර්ගවල ප්රධාන අරමුණ මූලික වේ ketoacidosis තුරන් කිරීම. ඉන්සියුලින් නිතිපතා පරිපාලනය කිරීම මෙම කාර්යයට සාර්ථකව මුහුණ දීමට උපකාරී වේ.
සෑම පැය දෙකකට වරක් සීනි මට්ටම සඳහා රුධිර පරීක්ෂණයක් සිදු කරනු ලැබේ.
රෝගියාට උණ තිබේ නම්, ඔහු ද නියම කරනු ලැබේ ප්රතිජීවක චිකිත්සාව (හැසිරවීමට පෙර සහ පසු).
- රුධිර පීඩනය අඩු කිරීම.
- රුධිරයේ ඇති පොටෑසියම් මට්ටම අඩුවීම නිසා ශරීරයේ සෛලවල ලවණ හා තරල රඳවා තබා ගත හැකිය.
- මොළයේ පටක ඉදිමීමේ අවදානම.
- කැල්සියම් නොමැතිකම.

දියවැඩියා සංකූලතා සහ සැත්කම්
දියවැඩියාවේ බරපතලම සංකූලතාවයක් වන්නේ නෙෆ්රොෆති. මෙම ව්යාධිජනක තත්වය වකුගඩු ස්ථීර ලෙස අක්රීය කිරීමට සමත් වන අතර, රෝගියාගේ ආබාධිත හෝ මරණයට හේතු වේ.
ශල්යකර්ම හැසිරවීමට පෙර, වකුගඩු ආබාධ සහිත රෝගීන් ඔවුන්ගේ වැඩ සාමාන්යකරණය කිරීම අරමුණු කරගත් විවිධ ක්රියාමාර්ගයන්ට භාජනය වේ.
ප්රතිකාරයේ ප්රධාන අංග පහත පරිදි වේ:
- මේද පරිවෘත්තීය නිවැරදි කිරීම. බෙහෙත් මගින් සාක්ෂාත් කරගනු ලැබේ.
- කාබෝහයිඩ්රේට් පරිවෘත්තීය නියාමනය කිරීමේ පියවර. මෙම තත්වයේ ප්රධාන කාර්යභාරය ඉන්සියුලින් සඳහා ලබා දී ඇත.
- ආහාර, එනම් සත්ව ආහාර අවම කිරීමයි.
- වකුගඩු අධි රුධිර පීඩනයට එරෙහිව සටන් කරන්න. රීතියක් ලෙස, තේරීම ACE නිෂේධකයන්ට පක්ෂව සිදු කෙරේ.
දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන් තුළ පශ්චාත් ශල්යකර්ම උග්රවීමේ විශේෂත්වය නම්, සම්මත සංකූලතාවන්ට අමතරව, නිශ්චිත ව්යාධි තත්වයන් ද ඇතිවිය හැකි බවයි.
පළමු කණ්ඩායමට පෙනහළු වල ඇතිවන ගිනි අවුලුවන ප්රතික්රියා, ශල්යකර්මයේ සිදුරු සංසිද්ධි, හෘද වාහිනී පද්ධතියේ බරපතල දෝෂ, රුධිර කැටි ගැසීම් ආදිය ඇතුළත් වේ.
- හයිපර්ග්ලයිසමික් කෝමා. රෝගියා දියවැඩියාව ගැන දැන සිටියත් වෛද්යවරයාට දැනුම් නොදුන්නේ නම් ඒ හා සමාන තත්වයක් ඇතිවිය හැකිය. නැතහොත්, ආක්රමණශීලී මැදිහත්වීම අතිශය දරුණු ලෙස සිදු කළ විට සහ රෝගියාට ග්ලූකෝස් සඳහා රුධිරය හා මුත්රා පරීක්ෂා කිරීමට කාලය නොමැති විය. සලකා බලනු ලබන තත්වය ජල ලුණු සමතුලිතතාවය උල්ලං lations නය කිරීමට මෙන්ම කීටෝන් සිරුරු තියුනු ලෙස වැඩි කිරීමට ද හේතු වේ. මේ සියල්ල මොළයේ ක්රියාකාරිත්වයට ly ණාත්මක ලෙස බලපායි.
- හයිපොග්ලිසිමික් කෝමා. ග්ලූකෝස් ප්රතිකාර නොමැති විට ඉන්සියුලින් ඉහළ මාත්රාවක් හඳුන්වා දීමේ ප්රති result ලයකි. එසේම, රුධිරයේ සීනි පාලනයකින් තොරව රෝගියෙකු හයිපර්ග්ලයිසමික් කෝමා තත්වයෙන් ඉවත් වූ විට මෙම සංසිද්ධිය වර්ධනය විය හැකිය. හයිපොග්ලයිසමික් තත්වයන්හි සාමාන්ය ප්රකාශනයන් වන්නේ කම්පනය, හදිසි ක්ලාන්තය, අබලන් වූ සිසුන් සහ රුධිර පීඩනය පහත වැටීමයි. සීනි සහිත ආහාර අනුභව කිරීමෙන් තත්වය සැලකිය යුතු ලෙස වැඩි දියුණු වේ. ප්රමාණවත් චිකිත්සක පියවරයන් නොමැතිකම ආ roke ාතය, හෘදයාබාධ ඇතිවීම සහ හෘදයාබාධ ඇතිවීමට හේතු වේ.
- හයිපෙරොස්මොලර් කෝමා. වැඩිහිටි තරබාරු පුද්ගලයින් තුළ එය බොහෝ විට රෝග විනිශ්චය කරනු ලැබේ. සාමාන්ය රෝග ලක්ෂණ වන්නේ උණ, අක්රමවත් හෘද ස්පන්දනය, ශක්තිය නැතිවීම, ස්වේච්ඡාවෙන් දෝලනය වන අක්ෂි චලනයන් ය. සලකනු ලබන ව්යාධිජනක තත්වයෙන් සිදුවන මරණ අනුපාතය බෙහෙවින් ඉහළ ය - 40-50%. එයට හේතුව බොහෝ විට මොළයේ ඉදිමීම, thromboembolism මෙන්ම හයිපොවොලමික් කම්පනයයි.

ශල්යකර්මයෙන් පසු දියවැඩියා රෝගීන් සුවය ලැබීම සහ සංකූලතා වැලැක්වීම
- ඉන්සියුලින් හඳුන්වාදීම. නිශ්චිත drug ෂධය හඳුන්වාදීම සහ එහි මාත්රාව අතර කාල පරතරය රුධිරයේ ග්ලූකෝස් මට්ටම අනුව තීරණය වේ. ශල්යකර්මයෙන් පසුව රුධිර පරීක්ෂාවකින් සාමාන්ය ග්ලූකෝස් මට්ටමක් ඇති බව තහවුරු වන විට අතිශය දුර්ලභ අවස්ථාවන්හිදී, ඉන්සියුලින් තවමත් පරිපාලනය කරනු ලැබේ, නමුත් අඩු මාත්රාවලින්. සාමාන්යයෙන්, සැත්කමෙන් සතියකට පසු, තත්වය සාමාන්ය තත්වයට පත්වීමත් සමඟ, ශල්යකර්මයට පෙර සිටි ඉන්සියුලින් මාත්රාවට ශල්යකර්ම සිදු කරනු ලැබේ.
- දිනපතා මුත්රා පරීක්ෂණය එහි ඇසිටෝන් තිබීම සඳහා රසායනාගාරයේ. සමහර වෛද්යවරු එවැනි චෙක්පත් නිතර නිතර පැවැත්වීමට උපදෙස් දෙති.
- රුධිර ග්ලූකෝස් පාලනය. ශල්යකර්මයෙන් පසු පළමු දින, මෙම ක්රියා පටිපාටිය සෑම පැය 2-3 කට වරක් නැවත නැවතත් කරනු ලැබේ, පසුව - දින 5 ක් දිනකට තුන් වරක්.
- 5% ග්ලූකෝස් ඉන්ට්රාවෙනස් ඉන්ෆියුෂන් සහ තවත් .ෂධ.
අනෙක් සියලුම අවස්ථාවන්හිදී, සැත්කමෙන් පසුව, රෝගියා වෙත මාරු විය යුතුය සාමාන්ය ආහාර. අවශ්ය සියලුම විටමින් හා ඛනිජ ලවණ ලබා ගැනීම ග්ලූකෝස් මාත්රාව අඩු කිරීමට උපකාරී වේ.
බාගත කරන්න

 ශල්යකර්මයට පෙර, ඔබ රුධිරයේ ග්ලූකෝස් මට්ටම යථා තත්වයට පත් කළ යුතුය.
ශල්යකර්මයට පෙර, ඔබ රුධිරයේ ග්ලූකෝස් මට්ටම යථා තත්වයට පත් කළ යුතුය.