දියවැඩියාව ඇති රෝගීන්ගේ ජීවන තත්ත්වය

දියවැඩියා රෝගය යනු සම්පූර්ණයෙන්ම ඉවත් කළ නොහැකි රෝගයකි. එබැවින් එය මිනිස් ජීවිතයට බලපෑමක් ඇති කරයි. ආහාර ගැනීම, ශාරීරික ක්රියාකාරකම් සීමා කිරීම, අවදිවීම සහ නින්ද, සීනි අඩු කරන පෙති හෝ ඉන්සියුලින් එන්නත් ගැනීම - මේ සියල්ල පුද්ගලයෙකුට හික්මවීමක් ලබා දෙයි, ඔහුගේ දෛනික කාලසටහන කල්තියාම සිතා බැලීමට ඔහුට බල කරයි.
මුලදී මෙය ඉතා සංකීර්ණ බවක් පෙනෙන්නට තිබේ. නමුත් ඔබ දියවැඩියාව සඳහා සායනික මාර්ගෝපදේශ අනුගමනය කරන්නේ නම්, ඔබට විවිධාකාර හා රසවත් ආහාර අනුභව කළ හැකිය, ක්රීඩා සෙල්ලම් කළ හැකිය.
ආහාර වේලක් සංවිධානය කරන්නේ කෙසේද?

දියවැඩියා රෝගියෙකුගේ ආහාර වේල කුඩා කොටස් වලින් 5-6 ගුණයක් වේ. ආහාරවල කැලරි ප්රමාණය කුඩා වීම වැදගත් වන අතර ග්ලයිසමික් දර්ශකය මධ්යම හෝ කුඩා වේ.
පුද්ගලයෙකුට අධික ශරීර බරක් නොලැබෙන පරිදි මෙය අවශ්ය වන අතර රුධිරයේ ග්ලූකෝස් වල සැලකිය යුතු වෙනස්කම් වළක්වා ගත හැකිය.
මීට අමතරව, ආහාරවල කුඩා කොටස් මගින් ආහාර ජීර්ණ පද්ධතියේ බර අඩු කර ගත හැකිය. ආමාශයික හා බඩවැල් අධික ලෙස පැටවීම සඳහා දියවැඩියාව අවශ්ය නොවේ. ඇමරිකානු විශේෂ experts යන් නිවැරදිව "ආහාර" යන වචනය මග හැරීමට උත්සාහ කරන අතර එය "පෝෂණ සැලැස්මක්" මගින් ප්රතිස්ථාපනය කරයි.
"ආහාර" යන වචනයේ තේරුම තාවකාලික දෙයක් බැවින් මෙය මනාව නිවැරදි ය. රෝගියා සඳහා ප්රශස්ත මෙනුව සකස් කරමින් අන්තරාසර්ග විද්යා ologist යා ඔහුගේ පෝෂණ මනාපයන්, වයස, ශරීර බර සහ පරිවෘත්තීය ලක්ෂණ සැලකිල්ලට ගනී.
සමහර රෝගීන් සඳහා, අඩු කැලරි අන්තර්ගතයක් සහිත සමබර ආහාර වේලක් සුදුසු වේ, අනෙක් අයට - අඩු කාබ් ආහාරයක්, සහ තෙවනුව - අඩු මේද අන්තර්ගතයක් සහිත ආහාර. විශේෂිත පුද්ගලයෙකුට වඩා හොඳ ආහාර වේලක් සුදුසු වන අතර, ආහාරයේ දෝෂ සහ බාධා ඇතිවීමේ අවදානම අඩු කරයි.
පෝෂණ සැළැස්මේ මූලික මූලධර්ම මෙන්න:

- උදේ ආහාරයට මන්දගාමී කාබෝහයිඩ්රේට් අඩංගු ආහාර ඇතුළත් විය යුතුය. මුළු දවස පුරාම ශරීරය ශක්තියෙන් සංතෘප්ත වන පරිදි මෙය අවශ්ය වේ,
- ආහාර වේල් අතර උපරිම පරතරය පැය 3 කි,
- දැඩි කුසගින්නක් ඇත්නම්, ඔබට ග්ලූකෝස් මට්ටම මැනිය යුතු අතර ප්රයෝජනවත් යමක් සහිත සුලු කෑමක් ගත යුතුය (නිදසුනක් ලෙස ඇපල් ගෙඩියක් හෝ ඇට වර්ග කිහිපයක් අනුභව කරන්න). උපාංගය අඩු සීනි පෙන්වන්නේ නම්, ඔබ වේගවත් කාබෝහයිඩ්රේට් අඩංගු ආහාරයක් අනුභව කළ යුතුය,
- දියවැඩියා මස් අනුභව කිරීම වඩා හොඳය කැඳ සමඟ නොව එළවළු අතුරු කෑමක් සමඟ, එය වඩා හොඳින් අවශෝෂණය කර ඇති නිසා,
- ඔබට කුසගින්නෙන් නින්දට යා නොහැක. රාත්රියේදී පැණිරස නොකළ යෝගට් හෝ අඩු මේද සහිත කෙෆීර් වීදුරුවක් මෙම හැඟීමෙන් මිදීමට උපකාරී වේ.
කෙෆීර්, නවතයි හෝ තම්බා බීට් වැනි ආහාර ජීර්ණයට උපකාරී වේ. එකම අරමුණ සඳහා මිනිත්තු 15 කින් ජලය මිලි ලීටර් 250 ක් පානය කිරීම ප්රයෝජනවත් වේ. උදේ කෑමට පෙර. ආහාර වඩා හොඳින් ජීර්ණය වේ.



ඔබට කුමන ආකාරයේ දියවැඩියාව තිබුණත් මූලික ආහාර සැකසීමක් අවශ්ය වේ.
ඉන්සියුලින් මත යැපෙන දියවැඩියාව ඇති අයගේ ආහාර තරමක් අඩු දැඩි වේ.
ආහාර ගැනීමට හරියටම සැලසුම් කර ඇති දේ අනුව රෝගියාට ඉන්සියුලින් මාත්රාව ගණනය කළ හැකිය. කෙසේ වෙතත්, සියලුම දියවැඩියා රෝගීන් සැලකිය යුතු කාබෝහයිඩ්රේට් බරක් සහිත ආහාර වලින් වැළකී සිටිය යුතුය. එවැනි ආබාධ නිසා ඇති වන ග්ලූකෝස් මට්ටමේ වෙනස්කම් සංකූලතා ඇතිවීමේ අවදානම වැඩි කරයි.
දියවැඩියා රෝගියෙකුගේ ආහාරයේ පදනම එළවළු ය. පළමුවෙන්ම, ඒවා පරිවෘත්තීය වේගවත් කිරීමට දායක වන බැවිනි. දියවැඩියාවේදී, පරිවෘත්තීය ක්රියාවලීන් මන්දගාමී වන බැවින් ඔබ දිනකට 3 සිට 4 වතාවක් එළවළු අනුභව කළ යුතුය. මෙම අවස්ථාවේ දී, ශරීරයට අවශ්ය සියලුම විටමින්, ඛනිජ සහ හෝඩුවාවක් ලබා ගනී.
එළවළු සහ කෑම වර්ග ආහාර ජීර්ණය වැඩි දියුණු කරයි, මල බද්ධය හා ඒ ආශ්රිත මත්ද්රව්ය අවදානම අවම කරයි. මේ සම්බන්ධයෙන් පලතුරු ද ප්රයෝජනවත් වේ, නමුත් ඔබ ග්ලයිසමික් දර්ශකය කෙරෙහි අවධානය යොමු කළ යුතුය. එය ඉතා ඉහළ නොවිය යුතුය.

පෝෂණය සඳහා ප්රධාන වශයෙන් අවධාරණය කරනුයේ නැවුම් එළවළු සඳහා ය
අඩු මේද විශේෂ සැකසීම සඳහා මාළු හා මස් තෝරා ගත යුතුය. තෙල් ස්වල්පයක්, තම්බා හෝ තැම්බූ උඳුන තුල උයන්න වඩාත් සුදුසුය. මාළු සතියකට 2 වතාවක් පමණ ආහාරයට ගත යුතුය, මස් - දිනපතා.
සුදුසු ප්රභේද: කුකුළු මස් හෝ තුර්කිය (සම නොමැතිව), හාවා මස්. දියවැඩියා රෝගියෙකු සඳහා වඩාත් ප්රයෝජනවත් මාළු වන්නේ හක්, තිලාපියා සහ පොලොක් ය. ඒවා තරමක් රසවත්, ප්රයෝජනවත් ද්රව්ය වලින් පොහොසත් ය.

මේද හරක් මස්, ork රු මස්, තාරා පැටවුන්, ඇස්වල කඳුලු සහ මේද මාළු ආහාරයට ගැනීමෙන් වැළකී සිටීම වඩා හොඳය. මෙම නිෂ්පාදනවල දීසි “නරක” කොලෙස්ටරෝල් සාන්ද්රණය වැඩි කර අග්න්යාශයට දැඩි බලපෑමක් ඇති කරයි.
ධාන්ය වර්ග වඩාත් ප්රයෝජනවත් වන්නේ: අම්බෙලිෆර්, කව්පි, තිරිඟු සහ මෙනේරි.
මෙම නිෂ්පාදනවල ග්ලයිසමික් දර්ශකය සාමාන්ය මට්ටමක පවතින අතර ඒවායේ ඛනිජ හා විටමින් විශාල ප්රමාණයක් අඩංගු වේ. නමුත් ඔප දැමූ සහල් සහ සෙමොලිනා ආහාරයෙන් බැහැර කළ යුතුය. ඒවායේ ඉහළ කැලරි අන්තර්ගතයක් ඇත, නමුත් ප්රයෝජනවත් ද්රව්ය කිහිපයක්.
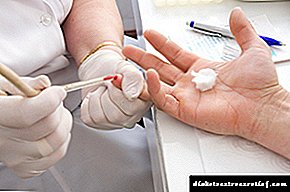
රුධිර ග්ලූකෝස් පාලනය
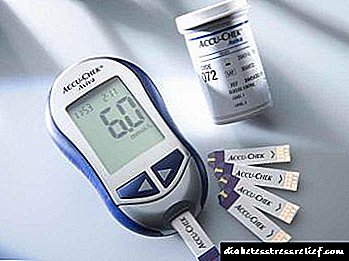 මෙය දියවැඩියාවට ප්රතිකාර කිරීමේදී සහ සංකූලතා වැලැක්වීමේ වැදගත්ම කරුණකි. මීටරය නිතිපතා භාවිතා කිරීමෙන්, ප්රමාණවත් පියවර ගැනීම සඳහා ඔබට හයිපර් හෝ හයිපොග්ලිසිමියා හඳුනාගත හැකිය.
මෙය දියවැඩියාවට ප්රතිකාර කිරීමේදී සහ සංකූලතා වැලැක්වීමේ වැදගත්ම කරුණකි. මීටරය නිතිපතා භාවිතා කිරීමෙන්, ප්රමාණවත් පියවර ගැනීම සඳහා ඔබට හයිපර් හෝ හයිපොග්ලිසිමියා හඳුනාගත හැකිය.
වේදනාකාරී තත්ත්වයක් අනාවරණය වූ විගස, වඩාත් medical ලදායී වෛද්ය පියවරයන්, රෝගියාගේ සෞඛ්යය පවත්වා ගැනීමට වැඩි ඉඩක් ඇත.
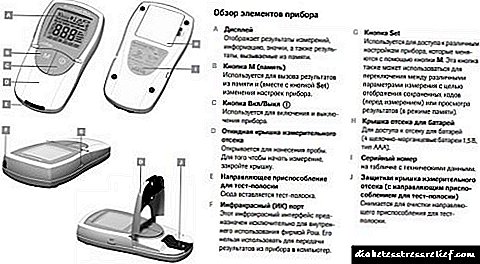
උපාංගය නිශ්චිත අගයන් පෙන්වීම සඳහා, වරින් වර එය ක්රමාංකනය කර පාලන මිනුම් සිදු කිරීම අවශ්ය වේ. ඔබට කල් ඉකුත් වූ පරීක්ෂණ තීරු භාවිතා කළ නොහැක, මන්ද ප්රති result ලය සත්යයට වඩා බොහෝ දුරස් වනු ඇත.
කියවීමේ නිරවද්යතාවය බොහෝ දුරට එය මත රඳා පවතින බැවින් උපාංගයේ බැටරිය නිරන්තරයෙන් වෙනස් කිරීම වැදගත්ය.
චිකිත්සක පියවර

දියවැඩියාව ගින්නක් මෙන් මෙම පිළියමට බිය වේ!
ඔබට අයදුම් කිරීමට අවශ්යයි ...
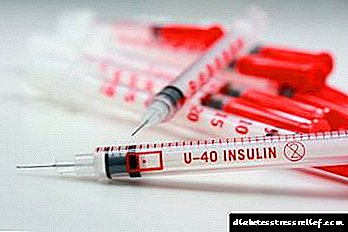
පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන් ඉන්සියුලින් එන්නත් කිරීමේ පිළිවෙත අනුගමනය කළ යුතුය.
රෝගයේ මෙම ස්වරූපය සමඟ, ඉන්සියුලින් ස්රාවය කිරීම ප්රමාණවත් නොවන බැවින් එන්නත් නොමැතිව කළ නොහැක. අහඹු ලෙස එන්නත් කිරීම හෝ ඒවා සම්පූර්ණයෙන්ම නොසලකා හැරියහොත් කිසිදු තාර්කික පෝෂණය රෝගියාට උපකාරී නොවේ.
දියවැඩියා රෝගියා විසින් පාලනය කරනු ලබන හෝමෝනයේ මාත්රාව ගණනය කරන්නේ කෙසේදැයි දැන ගැනීම වැදගත්ය. එසේම, කෙටි හා දීර් ins ඉන්සියුලින් වලින් බලපෑම වෙනස් වන්නේ කෙසේද යන්න පිළිබඳව රෝගියාට දැනුමක් අවශ්ය වේ.
දෙවන වර්ගයේ දියවැඩියාවේ සුවිශේෂත්වය නම් ඉන්සියුලින් ස්රාවය වීම සාමාන්ය දෙයක් වන අතර එය අඩු වුවහොත් එය නොසැලකිලිමත් වේ. මෙම අවස්ථාවේ දී, රෝගියාට හෝමෝන එන්නත් අවශ්ය නොවේ.

දෙවන වර්ගයේ දියවැඩියාව ඇති ප්රධානතම දෙය වන්නේ නිසි පෝෂණය සහ ශාරීරික අධ්යාපනයයි.
සාමාන්ය ග්ලූකෝස් මට්ටම පවත්වා ගැනීමට මෙය ප්රමාණවත් නොවේ නම්, සීනි අඩු කරන පෙති රෝගියාට නියම කරනු ලැබේ. Medic ෂධ ලබා ගත හැක්කේ විශේෂ ist යෙකුට පමණි.
ස්වයං ation ෂධ සහ පාලනයකින් තොරව ation ෂධ ගැනීමට උත්සාහ කිරීම රෝග තත්වය තවත් උග්ර කරයි.
සමහර විට වෛද්යවරයකු දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්ට ඉන්සියුලින් එන්නත් නියම කරයි. මෙය සාමාන්යයෙන් තාවකාලික පියවරක් වන අතර එය අත් නොහැරිය යුතුය.
රෝගයේ ආත්මීය පින්තූරය අධ්යයනය කිරීම. දියවැඩියාව ඇති රෝගීන්ගේ පූර්ණ වෛද්ය, මානසික හා සමාජ පුනරුත්ථාපනය සඳහා ප්රශස්ත ක්රම විශ්ලේෂණය කිරීම. දියවැඩියාව ඇති රෝගීන්ගේ සායනික හා මානසික ලක්ෂණ සමඟ ජීවන තත්ත්වය අතර සම්බන්ධතාවය.
| ශීර්ෂය | වෛද්ය විද්යාව |
| බලන්න | කාලීන කඩදාසි |
| භාෂාව | රුසියානු |
| දිනය එකතු කරන ලදි | 22.07.2015 |
| ගොනු විශාලත්වය | 566.8 කේ |

සමාන ලේඛන
දියවැඩියාව අපේ කාලයේ ගෝලීය ගැටලුවලින් එකක්. 2005-2007 සඳහා දියවැඩියා රෝගීන්ගේ සිද්ධි ඉතිහාසය තෝරා ගැනීම. දියවැඩියා රෝගීන් තුළ ස්වයං පාලනයේ මට්ටම. සංකූලතා ඇතිවීමේ සම්භාවිතාව. ආහාරවල කොලෙස්ටරෝල් ප්රමාණය.
කාලීන කඩදාසි 529.4 K, එකතු කරන ලද්දේ 3/11/2009
ප්රිමෝර්ස්කි ප්රදේශයේ දියවැඩියාවෙන් පෙළෙන පුරවැසියන්ගේ වෛද්ය හා සමාජ ආරක්ෂණ ක්ෂේත්රයේ රාජ්ය ප්රතිපත්තිය ක්රියාත්මක කිරීම පිළිබඳ අධ්යයනය සහ විශ්ලේෂණය. ප්රමුඛතා ජාතික සෞඛ්ය වැඩසටහන සඳහා වරණීය drug ෂධ සැපයීම වැඩිදියුණු කිරීමේ යෝජනා.
නිබන්ධනය 82.9 K, එකතු කරන ලද්දේ 05/14/2014
රෝගීන් තුළ ධමනි අධි රුධිර පීඩනයේ සර්කැඩියානු රිද්මය අධ්යයනය කිරීම. හෘද වාහිනී සංකූලතා වලින් රෝගීන් මියයාමට ප්රධාන හේතුව ධමනි අධි රුධිර පීඩනය හා දියවැඩියා රෝගයේ සංයෝජනයයි. රුධිර පීඩනය දිනපතා අධීක්ෂණය කිරීමේ ස්වභාවය.
පුහුණු වාර්තාව 54.9 K, එකතු කරන ලද්දේ 2014.10.02
දියවැඩියාව පිළිබඳ ගැටලුවේ වෛද්ය අංශ. දියවැඩියාව ඇති රෝගීන්ගේ පෞරුෂත්වයේ මානසික ලක්ෂණ. මනෝවිද්යාත්මක ආබාධ සහිත පුද්ගලයින්ට මානසික ආධාර සඳහා පොදු ප්රතිපාදන. මනෝචිකිත්සක රෝග සඳහා මනෝචිකිත්සාවේ මූලධර්ම.
නිබන්ධනය 103.6 K, එකතු කරන ලද්දේ 03/17/2011
සීනි අන්තර්ගතය, සම්පූර්ණ කොලෙස්ටරෝල් මට්ටම, ශරීර බර, රුධිර පීඩනය, හෘද ස්පන්දන වේගය කෙරෙහි චොකලට් වල බලපෑම අධ්යයනය කිරීම. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන්ගේ හෙද සේවයේ හෙදියන්ගේ වෘත්තීය භූමිකාව විශ්ලේෂණය කිරීම.
නිබන්ධනය 2,2 එම්, එකතු කරන ලද්දේ 06/16/2015
රෝග විද්යාව, ව්යාධිජනකය, වර්ධන අවධීන් සහ රෝග ලක්ෂණ. ප්රතිකාර ක්රම, වැළැක්වීමේ පුනරුත්ථාපනය, සංකූලතා සහ දියවැඩියා රෝගීන්ගේ හදිසි තත්වයන්. ආහාර හා drug ෂධ චිකිත්සාවේ මූලික මූලධර්ම. ශාරීරික ක්රියාකාරකම්වල ප්රතිලාභ.
කාලීන කඩදාසි 637.3 කේ, එකතු කරන ලද්දේ 10.26.2014
දියවැඩියා රෝගය, එහි වර්ග සහ හේතු. STATISTIKA පැකේජයේ ආධාරයෙන් දියවැඩියාව ඇතිවීමේ දර්ශක සංඛ්යානමය ඇගයීම සහ විශ්ලේෂණය. සහසම්බන්ධය සහ පසුගාමී සහසම්බන්ධය විශ්ලේෂණය කිරීම, බහු ප්රතිගාමී ආකෘතියක් ගොඩනැගීම.
කාලීන කඩදාසි 1000.6 K, එකතු කරන ලද්දේ 07/06/2008
ප්රායෝගික සෞඛ්ය සේවාවේ පදනම ලෙස හෙද සේවය. දියවැඩියාවේ ලක්ෂණ. සෝමාටික් දෙපාර්තමේන්තුවේ දියවැඩියාවෙන් පෙළෙන ළමුන් සඳහා රෝහලේ කටයුතු හා හෙද සේවය සංවිධානය කිරීම. හෙද මැදිහත්වීමේ කාණ්ඩ.
කාලීන කඩදාසි 470.2 K, එකතු කරන ලද්දේ 07/10/2015
දියවැඩියාව පිළිබඳ හේතු විද්යාව සහ සායනික ප්රකාශනයන්. ඉන්සියුලින් ගබඩා කිරීමේ නීති වර්ග. ඉන්සියුලින් ප්රතිකාරයේ සංකල්පය හා තන්ත්රය. ඉන්සියුලින් එන්නත් කිරීමෙන් පසු ඇතිවන සංකූලතා අධ්යයනය කිරීම. දියවැඩියාව ඇති රෝගීන් දැනුවත් කිරීමේදී හෙදියන්ගේ කාර්යභාරය.
කාලීන කඩදාසි 30.1 K, එකතු කරන ලද්දේ 1/6/2016
ගෝලීය ගැටලුවක් ලෙස දියවැඩියාව සංලක්ෂිත කිරීම. රෝගයේ වර්ධනයේ වර්ගීකරණය හා අවධීන් අධ්යයනය කිරීම. දියවැඩියාවේ සහෝදරියගේ ක්රියාවලියේ ලක්ෂණ. රෝගී සත්කාර තාක්ෂණය. හයිපොග්ලිසිමික් තත්ත්වය සඳහා ප්රථමාධාර.
කාලීන කඩදාසි 509.8 K, එකතු කරන ලද්දේ 08/17/2015
ලේඛනාගාරයේ වැඩ විශ්ව විද්යාලවල අවශ්යතාවන්ට අනුව අලංකාර ලෙස නිර්මාණය කර ඇති අතර චිත්ර, රූප සටහන්, සූත්ර ආදිය අඩංගු වේ.
PPT, PPTX සහ PDF ගොනු ඉදිරිපත් කරනු ලබන්නේ ලේඛනාගාරයේ පමණි.
කාර්යය බාගත කිරීම නිර්දේශ කෙරේ.
ව්යාධි විද්යාවේ හේතු
ව්යාධි විද්යාව අනුව රෝගයේ හේතු විද්යාව වෙනස් වේ.
දෙවන වර්ගයේ දියවැඩියාව එවැනි සාධක නිසා වර්ධනය වේ:
- ජානමය නැඹුරුතාවයක්
- තරබාරුකමේ විවිධ අංශ,
- මුල් ගැබ් ගැනීම
- උදාසීන ජීවන රටාව
- ආහාර ගැනීමේ අක්රමිකතා
- හෝමෝන අඩංගු taking ෂධ ගැනීම
- වැඩිවිය පැමිණීම
- අන්තරාසර්ග පද්ධති රෝග.
රෝග වර්ගීකරණය
රෝගයේ ව්යාධිජනකය වන්නේ අවයවවල සෛල තුළට ග්ලූකෝස් අවශෝෂණය කර ගැනීමේ අපහසුතාවයයි. එය රුධිරයේ සමුච්චය වීමට හේතු වේ. මෙය සිදුවිය හැක්කේ ඉන්සියුලින් ප්රමාණවත් ලෙස සංස්ලේෂණය කිරීම නිසා හෝ සෛල ප්රතිග්රාහක හෝමෝනයට සංවේදීතාව නැති වූ විට ය.
රෝගයේ වර්ධනයේ යාන්ත්රණයේ වෙනස්කම් මත පදනම්ව, දියවැඩියා රෝගය වර්ග කිහිපයකට බෙදා ඇත:
- පළමු වර්ගයේ දියවැඩියාව යනු ඉන්සියුලින් මත යැපෙන දියවැඩියාවයි.
 ඉන්සියුලින් නිෂ්පාදනය සඳහා වගකිව යුතු අග්න්යාශයික පටක විනාශ කිරීමේ ප්රති as ලයක් ලෙස එය වර්ධනය වේ. එහි ප්රති As ලයක් ලෙස හෝමෝනය ප්රමාණවත් නොවීම සහ රුධිර ප්ලාස්මා වල ග්ලූකෝස් මට්ටම ඉහළ යාමට පටන් ගනී. පළමු වර්ගයේ දියවැඩියාව සංජානනීය රෝගයක් වන අතර එය ප්රධාන වශයෙන් රෝගයේ උපතේ සිට අවුරුදු 12 දක්වා ළමුන් හා නව යොවුන් වියේ දරුවන් තුළ දක්නට ලැබේ.
ඉන්සියුලින් නිෂ්පාදනය සඳහා වගකිව යුතු අග්න්යාශයික පටක විනාශ කිරීමේ ප්රති as ලයක් ලෙස එය වර්ධනය වේ. එහි ප්රති As ලයක් ලෙස හෝමෝනය ප්රමාණවත් නොවීම සහ රුධිර ප්ලාස්මා වල ග්ලූකෝස් මට්ටම ඉහළ යාමට පටන් ගනී. පළමු වර්ගයේ දියවැඩියාව සංජානනීය රෝගයක් වන අතර එය ප්රධාන වශයෙන් රෝගයේ උපතේ සිට අවුරුදු 12 දක්වා ළමුන් හා නව යොවුන් වියේ දරුවන් තුළ දක්නට ලැබේ. - දෙවන වර්ගයේ දියවැඩියාව යනු ඉන්සියුලින් ස්වාධීන ව්යාධි විද්යාවකි. මෙම අවස්ථාවේ දී, ඉන්සියුලින් හිඟයක් නැත, නමුත් සෛල හෝමෝනයට ප්රතිශක්තිකරණය ලබා දෙන අතර පටක වල ග්ලූකෝස් අවශෝෂණය කිරීම දුෂ්කර ය. එය ශරීරයේ සීනි වැඩි වීමට ද හේතු වේ. ළමා කාලයේ දෙවන වර්ගයේ දියවැඩියාව ප්රායෝගිකව හඳුනාගෙන නොමැති අතර ජීවිත කාලය පුරාම වර්ධනය වේ. අවුරුදු 35-40 ට වඩා වැඩිහිටි රෝගීන් මෙම රෝගයට ගොදුරු වේ.
ව්යාධි විද්යාව පා course මාලාවේ බරපතලකම අනුව වර්ගීකරණය කර ඇත:
- අංශක 1 - ස්ථායී ප්ලාස්මා සීනි මට්ටම 8 mmol / l නොඉක්මවන මෘදු ස්වරූපයකි,
- අංශක 2 - දිවා කාලයේදී ග්ලූකෝස් දර්ශකවල වෙනසක් සහ සාන්ද්රණය 14 mmol / l කරා ළඟා වන මධ්යස්ථ තත්වය,
- 3 ශ්රේණිය - 14 mmol / L ට වඩා ග්ලූකෝස් මට්ටම ඉහළ යාම සමඟ දරුණු ස්වරූපයකි.
ප්රතිකාර සඳහා ප්රතිචාර වශයෙන්, දියවැඩියාව අදියරවලට වෙනස් වේ:
- වන්දි අවධිය - චිකිත්සාව අතරතුර, පිළිගත හැකි ප්රමිතීන් යටතේ සීනි දර්ශක පවත්වා ගෙන යනු ලැබේ,
- subcompensation අවධිය - ප්රතිකාරයේ ප්රති gl ලයක් ලෙස ග්ලූකෝස් ප්රමාණය සුළු වශයෙන් වැඩි වීම,
- විසංයෝජන අවධිය - අඛණ්ඩ චිකිත්සාවට ශරීරය ප්රතිචාර නොදක්වන අතර සීනි අගයන් සැලකිය යුතු ලෙස ඉක්මවා ඇත.
ළමුන් තුළ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා සායනික මාර්ගෝපදේශ
දියවැඩියා රෝගය ළමා කාලයේ දී වැඩි වැඩියෙන් හඳුනාගෙන ඇති අතර නිදන්ගත ළමා රෝග අතර රෝගීන්ගේ සංඛ්යාතයේ දෙවන ස්ථානයේ සිටී.
මෙම සංජානනීය හා සුව කළ නොහැකි ව්යාධිවේදය දුර්වල කාබෝහයිඩ්රේට් පරිවෘත්තීය නිසා ඇති වන අතර රුධිර ප්ලාස්මා හි සීනි සාන්ද්රණය වැඩි වීම මගින් සංලක්ෂිත වේ.
කුඩා රෝගියෙකුගේ සෞඛ්යය සහ බරපතල සංකූලතා ඇතිවීමේ සම්භාවිතාව කාලෝචිත රෝග විනිශ්චය සහ ප්රතිකාර මත රඳා පවතී.
දෙවන වර්ගයේ දියවැඩියාව හඳුනා ගැනීම සහ ප්රතිකාර කිරීම
රුසියානු සමූහාණ්ඩුවේ සාමාන්ය වෛද්යවරුන්ගේ සංගමය (පවුල් වෛද්යවරු)
ඩයග්නොසිස්, ප්රතිකාර හා වැළැක්වීම
සාමාන්ය වෛද්ය ක්රමයේ
සංවර්ධකයින්: ආර්.ඒ. නදීවා

2. ICD-10 අනුව කේත
3. දෙවන වර්ගයේ දියවැඩියාවේ වසංගතවේදය
4. සාධක සහ අවදානම් කණ්ඩායම්
5. දෙවන වර්ගයේ දියවැඩියාව පරීක්ෂා කිරීම
6. දියවැඩියාව වර්ගීකරණය. දියවැඩියාව හඳුනා ගැනීම සඳහා වන අවශ්යතා.
7. බාහිර රෝගී පදනමක් මත වැඩිහිටියන් තුළ රෝගයක් හඳුනා ගැනීමේ මූලධර්ම. ආන්තර රෝග විනිශ්චය.
8. මුල් රෝග විනිශ්චය සඳහා නිර්ණායක
9. දියවැඩියාවේ සංකූලතා වර්ගීකරණය.
10. බාහිර රෝගී ප්රතිකාරයේ පොදු මූලධර්ම
10.1. HbA1c සඳහා ප්රතිකාර ඉලක්ක තනි තනිව තෝරා ගැනීම සඳහා ඇල්ගොරිතම
10.2. ලිපිඩ පරිවෘත්තීය පාලනය පිළිබඳ දර්ශක
10.3. රුධිර පීඩන අධීක්ෂණය
10.4. ජීවන රටාව වෙනස් කිරීම
10.5. The ෂධ චිකිත්සාව
10.6. ආරම්භක HbA1c මත පදනම්ව ප්රතිකාර උපක්රම ස්ථරීකරණය කිරීම
10.7. දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාරය.
10.8. මහලු වියේදී දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේ ලක්ෂණ.
10.9. ළමුන් හා නව යොවුන් වියේ දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේ ලක්ෂණ.
10.10. ගර්භනී කාන්තාවන් තුළ දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේ ලක්ෂණ.
11. විශේෂ expert උපදෙස් සඳහා දර්ශක
12. රෝගියා රෝහල් ගත කිරීම සඳහා දර්ශක
13. වැළැක්වීම. රෝගියාගේ අධ්යාපනය
15. දෙවන වර්ගයේ දියවැඩියාව ඇති රෝගීන් සංකූලතා නොමැතිව අධීක්ෂණය කිරීම
AH - ධමනි අධි රුධිර පීඩනය
aGPP-1- ග්ලූකගන් වැනි පෙප්ටයිඩ ඇගෝනිස්ට් 1
නිරය - රුධිර පීඩනය
GDM - ගර්භණී දියවැඩියාව
DKA - දියවැඩියා කීටොසයිඩෝසිස්
ඩීඑන් - දියවැඩියා නෙෆ්රොෆති
ඩීආර් - දියවැඩියා රෙටිනෝපති
IDDP-4 - ඩයිපෙප්ටයිල් පෙප්ටයිඩේස් නිෂේධක
ICD - කෙටි ක්රියාකාරී (අතිශය කෙටි) ඉන්සියුලින්
BMI - ශරීර ස්කන්ධ දර්ශකය
IPD - ඉන්සියුලින් මධ්යම (දිගු) ක්රියාව
එන්ජීඑන් - නිරාහාර ග්ලයිසිමියාව දුර්වල වීම
NTG - දුර්වල ග්ලූකෝස් ඉවසීම
PGTT - මුඛ ග්ලූකෝස් ඉවසීමේ පරීක්ෂණය
පීඑස්පී - මුඛ හයිපොග්ලයිසමික් drugs ෂධ
RAE - අන්තරාසර්ග විද්යා ologists යින්ගේ රුසියානු සංගමය
දියවැඩියා රෝගය
MSP - සීනි අඩු කරන .ෂධ
TZD - තියාසොලයිඩීනියන්ස් (ග්ලිටසෝන්)
CKD - නිදන්ගත වකුගඩු රෝගය
XE - පාන් ඒකකය
HLVP - ඉහළ l නත්ව ලිපොප්රෝටීන් කොලෙස්ටරෝල්
එච්එල්එන්පී - අඩු l නත්ව ලිපොප්රෝටීන් කොලෙස්ටරෝල්
HbA1c - ග්ලයිකෝසිලේටඩ් හිමොග්ලොබින්
දියවැඩියා රෝගය (ඩීඑම්) යනු නිදන්ගත හයිපර්ග්ලයිසිමියාව මගින් සංලක්ෂිත පරිවෘත්තීය (පරිවෘත්තීය) රෝග සමූහයකි, එය ඉන්සියුලින් ස්රාවය උල්ලං of නය කිරීම, ඉන්සියුලින් වල බලපෑම හෝ මෙම සාධක දෙකෙහිම ප්රති result ලයකි. දියවැඩියාවේ නිදන්ගත හයිපර්ග්ලයිසිමියාව විවිධ අවයව වලට, විශේෂයෙන් ඇස්, වකුගඩු, ස්නායු, හෘද හා රුධිර නාල වලට හානිවීම, අක්රිය වීම සහ ප්රමාණවත් නොවීම සමඟ සම්බන්ධ වේ.
E10 ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගය
E11 ඉන්සියුලින් නොවන යැපෙන දියවැඩියා රෝගය
E12 පෝෂණ දියවැඩියාව
E13 දියවැඩියා රෝගයේ වෙනත් නිශ්චිත ආකාර
E14 දියවැඩියා රෝගය, නිශ්චිතව දක්වා නැත
O24 ගර්භණී දියවැඩියාව
R73 අධි රුධිර ග්ලූකෝස්
(දුර්වල ග්ලූකෝස් ඉවසීම සහ දුර්වල නිරාහාර ග්ලූකෝස් ඇතුළත් වේ)
3. දෙවන වර්ගයේ දියවැඩියාවේ වසංගතවේදය.
දියවැඩියාවේ සාමාන්ය ව්යුහය තුළ දෙවන වර්ගයේ දියවැඩියාව 90-95% කි. පසුගිය වසර 30 තුළ, දියවැඩියාව වැළඳීමේ වේගය ක්ෂය රෝගය සහ එච්.අයි.වී වැනි බෝවන රෝග ඉක්මවා ගොස් ඇත.
පසුගිය වසර 10 තුළ ලොව දියවැඩියා රෝගීන්ගේ සංඛ්යාව දෙගුණයකට වඩා වැඩි වී ඇති අතර 2013 වන විට එය මිලියන 371 ක් දක්වා ඉහළ ගොස් තිබේ. පැතිරීමේ වසංගත ස්වභාවය 2006 දෙසැම්බර් මාසයේදී එක්සත් ජාතීන්ගේ සංවිධානය විසින් "දියවැඩියාව වැළැක්වීම, ප්රතිකාර කිරීම සහ වැළැක්වීම සහ එහි සංකූලතා සහ ඒවා රජයේ සෞඛ්ය වැඩසටහන් වලට ඇතුළත් කිරීම සඳහා ජාතික වැඩසටහන් නිර්මාණය කිරීම" සඳහා යෝජනාවක් සම්මත කර ගැනීමට පොළඹවන ලදී.
රුසියානු සමූහාණ්ඩුවේ 2013 ජනවාරි වන විට දියවැඩියා රෝගීන්ගේ රාජ්ය ලේඛනයට අනුව වෛද්ය ආයතනවලට ප්රවේශවීමේදී දියවැඩියා රෝගීන් මිලියන 3.779 ක් සිටී. කෙසේ වෙතත්, සත්ය ව්යාප්තිය ලියාපදිංචි “සංසරණයෙන්” 3-4 ගුණයකින් වැඩි ය. එය ජනගහනයෙන් 7% ක් පමණ වේ. යුරෝපීය ජනගහනය තුළ, දෙවන වර්ගයේ දියවැඩියාව පැතිරීම 3-8% (දුර්වල ග්ලූකෝස් ඉවසීම සමඟ - 10-15%).
දියවැඩියාව පිළිබඳ ගෝලීය වසංගතයේ වඩාත් භයානක ප්රතිවිපාක වන්නේ එහි පද්ධතිමය සනාල සංකූලතා - නෙෆ්රොෆති, රෙටිනෝපති, හදවතේ ප්රධාන යාත්රා වලට හානි වීම, මොළය, පහළ අන්තයේ පර්යන්ත යාත්රා ය. දියවැඩියා රෝගීන්ගේ ආබාධිතභාවය හා මරණ අනුපාතය සඳහා ප්රධාන හේතුව මෙම සංකූලතා ය.
4. සාධක සහ අවදානම් කණ්ඩායම්.
දෙවන වර්ගයේ දියවැඩියාව සඳහා අවදානම් සාධක
- අධික බර හා තරබාරුකම (BMI≥25 kg / m2 *).
- දියවැඩියාවේ පවුල් ඉතිහාසය (දෙවන වර්ගයේ දියවැඩියාව ඇති දෙමාපියන් හෝ සහෝදර සහෝදරියන්)
අසාමාන්ය ලෙස අඩු ශාරීරික ක්රියාකාරකම්.
- දුර්වල නිරාහාර ග්ලයිසිමියාව හෝ ග්ලූකෝස් ඉවසීමේ ඉතිහාසය දුර්වල වීම.
ගර්භණී දියවැඩියා රෝගය හෝ ඉතිහාසයේ විශාල කලලරූපයක උපත.
ධමනි අධි රුධිර පීඩනය (40140/90 mm Hg හෝ ප්රති-හයිපර්ටෙන්ටිව් ation ෂධයක්).
- HDL කොලෙස්ටරෝල් ≤0.9 mmol / L සහ / හෝ ට්රයිග්ලිසරයිඩ් මට්ටම ≥2.82 mmol / L.
ළමුන් තුළ දියවැඩියාව හඳුනා ගැනීමේ ආරම්භක අවධියේදී දැනටමත් හෙද ක්රියාවලිය ඉතා වැදගත් වේ.
රෝගයට හේතු විය හැකි හේතු පිළිබඳ පැහැදිලි චිත්රයක් සම්පාදනය කිරීම සඳහා අවශ්ය දත්ත එක්රැස් කිරීමට හෙදිය සහාය වන අතර, කුඩා රෝගියෙකු රසායනාගාර හා උපකරණ අධ්යයනය සඳහා සූදානම් කිරීමට සහභාගී වන අතර රෝහලක සහ නිවසේදී චිකිත්සාව අතරතුර හෙද සේවය සපයයි.
දෙවන වර්ගයේ දියවැඩියාව (ඉන්සියුලින් නොවන යැපීම) යනු ශරීරයේ දුර්වල කාබෝහයිඩ්රේට් නිෂ්පාදනය මගින් සංලක්ෂිත ව්යාධිවේදයකි. සාමාන්ය තත්වයේදී මිනිස් සිරුර ඉන්සියුලින් (හෝමෝනයක්) නිපදවන අතර එය ශරීරයේ පටක සඳහා ග්ලූකෝස් පෝෂක සෛල බවට සකසයි.
ඉන්සියුලින් නොවන යැපෙන දියවැඩියාව තුළ මෙම සෛල වඩාත් ක්රියාශීලීව මුදා හරිනු ඇත, නමුත් ඉන්සියුලින් ශක්තිය නිවැරදිව බෙදා හරිනු නොලැබේ. මේ සම්බන්ධයෙන් අග්න්යාශය පළිගැනීමකින් එය නිපදවීමට පටන් ගනී. බැහැර කිරීම වැඩි කිරීමෙන් ශරීර සෛල ක්ෂය වේ, ඉතිරි සීනි රුධිරයේ එකතු වන අතර දෙවන වර්ගයේ දියවැඩියාවේ ප්රධාන රෝග ලක්ෂණය වන හයිපර්ග්ලයිසිමියාව දක්වා වර්ධනය වේ.
පළමු වර්ගයේ දියවැඩියා ඉන්සියුලින් ප්රතිකාරය
ළමුන් තුළ දියවැඩියාව සඳහා සායනික නිර්දේශයන් රෝග විනිශ්චය වර්ගය මත රඳා පවතී.
ප්රතිකාරයේ වැදගත් කරුණු:
- drug ෂධ චිකිත්සාව
- ආහාර ආහාර
- ශාරීරික ක්රියාකාරකම් වැඩි කිරීම,
- භෞත චිකිත්සාව.
පළමු වර්ගයේ ව්යාධි විද්යාව සමඟ, චිකිත්සාවේ පදනම ඉන්සියුලින් චිකිත්සාවයි. ඉන්සියුලින් සිරින්ජයක් හෝ පොම්පයක් මගින් සමට එන්නත් කරනු ලැබේ. සම පෙර පිරිසිදු කර ඇත්තේ ඇල්කොහොල් අඩංගු පිළියෙල කිරීමෙනි.
හෝමෝනය සෙමෙන් පරිපාලනය කළ යුතු අතර ඉන්ජෙක්ෂන් අඩවිය විකල්පයක් ලෙස ගත යුතු අතර ශරීරයේ එකම ප්රදේශයට නොපැමිණේ.
උදරයේ, පෙකණි කලාපයේ, කලවා, නළල සහ උරහිස් තලයෙහි එන්නත් කළ හැකිය.
වෛද්යවරයා දිනපතා එන්නත් කරන මාත්රාව හා සංඛ්යාව ගණනය කරන අතර ඉන්සියුලින් පරිපාලනය සඳහා වන කාලසටහන දැඩි ලෙස නිරීක්ෂණය කළ යුතුය.
මීට අමතරව, එවැනි drugs ෂධ නියම කළ හැකිය:
- සීනි අඩු කරන කාරක,
- ඇනබලික් ස්ටෙරොයිඩ්
- ප්රති-ගිනි අවුලුවන සහ ප්රතිබැක්ටීරීය drugs ෂධ,
- පීඩන අඩු කිරීමේ කාරක
- සල්ෆොනිලියුරියා සූදානම
- විටමින් සංකීර්ණ.
කුඩා රෝගියෙකුගේ ජීවිතය සඳහා ආහාර වේලට අනුකූල වීම අත්යවශ්ය කරුණකි.
ආහාරයේ ප්රධාන මූලධර්ම පහත පරිදි වේ:
- දිනකට ප්රධාන ආහාර වේල් තුනක් සහ සුලු කෑම තුනක්,
- බොහෝ කාබෝහයිඩ්රේට් දවසේ මුල් භාගයේ ඇත,
- සීනි සම්පූර්ණයෙන්ම ඉවත් කර ස්වාභාවික රසකාරක වෙනුවට ආදේශ කරන්න,
- වේගවත් කාබෝහයිඩ්රේට්, රසකැවිලි සහ මේද ආහාර බහුල ආහාර අනුභව කිරීම ප්රතික්ෂේප කරන්න.
- තිරිඟු පිටිවලින් පේස්ට්රි සහ බේක් කළ භාණ්ඩ ආහාරයෙන් ඉවත් කරන්න,
- මිහිරි පලතුරු ආහාරයට ගැනීම සීමා කරන්න,
- නැවුම් හරිතයන්, එළවළු, පැඟිරි සහ පැණිරස නොකළ පලතුරු ආහාරයට හඳුන්වා දෙන්න,
- සුදු පාන් රයි හෝ ධාන්ය පිටි වෙනුවට ආදේශ කරන්න,
- මස්, මාළු සහ කිරි නිෂ්පාදන මේදය අඩු විය යුතුය,
- ආහාරයේ ලුණු, කුළුබඩු සහ උණුසුම් කුළුබඩු සීමා කරන්න,
- බර කිලෝග්රෑමයකට මිලි ලීටර් 30 බැගින් ජල සමතුලිතතාවය පවත්වා ගැනීම සඳහා අවශ්ය පිරිසිදු ජලය දිනපතා පානය කරන්න.
ආහාරමය පෝෂණය ජීවන මාර්ගයක් බවට පත්විය යුතු අතර එය නිරන්තරයෙන් පිළිපැදිය යුතුය. වැඩිහිටි දරුවෙකුට XE (පාන් ඒකක) ගණනය කිරීම සහ ඉන්සියුලින් සිරින්ජයක් හෝ පෑනක් හැසිරවීම පිළිබඳව පුහුණුව ලබා දිය යුතුය.
මෙම අවස්ථාවේ දී පමණක්, ඔබට රුධිර ප්ලාස්මා හි පිළිගත හැකි සීනි මට්ටම සාර්ථකව පවත්වා ගෙන යා හැකි අතර දරුවාගේ යහපැවැත්ම කෙරෙහි ගණන් ගත හැකිය.
රීතියක් ලෙස, රෝගියාට පළමු වර්ගයේ රෝගයක් තිබේ නම්, වෛද්යවරයාගේ ප්රධාන නිර්දේශය, ඇත්ත වශයෙන්ම, ඉන්සියුලින් භාවිතය වේ. ඉන්සියුලින් චිකිත්සාව තාර්කික විය යුතු අතර විශේෂිත රෝගියෙකුට සුදුසු බව තේරුම් ගත යුතුය.
සාමාන්යයෙන්, තීව්ර කරන ලද ඉන්සියුලින් ප්රතිකාරය ප්රතිකාර ක්රියාවලියේදී භාවිතා වේ, එනම්, දිනපතා ඉන්සියුලින් මාත්රාව මාත්රා කිහිපයකට බෙදා ඇත.
- ඉන්සියුලින් එක් කොටසක් සමඟ, ඔබ පැමිණෙන සියලුම ග්ලූකෝස් බැහැර කළ යුතුය,
- ඉන්සියුලින් මාත්රාව අග්න්යාශයේ ප්රධාන විසර්ජනය අනුකරණය කළ යුතුය.
ඉන්සියුලින් චිකිත්සාව සමන්විත වන්නේ drug ෂධයක් හඳුන්වාදීමෙනි, එහි ක්රියාකාරීත්වයේ කාලසීමාව වෙනස් වේ.
උදෑසන සහ නින්දට පෙර, රෝගියාට දීර් action ක්රියාකාරී ඉන්සියුලින් එන්නත් කරනු ලබන අතර, ආහාර ගැනීමෙන් පසු කෙටි ක්රියාකාරී ඉන්සියුලින් භාවිතා කරනු ලැබේ. ඉන්සියුලින් මාත්රාව සෑම විටම වෙනස් වන අතර එය රුධිරයේ සීනි මට්ටම සහ පරිභෝජනය කරන ආහාරවල කාබෝහයිඩ්රේට් මත රඳා පවතී.
වෛද්ය සිරින්ජයකින් ඉන්සියුලින් එන්නත් කරනු ලැබේ විශේෂ සිරින්ජ පෑනක් සමඟ යන්න. පළමු වර්ගයේ දියවැඩියාව ඇති සෑම රෝගියෙකුටම රජයේ වියදමින් සිරින්ජ පෑන් සවි කළ යුතුය.
පළමු වර්ගයේ දියවැඩියාව ඇති පුද්ගලයින්ගේ පෝෂණය සාමාන්ය ආහාරයට වඩා වෙනස් නොවේ, එනම් සෞඛ්ය සම්පන්න පුද්ගලයෙකුට සමාන ප්රෝටීන, මේද හා කාබෝහයිඩ්රේට් සැපයිය යුතුය. බොහෝ විට, කාබෝහයිඩ්රේට් ආහාර අවශෝෂණය කිරීම තීරණය කිරීම සඳහා වෛද්යවරු පාන් ඒකක ක්රමයක් භාවිතා කරති.
පළමු වර්ගයේ දියවැඩියාව ඇති සෑම රෝගියෙකුටම පාහේ ඔවුන්ගේම ජිම්නාස්ටික් නියම කරනු ලැබේ. එහි භාවිතය රුධිරයේ සීනි අඩු නොකරනු ඇත, නමුත් රෝගියාගේ ශාරීරික තත්වය වැඩි දියුණු කිරීමට උපකාරී වේ. ඕනෑම ශාරීරික ක්රියාකාරකමක් contraindicated අවස්ථා තිබේ.
දෙවන වර්ගයේ දියවැඩියාව ප්රගතියක් ලැබීමට පටන් ගන්නේ නම්, ඉන්සියුලින් ප්රතිකාරයේ අවශ්යතාවය ගැන වෛද්යවරු අනතුරු අඟවති.
ගැල්වස් - භාවිතය සඳහා උපදෙස්, about ෂධය ගැන නිතර අසනු ලබන ප්රශ්නවලට පිළිතුරු
එසේම, දියවැඩියා රෝග විනිශ්චය කිරීමේදී වෛද්යවරයා ලබා දෙන සායනික නිර්දේශයන්ට මධ්යස්ථ ශාරීරික වෙහෙස ඇතුළත් වේ.
නිසි ලෙස සැලසුම් කරන ලද ශාරීරික අධ්යාපනය මෙයට දායක වේ:
- සක්රීය කාබෝහයිඩ්රේට් පරිවෘත්තීය,
- බර අඩු කර ගැනීම
- හෘද වාහිනී පද්ධතියේ සාමාන්ය ක්රියාකාරිත්වය පවත්වා ගැනීම.
අභ්යාස තෝරා ගනු ලබන්නේ සහභාගී වන වෛද්යවරයා විසිනි. රෝගියාගේ වයස, රෝගයේ ගමන් මග සහ සාමාන්ය තත්වය වැනි පරාමිතීන් මගින් ඔහු මෙහෙයවනු ලැබේ. සාමාන්ය ආරෝපණ කාලය පැය භාගයේ සිට පැයක් දක්වා පරාසයක පවතී. සතියකට අවම ව්යායාම ගණන තුන් ගුණයකි.
ගැල්වස් යනු දෙවන වර්ගයේ දියවැඩියාවේ ග්ලයිසිමියාව පාලනය කිරීම සඳහා නිර්මාණය කරන ලද හයිපොග්ලයිසමික් කාරකයකි. Drug ෂධයේ මූලික ක්රියාකාරී සං is ටකය වන්නේ විල්ඩැග්ලිප්ටින් ය. Drug ෂධය ටැබ්ලට් ආකාරයෙන් නිකුත් වේ. වෛද්යවරුන්ට සහ දියවැඩියා රෝගීන්ට ගැල්වස්ගෙන් ධනාත්මක ප්රතිචාර ලැබුණි.
එය ඉන්සියුලින් සහ ග්ලූකොජන් වල පරිවෘත්තීය ප්රබල ලෙස පාලනය කරයි. යුරෝපීය ප්රතිජීවක Association ෂධ සංගමය කියා සිටින්නේ මොනොතෙරපි ප්රතිකාරයේ ගැල්වස් භාවිතා කිරීම සුදුසු වන්නේ මෙට්ෆෝමින් රෝගියාට contraindicated වූ විට පමණක් බවයි. දෙවන වර්ගයේ රෝග ඇති ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගීන් සඳහා ගැල්වස් පොප්ලිං සංඛ්යාව සහ ඉන්සියුලින් එන්නත් කරන ප්රමාණය අඩු කිරීමට උපකාරී වේ.
4-5.11. II ජාත්යන්තර සහභාගීත්වයෙන් “දියවැඩියාව: සාර්ව හා ක්ෂුද්ර වාහිනී සංකූලතා” සහිත සමස්ත රුසියානු සමුළුව පැවැත්වේ
රුධිරයේ සීනි සාන්ද්රණය වැඩි වීමෙන් උග්ර හා නිදන්ගත සංකූලතා වර්ධනය වේ. දින කිහිපයක් සහ පැය කිහිපයක් ඇතුළත උග්ර ප්රතිවිපාක ඇති වන අතර මේ අවස්ථාවේ දී හදිසි වෛද්ය ආධාර අවශ්ය වේ. එසේ නොවුවහොත් මරණ අවදානම වැඩි වේ.
ෆෙඩරල් රාජ්ය අයවැය ආයතනය රුසියාවේ සෞඛ්ය අමාත්යාංශයේ “අන්තරාසර්ග විද්යාත්මක විද්යාත්මක මධ්යස්ථානය” සහ “රුසියානු අන්තරාසර්ග විද්යා ologists යින්ගේ සංගමය” යන පොදු සංවිධානය නිවේදනය කරයි.
II අන්තර්ජාතික සහභාගීත්වය සහිත සමස්ත රුසියානු සමුළුව "දියවැඩියාව: සාර්ව හා ක්ෂුද්ර වාහිනී සංකූලතා"
දිනය: නොවැම්බර් 4-5
මේවා පිළිගැනීම: සැප්තැම්බර් 25 දක්වා
පූර්ව ලියාපදිංචිය: ඔක්තෝබර් 01 දක්වා
ස්ථානය: මොස්කව්, ශා. දිමිත්රි උලියානොව්, ගොඩනැගිල්ල 11, ගොඩනැගිල්ල 3 (රුසියානු සෞඛ්ය අමාත්යාංශයේ එෆ්එස්බී අන්තරාසර්ග පර්යේෂණ මධ්යස්ථානය)
දියවැඩියාව සඳහා ආහාර ගැනීම
දියවැඩියාව සඳහා ආහාර ගැනීම රෝගයේ ප්රධාන ප්රතිකාර ක්රමය (පාලනය), උග්ර හා නිදන්ගත සංකූලතා වැලැක්වීමයි. ඔබ තෝරා ගන්නා ආහාර වේල මත, ප්රති results ල බොහෝ දුරට රඳා පවතී.
ඔබ කුමන ආහාර අනුභව කරන්නේද සහ බැහැර කරන්නේද, දිනකට කී වතාවක් සහ කුමන වේලාවක ආහාර ගත යුතුද යන්න මෙන්ම ඔබ කැලරි ගණන් කර සීමා කරන්නේද යන්න තීරණය කළ යුතුය. ටැබ්ලට් සහ ඉන්සියුලින් මාත්රාව තෝරාගත් ආහාරයට ගැලපේ.
පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීමේ අරමුණු:
- පිළිගත හැකි සීමාවන් තුළ රුධිරයේ සීනි පවත්වා ගැනීම,
- හෘදයාබාධ, ආ roke ාතය, වෙනත් උග්ර හා නිදන්ගත සංකූලතා ඇතිවීමේ අවදානම අඩු කිරීම,
- ස්ථාවර යහපැවැත්ම, සෙම්ප්රතිශ්යාව සහ වෙනත් ආසාදන වලට ප්රතිරෝධය දැක්වීම,
- රෝගියාගේ බර වැඩි නම් බර අඩු කර ගන්න.
ඉහත ලැයිස්තුගත කර ඇති අරමුණු සාක්ෂාත් කර ගැනීම සඳහා ශාරීරික ක්රියාකාරකම්, ations ෂධ සහ ඉන්සියුලින් එන්නත් වැදගත් කාර්යභාරයක් ඉටු කරයි. නමුත් තවමත් ආහාර වේල මුලින්ම පැමිණේ.
දියවැඩියා-මෙඩ් වෙබ් අඩවිය. පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාව ඇති රුසියානු භාෂාව කතා කරන රෝගීන් අතර අඩු කාබෝහයිඩ්රේට් ආහාරයක් ප්රවර්ධනය කිරීමට කොම් ක්රියා කරයි.
පොදු ආහාර අංක 9 මෙන් නොව එය සැබවින්ම උපකාරී වේ. වෙබ් අඩවියේ තොරතුරු පදනම් වී ඇත්තේ වසර 65 කට අධික කාලයක් තිස්සේ දරුණු පළමු වර්ගයේ දියවැඩියාවෙන් පෙළෙන සුප්රසිද්ධ ඇමරිකානු වෛද්ය රිචඩ් බර්න්ස්ටයින්ගේ ද්රව්ය මත ය.
ඔහු තවමත් වයස අවුරුදු 80 ට වැඩි, හොඳ හැගීමක් ඇති, ශාරීරික අධ්යාපනයේ යෙදී සිටී, රෝගීන් සමඟ දිගටම වැඩ කරමින් ලිපි පළ කරයි.
දියවැඩියා වර්ග
පළමු වර්ගයේ දියවැඩියාව අග්න්යාශයේ බීටා සෛල විනාශ වීම නිසා ඉන්සියුලින් iency නතාවයෙන් සංලක්ෂිත වන අතර එමඟින් හෝමෝනවල නිරපේක්ෂ lack නතාවයට හේතු වේ. බොහෝ විට මෙම ව්යාධි විද්යාව යෞවනයන් තුළ අනාවරණය වී ඇති අතර, රෝග ලක්ෂණ ලබා දෙයි: පොලියුරියා, බර අඩු කර ගැනීම, කීටෝසිස් වර්ධනය, අධික පිපාසය.
කෙසේ වෙතත්, පළමු වර්ගයේ දියවැඩියාව ඕනෑම වයසක දී ඇති විය හැකි අතර සෙමින් ඉදිරියට යයි. වැඩිහිටියන් තුළ ගුප්ත ස්වයං ප්රතිශක්තිකරණ දියවැඩියාව සමඟ, ඉන්සියුලින් iency නතාවය වසර ගණනාවක් තිස්සේ වර්ධනය වේ. අග්න්යාශයේ බීටා-සෛල ඔටෝඇන්ටිබොඩි නිපදවන රෝගීන් තුළ, දියවැඩියා රෝගයේ උග්ර ප්රකාශනය හෝ එහි අතිශය මන්දගාමී වර්ධනය නිරීක්ෂණය කළ හැකිය.
දෙවන වර්ගයේ දියවැඩියාව සංලක්ෂිත වන්නේ බීටා සෛල නොමැතිකමෙනි, එය තරබාරුකම සමඟ විවිධාකාරයේ බරපතලකම, උදාසීන ජීවන රටාව සමඟ සම්බන්ධ වේ. මුලදී, ඉන්සියුලින් නිෂ්පාදනය අඩපණ වී ඇති අතර, එය පශ්චාත් පශ්චාත් හයිපර්ග්ලයිසිමියාව අවුස්සයි. මෙයින් පසු, නිරාහාර හයිපර්ග්ලයිසිමියාව සිදු වේ.
දෙවන වර්ගයේ දියවැඩියාව බොහෝ විට වැඩිහිටි රෝගීන් තුළ දක්නට ලැබේ, දියවැඩියා රෝගීන්ගෙන් 90% ක් පමණ මෙම විශේෂිත රෝගයෙන් පීඩා විඳිති. තරබාරුකම පැතිරෙත්ම වෛද්යවරු පවසන්නේ:
- දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමට තරුණ වයස,
- රෝගයේ මුල් ප්රකාශනය.
දියවැඩියාවේ තවත් ආකාරයක් තිබේ - ගර්භණීභාවය, එය ගර්භණී සමයේදී කාන්තාවන් තුළ වර්ධනය වේ. දරුවෙකු රැගෙන යන අතරතුර රුධිරයේ සීනි සම්බන්ධ ගැටළු ඇති කාන්තාවන් තුළ දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේ අවදානම වැඩිවේ.
රෝගයේ වෙනත් විශේෂිත ආකාර: ජාන විකෘති, ද්විතියික දියවැඩියාව, රසායනිකව හෝ drug ෂධ මගින් ඇති කරන දියවැඩියාව පිළිබඳ තනි අවස්ථා.
දියවැඩියාව පිළිබඳ ජාතික ලේඛනය මෙම කරුණ පමණක් සනාථ කරයි.
සංකූලතා විය හැක්කේ කුමක් ද?
සීනි මට්ටම මෑන්වුමන් ඔබේ සීනි විශේෂිත කරන්න හෝ නිර්දේශ සඳහා ලිංගභේදයක් තෝරන්න Level0.58 සෙවීම සොයාගත නොහැකි විය manAge45 SearchingNot හමු වී නැත ස්ත්රියගේ වයස සඳහන් කරන්න Age45 SearchingNot
දිගු කලක් තිස්සේ දන්නා පරිදි, අන්තරාය පවතින්නේ දියවැඩියාවෙන් නොව, එහි සංකූලතා සමඟ වන අතර, එවැනි සෞඛ්ය ආබාධ විවිධාකාරයේ බරපතලකම විය හැකිය. බොහෝ විට, රෝගියා මතකය වේගයෙන් පිරිහීම, මොළයේ ක්රියාකාරිත්වය දුර්වල වීම, ශරීර බර වෙනස් වීම ගැන පැමිණිලි කරයි.
ලෝක සෞඛ්ය සංවිධානය (WHO) කියා සිටින්නේ දියවැඩියාවෙන් පෙළෙන රෝගියකුට ඉක්මනින් හෝ පසුව මුත්රා පිටියේ ක්රියාකාරිත්වයට බාධා ඇතිවිය හැකි බවත්, ඔසප් අධි රුධිර පීඩනය ඇති කාන්තාවන්ට ඔසප් අක්රමිකතා අත්විඳිය හැකි බවත්, කාන්තාවක් නිසරු විය හැකි බවත්, පිරිමියෙකු බෙලහීන විය හැකි බවත්ය.
රෝගයේ භයානක සංකූලතාවයක් වනුයේ දර්ශනයේ ගුණාත්මකභාවය අඩුවීම, එහි සම්පූර්ණ අලාභය සහ අන්ධභාවය බැහැර නොකෙරේ. රුධිරයේ සීනි වල බාධා කිරීම් සමඟ බරපතල ගැටළු ආරම්භ වන්නේ දත්, මුඛ කුහරය, සම, අක්මාව, වකුගඩු ය. රෝගියාට ඉක්මනින් ඉහළ හා අඩු උෂ්ණත්වයන්ට සංවේදීතාව නැති වී යයි.
උසස් දියවැඩියා සටහන් උල්ලං with නය කිරීම් සහිත රෝගීන්:
- සමේ අධික වියළි බව,
- වණ, ඉරිතැලීම් සහ වෙනත් සමේ තුවාල ඇතිවීම.
ඊට අමතරව, රුධිර සංසරණය සැලකිය යුතු ලෙස දුර්වල වී ඇති අතර, රුධිර නාල වල ප්රත්යාස්ථතාව නැති වී යයි. දියවැඩියා රෝගියෙකු තුළ, වසර ගණනාවකට පසු, පහළ අන්තය විකෘති වී ඇති අතර, හෘද වාහිනී පද්ධතියේ බරපතල ගැටළු ඇති වේ. රුධිර සංසරණ ආබාධ හේතුවෙන් දියවැඩියා ස්නායු රෝග, අන්තයේ ගැන්ග්රීන් වර්ධනය වීමේ අවදානමක් ඇති අතර එහි ප්රති --ලයක් ලෙස - බලපෑමට ලක් වූ කකුල තවදුරටත් කපා ඉවත් කිරීම. රීතියක් ලෙස, මෙය සිදුවන්නේ අවුරුදු 50 ට වැඩි පිරිමින්ගේ පළමු හෝ දෙවන දියවැඩියාව වර්ධනය වීමත් සමඟ ය.
පළමු වර්ගයේ දියවැඩියා රෝගය වැළැක්වීම ගැටළු සහගත නම්, දෙවන වර්ගයේ රෝගයක් වර්ධනය වීම වැළැක්වීම තරමක් දුරට කළ හැකිය. මක්නිසාද යත්, මෙම ලෝක සෞඛ්ය සංවිධානය දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන් සඳහා සහ ව්යාධි තත්වයක ප්රගතිය වැළැක්වීමට අවශ්ය රෝගීන් සඳහා නිර්දේශ සකස් කර ඇති බැවිනි. ග්ලයිසිමියා හි වෙනස්කම් සහ රුධිරයේ සීනි සාන්ද්රණය සී increase ්රයෙන් ඉහළ යාම සඳහා නැඹුරු වූ රෝගීන් සඳහා මෙය විශේෂයෙන් සත්ය වේ.
- නරක පරම්පරාවෙන්,
- අග්න්යාශයේ රෝග සමඟ.
ඔබ වෛද්යවරුන්ගේ සියලු උපදෙස් අනුගමනය කරන්නේ නම් දෙවන වර්ගයේ දියවැඩියාවෙන් ආරක්ෂා විය හැකිය.
දියවැඩියාව වැළැක්වීමේ ක්රම
පුද්ගලයෙකුට බලපෑම් කළ නොහැකි හයිපර්ග්ලයිසිමියා රෝගයට හේතු ඔබ වහාම ඉවත දැමුවහොත්, 99% කට ආසන්න සංඛ්යාවක දියවැඩියාව ඇතිවීම වැළැක්විය හැකිය. අන්තරාසර්ග විද්යා ologists යින් නිර්දේශ කරන්නේ රෝගීන් අතිරික්තයක් ඇත්නම් බර අඩු කර ගැනීමට උත්සාහ කරන බවයි.
ඔබ අවම වශයෙන් කිලෝග්රෑම් 5 කින් බර අඩු කර ගන්නේ නම්, ඔබට රෝග 70% කින් වහාම වළක්වා ගත හැකිය.
සෞඛ්ය සම්පන්න ජීවන රටාවක්, මධ්යස්ථ ශාරීරික ක්රියාකාරකම් පිළිපැදීමට වෛද්යවරු මිනිසුන්ට උපදෙස් දෙති.
එය සෑම දිනකම ප්රමාණවත් විය හැකිය:
- දිගු ඇවිදීම
- බයිසිකලයක් පදවන්න
- දුවන්න.
එවැනි බරක් මාංශ පේශි උපකරණ හොඳින් ශක්තිමත් කරනු ඇති අතර බර දර්ශක සාමාන්යකරණයට ද දායක වේ. යෝජිත ක්රම මගින් දියවැඩියාව ඇතිවීමේ අවදානම සැලකිය යුතු ලෙස අඩු කරන බව වෛද්යවරු සනාථ කරති. දිනකට මිනිත්තු 30 ක ශාරීරික ක්රියාකාරකම් මඟින් දියවැඩියාව ඇතිවීමේ සම්භාවිතාව 80% කින් පමණ අඩු වේ.
ඇවිදීමේදී, ඉන්සියුලින් හෝමෝනය උකහා ගැනීම වැඩි දියුණු කරයි, එය සෛල වලට සක්රීයව විනිවිද යයි. මේ අනුව, ග්ලූකෝස් සමුච්චය බිඳ වැටී රුධිර නාල වල බිත්ති ඇලවීම මගින් ඉවත් කරනු ලැබේ.
ලෝක සෞඛ්ය සංවිධානය (ලෝක සෞඛ්ය අංශය) විසින් නිර්දේශ කරනු ලබන තවත් ක්රමයක් වන්නේ ප්රතිකාර නොකළ ධාන්ය බෝග භාවිතා කිරීමයි. නමුත් එවැනි ආහාර භාවිතා කිරීමට පෙර, ඔබ එහි සංයුතිය ගැන හුරුපුරුදු විය යුතුය, ග්ලයිසමික් දර්ශකය, සීනි අන්තර්ගතය සොයා ගන්න. දියවැඩියා රෝගීන්ට දියවැඩියාව හා එහි සංකූලතා වළක්වා ගන්නේ කෙසේද යන්න පිළිබඳ තවත් උපදෙස් තිබේ.
දෙවන වර්ගයේ දියවැඩියා රෝගයේ වර්ධනය පහසු ආහාර පරිභෝජනය කිරීමේ පුරුද්ද අත්හැරීම වළක්වා ගැනීමට උපකාරී වනු ඇත. බැහැර කිරීම ද අවශ්ය ය:
- ක්ෂණික ආහාර
- සියලුම වර්ගයේ ටින් කළ ආහාර,
- වෙනත් කාර්මික නිෂ්පාදන.
මේද මස් අතහැර දමා කුකුළු මස්, අමු එළවළු වෙනුවට ආදේශ කිරීම අවශ්ය වේ. අධික කොලෙස්ටරෝල් වලදී දියවැඩියාව සහ මේද මස් අතර සම්බන්ධතාවය සොයා ගත යුතු බව වෛද්යවරු යෝජනා කරති. රුධිරයේ ඇති මෙම ද්රව්යය අඩු වන තරමට එය යහපැවැත්ම සාමාන්ය තත්වයට පත් කර දියවැඩියාව බැහැර කිරීමට ඉඩ ඇත.
කුරුඳු දියවැඩියාවෙන් පෙළෙන බොහෝ දෙනෙකුට උපකාර කරයි, එහි effectiveness ලදායීතාවය බොහෝ විද්යාත්මක අධ්යයනවලින් සනාථ වී ඇත. කුරුඳු පරිභෝජනය කළ අය සඳහා දියවැඩියා රෝගයේ සම්භාවිතාව සහ ග්ලයිසමික් මට්ටම වෙනස් වීම 10% කින් පමණ අඩු විය. ශරීරයට ධනාත්මක බලපෑමක් ඇති කරන කුරුඳු සංයුතියේ විශේෂ එන්සයිමයක් තිබීම මගින් එවැනි ධනාත්මක බලපෑමක් පහසුවෙන් පැහැදිලි කළ හැකි අතර ඉන්සියුලින් හෝමෝනය සමඟ නිසි ලෙස අන්තර්ක්රියා කිරීමට සෛලවලට උපකාරී වේ. එබැවින් වෛද්යවරුන්ගේ නිර්දේශය - දියවැඩියාව වැළැක්වීම සඳහා කුරුඳු ආහාරයට ඇතුළත් කිරීම අත්යවශ්ය වේ.
නිතිපතා විවේක ගැනීම, හොඳ නින්දක් සඳහා කාලය සොයා ගැනීම සහ මානසික ආතතියෙන් වැළකී සිටීමද වැදගත් වන අතර එමඟින් රෝගියාගේ තත්වයද වැඩිදියුණු වේ. ඔබ එවැනි රීතියක් පිළිපදින්නේ නැත්නම්, ශරීරය ප්රතිචාරය සඳහා ශක්තිය රැස් කිරීමට පටන් ගනී, එය නිරන්තරයෙන් ආතතියට පත්වේ, පුද්ගලයාගේ ස්පන්දනය ක්රමයෙන් වැඩි වේ, ඔහුගේ හිස රිදෙනවා, සහ කාංසාව පිළිබඳ අතිශය හේතු රහිත හැඟීම පහව යන්නේ නැත. ඕනෑම වයස් මට්ටමක සිටින රෝගීන්ගේ දියවැඩියාව ඇතිවීමට හේතු සහ රෝග ලක්ෂණ වැළැක්වීම සඳහා යෝජිත ප්රවේශය හොඳින් ගැලපේ.
ආතතියෙන් මිදීම උපකාරී වේ:
- යෝග පංති (ජිම්නාස්ටික් මඟින් ශරීරය අවදි කරනු ඇත, සම්බන්ධීකරණ කටයුතු සඳහා එය සකසනු ඇත),
- සෑම දෙයක්ම කඩිමුඩියේ නොකර කරන්න (කිසියම් ක්රියාවක් කිරීමට පෙර, ගැඹුරු හුස්මක් සහ හුස්ම කිහිපයක් ගන්නා බව පෙන්වයි),
- විවේකය සඳහා කාලය වෙන් කිරීම සඳහා (සතියකට වරක් ගැටළු ගැන නොසිතා නිවාඩු ගැනීම ප්රයෝජනවත් වේ).
ප්රමාණවත් නින්දක් ලබා ගැනීම ද වැදගත් ය, නින්ද යනු පුද්ගලයෙකුට අත්යවශ්ය වේ, එය දියවැඩියාව වැළැක්වීම සඳහා විශිෂ්ට පියවරකි. සාමාන්යයෙන් ඔබට දිනකට පැය 6 සිට 8 දක්වා නිදා ගත යුතුය, පුද්ගලයෙකුට ප්රමාණවත් නින්දක් නොලැබුනේ නම්, දියවැඩියා රෝගය වැළඳීමේ සම්භාවිතාව දෙගුණයක් පමණ වැඩිවේ. එපමණක් නොව, වැඩි වේලාවක් නිදා ගැනීම ද හානිකර ය, දිනකට පැය 8 කට වඩා වැඩි කාලයක් නිදා ගැනීමේ කාලය වහාම තුන් වතාවක් හයිපර්ග්ලයිසිමියා අවදානම වැඩි කරයි.
පවුලේ සාමාජිකයන් සමඟ නිතිපතා සන්නිවේදනය කිරීම දෙවන වර්ගයේ දියවැඩියාවට උපකාරී වේ. හුදකලා රෝගීන්ට වැඩි වැඩියෙන් ඇබ්බැහිවීම් ඇති බව වෛද්යවරු දිගු කලක් තිස්සේ දැක ඇති අතර, මෙය ඔවුන්ගේ තත්වය තවත් උග්ර කරයි.
වරින් වර රුධිරයේ සීනි දර්ශක මැනීම රෙකමදාරු කරනු ලැබේ, දියවැඩියාව සැඟවුණු ස්වරූපයෙන් සිදු වේ, ලාක්ෂණික රෝග ලක්ෂණ ලබා නොදේ. මුල් අවධියේදී ව්යාධි විද්යාව තීරණය කිරීම සඳහා, ඔබ සීනි අගයන් සඳහා පරීක්ෂණ සිදු කළ යුතුය.
අවම වශයෙන් වසරකට වරක්වත් රුධිරය පරිත්යාග කිරීම වඩාත් සුදුසුය.
රෝග විනිශ්චය ඇල්ගොරිතම
රෝගියා දිනකට අවම වශයෙන් 4 වතාවක් ග්ලයිසිමියාව නිරීක්ෂණය කළ යුතුය. ග්ලයිකේටඩ් හිමොග්ලොබින් තීරණය කිරීම සඳහා කාර්තුවකට අවම වශයෙන් 1 වතාවක් රුධිරය පරිත්යාග කරන්න. සෑම මාස හයකට වරක් ඔබට සීනි සඳහා රුධිරය හා මුත්රා පරීක්ෂණ සිදු කිරීමට අවශ්ය වනු ඇත. වසරකට වරක් රෝගියා ජෛව රසායනය සඳහා රුධිරය පරිත්යාග කරයි.
ජාතික දියවැඩියා මාර්ගෝපදේශ ලෝක සෞඛ්ය සංවිධානයේ මාර්ගෝපදේශයන්ට අනුකූල වේ. ලෝක සෞඛ්ය සංවිධානය විසින් කරන ලද අධ්යයනයකින් හෙළි වූයේ දියවැඩියාව ජාතිකයෙකු පමණක් නොව ගෝලීය සංසිද්ධියක් බවයි. සෞඛ්ය සේවා පද්ධතියේ පළමු වර්ගයේ සහ දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම සඳහා සංවිධානය විසින් මාර්ගෝපදේශ ක්රියාත්මක කර ඇත. මෙම නිර්දේශයන් දියවැඩියාව හඳුනා ගැනීම සහ රෝගීන්ට ප්රථමාධාර ලබා දීම සඳහා සාමාන්ය ඇල්ගොරිතම සපයයි. 2017 දී, වෛද්යවරුන්ගේ ක්රියාකාරී කණ්ඩායමක් "දියවැඩියා රෝගීන් සඳහා විශේෂිත වෛද්ය ප්රතිකාර සඳහා ඇල්ගොරිතම" 8 වන සංස්කරණය සකස් කරන ලදී.
රෝග විනිශ්චය කළ විට, දියවැඩියා රෝගීන් වෛද්යවරුන්ගේ සායනික නිර්දේශ අනුගමනය කළ යුතුය. රුධිර පීඩනයෙහි පැනීම පාලනය කිරීම අවශ්ය වේ. රෝග විනිශ්චය ඇල්ගොරිතම මඟින් වෛද්යවරයෙකුගේ අධීක්ෂණය යටතේ දියවැඩියා රෝගියෙකුගේ ස්ථිර රැඳී සිටීම අදහස් කරයි. වෛද්යවරයා අතිරේකව බෙහෙත් නියම කළ හැකිය. නිවැරදි රෝග විනිශ්චය තහවුරු කිරීම සඳහා, ඔබ පරීක්ෂා කළ යුතුය. දියවැඩියා රෝගීන්ට පෙරිටෝනියම් වල අල්ට්රා සවුන්ඩ්, විද්යුත් හෘද රෝග හා හෝල්ටර් රුධිර පීඩනය අධීක්ෂණය අවශ්ය වේ. අක්ෂි රෝග විශේෂ, වෛද්යවරයකු, හෘද රෝග විශේෂ, යකු නාරිවේද විශේෂ or යෙකු හෝ මුත්රා රෝග විශේෂ, යෙකු, ස්නායු විශේෂ ist යෙකු හා ජාන විද්යා ist යකු හමුවීම සුදුසුය.
දියවැඩියා පෝෂණය
මෙම වර්ගයේ රෝග සමඟ නිරාහාර දින සහ ආහාර වේල අනිවාර්ය අවශ්යතාවලට ඇතුළත් කර ඇත.
ප්රධාන රීතිය වන්නේ ආහාර ගැනීම සහ සුළු ආහාර ගැනීම නොවේ, නමුත් බොහෝ විට (දිනකට 5-6 වතාවක්). දියවැඩියාව සඳහා නිරාහාර දින අවශ්ය වේ. ඉන්සියුලින් මත යැපෙන රෝගීන් සඳහා ඉන්සියුලින් මට්ටම සාමාන්ය සීමාවන් තුළ තබා ගැනීම වැදගත්ය. රෝගියාට සීනි අඩංගු නිෂ්පාදන ආහාරයෙන් බැහැර කළ යුතුය. දෙවන වර්ගයේ දියවැඩියා රෝගයේ දී ඔවුන් විශේෂ ආහාර වේලක් අනුගමනය කරයි - වගුව අංක 9. එවැනි පෝෂණය රුධිරයේ ග්ලූකෝස් මට්ටම සාමාන්ය තත්වයට පත් කිරීමට ඉඩ දෙයි.
මෙනුවේ ඇති මේදය, ප්රෝටීන් සහ කාබෝහයිඩ්රේට් ප්රමාණය කෙරෙහි අවධානය යොමු කරන්න. කාබෝහයිඩ්රේට් ආහාර අනුභව කරන ආහාර වලින් 60% කට වඩා නොතිබිය යුතු අතර ප්රෝටීන සහ මේද 20% ට වඩා නොතිබිය යුතුය. රෝගියා සත්ව මේද හා සරල කාබෝහයිඩ්රේට් වලින් බැහැර කරනු ලැබේ. දියවැඩියාව ඇති දරුවන් තුළ ආහාර පොඩි කළ හැකිය. දියවැඩියා රෝගීන් අවම සීනි අන්තර්ගත ධාන්ය වර්ග (අම්බෙලිෆර්, සහල්, තිරිඟු), එළවළු සහ පලතුරු වලට වැඩි කැමැත්තක් දක්වයි.
සීනි වෙනුවට සීනි ආදේශක භාවිතා කිරීම වඩා හොඳය - සයිලිටෝල් සහ සෝර්බිටෝල්, සැචරින් හෝ ෆ ruct ක්ටෝස්. දියවැඩියා රෝගීන් ආහාරවල කැලරි ප්රමාණය ගණනය කර ආහාර දිනපොතක් තබා ගනී. ආහාර ගැනීමෙන් පසු දියවැඩියා රෝගියෙකුට ඉන්සියුලින් ගත හැක්කේ විනාඩි 15 කට පසුවය. පළමු වර්ගයේ දියවැඩියා රෝගය ඔබට ඉඳහිට වියළි හෝ මේස වයින් 100-150 ග්රෑම් පානය කිරීමට ඉඩ සලසයි (5% කට වඩා වැඩි ශක්තියක් නැත). දෙවන වර්ගයේ දියවැඩියාවේදී, මත්පැන් contraindicated. දියවැඩියා රෝගීන් සඳහා විශේෂිත නිෂ්පාදන වෙළඳසැල් වලින් මිලදී ගනු ලැබේ.
දියවැඩියා නිෂ්පාදන - රසකාරක, රසකැවිලි, කිරි ආදේශක - දෙවර්ගයේම දියවැඩියාව ඇති රෝගීන්ට හොඳින් ගැලපේ. දියවැඩියා රෝගීන්ගේ මෙනුව විවිධාංගීකරණය කිරීමට ඒවා ඔබට ඉඩ සලසයි.
ගර්භනී කාන්තාවන්ගේ දියවැඩියාව

පළමු වර්ගයේ දියවැඩියාව ඇති ගර්භනී කාන්තාවන් සඳහා, ගර්භනී අවධියේ විවිධ කාලවලදී ඉන්සියුලින් අවශ්යතාවය වෙනස් වේ. කාන්තාවකට යම් කාලයක් එන්නත් නොමැතිව කළ හැකිය.
එන්නත් වල මාත්රාව වෙනස් කර medicines ෂධ තෝරා ගත හැක්කේ වෛද්යවරයාට පමණි.
ගර්භණී කාලය තුළ පෝෂ්ය පදාර්ථ අවශ්යතාවය වැඩි වන බැවින් ආහාර වේලෙහි වෙනසක් ද අවශ්ය වේ. වෙනම කාණ්ඩයක් වන්නේ ගර්භණී සමයේදී වර්ධනය වන ගර්භණී දියවැඩියාවයි. මෙම අවස්ථාවේ දී, ඉන්සියුලින් නියම කර නොමැති අතර සාමාන්ය ග්ලූකෝස් මට්ටම ආහාර වේලක් භාවිතයෙන් පවත්වා ගනී.
ගර්භනී කාන්තාව වෛද්යවරයාගේ සියලු නිර්දේශයන්ට අනුකූල නම්, කාබෝහයිඩ්රේට් පරිවෘත්තීය සාමාන්යයෙන් දරුවාගේ උපතින් පසු යථා තත්ත්වයට පත්වේ.
දියවැඩියා පාදය
දියවැඩියා පාදය දියවැඩියා රෝගයේ එක් සංකූලතාවකි. එහි ප්රධාන රෝග ලක්ෂණය වන්නේ කකුල් වල පටක වල ව්යුහයේ වෙනසක්. සින්ඩ්රෝම් වල පළමු හිරිහැර කරන්නන් වන්නේ කකුල් වල හිරි වැටීම, සමේ පැහැය, අර්ධ වශයෙන් සංවේදීතාව නැති වීමයි.
කිසිදු ක්රියාමාර්ගයක් ගෙන නොමැති නම්, රෝගය වර්ධනය වේ. අ ep න ට්රොෆික් වණ කකුල් මත දිස් වේ. ආසාදනයකට සම්බන්ධ වීමෙන් රෝගියාගේ මරණය දක්වා ගැන්ග්රීන් වර්ධනය විය හැක.

දියවැඩියා පාදය වැළැක්වීම ඇතුළත් වේ.
- හොඳ පාද සනීපාරක්ෂාව
- රුධිර සංසරණය සාමාන්යකරණය කිරීම සඳහා දිනපතා ස්වයං සම්බාහනය,
- සුළු සීරීම් හා තුවාල සඳහා කකුල් නිරන්තරයෙන් පරීක්ෂා කිරීම,
- විලුඹ නොමැතිව සුව පහසු සපත්තු ඇඳීම,
- වියළීම වැළැක්වීම සඳහා විශේෂ දියර හෝ කීම් සමඟ පාදවල සම නිතිපතා මොයිස්චරයිසින් කිරීම.
උපදේශනයේ දී අන්තරාසර්ග විද්යා ologist යා කකුල් වල සමේ තත්ත්වය තක්සේරු කරන අතර අවශ්ය නම් පටක වලට රුධිර සැපයුම සාමාන්යකරණය කරන drugs ෂධ නියම කරයි.
වකුගඩු සහ ඇස්වල සංකූලතා: ඒවා වළක්වා ගන්නේ කෙසේද
දියවැඩියාවේ තවත් සංකූලතාවයක් වන්නේ දියවැඩියා නෙෆ්රොෆති ය. ග්ලූකෝස් සාන්ද්රණය ඉහළ යාමත් සමඟ රුධිරයේ දුස්ස්රාවිතතාව වැඩි වන අතර වකුගඩු මගින් එය පෙරීම අපහසු වේ.
මෙම සංසිද්ධි අධි රුධිර පීඩනය සමඟ බැඳී තිබේ නම්, වකුගඩු අකර්මණ්ය වීමේ වැඩි අවදානමක් ඇත. මෙම අවස්ථාවේ දී, රෝගියාට ජීවිතය පවත්වා ගැනීම සඳහා "කෘතිම වකුගඩු" උපකරණයක් අවශ්ය වනු ඇත.
සංකූලතා වළක්වා ගැනීම සඳහා, ඔබ කළ යුත්තේ:
- ඉලක්කගත මට්ටමක සීනි පවත්වා ගැනීම, ග්ලූකෝස් නිරන්තරයෙන් අධීක්ෂණය කිරීම,
- පරිභෝජනය කරන ලුණු ප්රමාණය අඩු කරන්න. මෙය ශෝථය වළක්වා සාමාන්ය රුධිර පීඩනය පවත්වා ගනී.
- රුධිරයේ අධික “නරක” කොලෙස්ටරෝල් වළක්වා ගන්න,
- දුම්පානය සහ මත්පැන් සම්පූර්ණයෙන්ම අත්හරින්න.
මෙම පියවර හෘද හා සනාල රෝග වැළැක්වීමකි.
දියවැඩියා රෝගීන්ගේ හෘදයාබාධ හා ආ ro ාතය වඩාත් දරුණු වන අතර භයානක ප්රතිවිපාකවලට තර්ජනය කරයි. ඇස් හා සම්බන්ධ නිරන්තර හා සංකූලතා. දියවැඩියාවේ පසුබිමට එරෙහිව දෘෂ්ටි විතානයේ වෙනසක් අන්ධභාවය දක්වා දර්ශනය අඩුවීමට හේතු වේ. රෙටිනෝපති වළක්වා ගත නොහැකි නමුත් එහි ප්රගතිය මන්දගාමී විය හැකිය.
අදාළ වීඩියෝ
වීඩියෝවේ දියවැඩියාව වැළැක්වීමේ ක්රම ගැන:
දියවැඩියාව යනු පුද්ගලයෙකුගේ ජීවිතය මුළුමනින්ම වෙනස් කරන රෝගයකි. කෙසේ වෙතත්, වෛද්යවරුන්ගේ නිර්දේශයන්ට අනුකූල වීම සහ යහපැවැත්ම පාලනය කිරීම මෙම ව්යාධි විද්යාව සමඟ ජීවත් වන්නේ කෙසේදැයි ඉගෙන ගැනීමට ඔබට ඉඩ සලසයි. වන්දි දියවැඩියාව සමඟ, රෝගියාගේ ජීවන තත්ත්වය සහ යහපැවැත්ම යහපත් වන අතර සංකූලතා ඇතිවීමේ සම්භාවිතාව අවම වේ.
අදාළ ලිපි
අද ලෝකයේ දියවැඩියා රෝගයේ වසංගතයක් පවතී - රෝගීන් සංඛ්යාව ශී rapidly ්රයෙන් වර්ධනය වන අතර රෝගය හඳුනා ගැනීමේ වයස ක්රමයෙන් අඩු වෙමින් පවතී. සෞඛ්ය සම්පන්න ජීවන රටාවක් ප්රවර්ධනය කිරීම සහ දියවැඩියාව හා ඒ ආශ්රිත රෝග වැළැක්වීම සඳහා විශේෂ වැඩසටහන් හඳුන්වා දීමට රජයට අවශ්ය වේ.
 දියවැඩියා රෝගය යනු රුධිරයේ ග්ලූකෝස් මට්ටම ඉහළ නැංවීම මගින් සංලක්ෂිත දරුණු පරිවෘත්තීය රෝගයකි.
දියවැඩියා රෝගය යනු රුධිරයේ ග්ලූකෝස් මට්ටම ඉහළ නැංවීම මගින් සංලක්ෂිත දරුණු පරිවෘත්තීය රෝගයකි.
මෙය සිදු වන්නේ අග්න්යාශය මගින් ඉන්සියුලින් නිෂ්පාදනය උල්ලං of නය කිරීමක ප්රති or ලයක් ලෙස හෝ ඉන්සියුලින් ක්රියාකාරිත්වය උල්ලං of නය කිරීමේ ප්රති or ලයක් ලෙස හෝ මෙම සාධක දෙකේම බලපෑම යටතේ ය.
දියවැඩියාව යනු කුමක්දැයි අපි ඔබට කියන්නෙමු, ඒ සඳහා සායනික නිර්දේශ විශේෂ special යෙකුට නිවැරදිව රෝග විනිශ්චය කිරීමට සහ ප්රමාණවත් ප්රතිකාර නියම කිරීමට උපකාර වන අතර එමඟින් රෝගියාගේ ජීවන තත්ත්වය සැලකිය යුතු ලෙස වැඩි දියුණු කළ හැකිය.
ICD-10 අනුව දියවැඩියා කේත
දියවැඩියා දින තන්ත්රය
දෙවන වර්ගයේ දියවැඩියාව සඳහා වන මාර්ගෝපදේශ අතර රෝගියාගේ පසු විපරම් ඇතුළත් වේ. දෛනික රෙගුලාසි මඟින් ඔබට එකතු කර ගැනීමට ඉඩ දෙනු ඇත, අධික කෑමෙන් හා දවස පුරා ශාරීරිකව ක්රියාශීලීව සිටීමට. එකවර නැගිට නින්දට යන්න. ආහාර ගණනය කරනු ලබන්නේ ඔවුන් අතර පවා පරතරයක් ඇති රෝගීන් සඳහා ය. දියවැඩියාවෙන් පෙළෙන රෝගියෙකුට මානසිකව හා ශාරීරිකව පීඩා විඳින්න බැහැ. උදෑසන, ක්රියාශීලීව විවේකීව සිටීම හෝ ව්යායාම් ශාලාවට පැමිණීම ප්රයෝජනවත් වේ. දහවල් කාලයේදී සහ නින්දට පෙර වඩාත් සුදුසු වන්නේ ඇවිදීමට, නැවුම් වාතය ආශ්වාස කිරීමටය. පාලන තන්ත්රය නිරීක්ෂණය කිරීමෙන් දියවැඩියා රෝගියෙකුට නිරෝගී පුද්ගලයෙකුගේ දවසේ තන්ත්රයට හැකි තරම් කිට්ටු වන සාමාන්ය ජීවන රටාවක් ගත කළ හැකි අතර එය වෙනස් නොවේ.
දියවැඩියා රෝගය: සායනික මාර්ගෝපදේශ
ඇස්, හෘදය, වකුගඩු, ස්නායු, රුධිර නාල - දියවැඩියා රෝගයේ නිදන්ගත හයිපර්ග්ලයිසිමියාව විවිධ අවයව හා පද්ධතිවල ප්රමාණවත් නොවීම වර්ධනය වීමට දායක වේ.
ඩීඑම් වර්ධනය වන්නේ ව්යාධිජනක ක්රියාවලීන් කිහිපයක සහභාගීත්වයෙනි - අග්න්යාශයේ සෛල වලට ස්වයං ප්රතිශක්තිකරණ හානිය සිට නිරපේක්ෂ ඉන්සියුලින් iency නතාවය වර්ධනය වීමත් සමඟ පර්යන්ත ඉලක්ක අවයවවල ඉන්සියුලින් ප්රතිරෝධය වර්ධනය වීමට හේතු වන ආබාධ දක්වා.
දියවැඩියාව වර්ගීකරණය
දියවැඩියාවේ ආකාර දෙකක් තිබේ:
1 වන වර්ගය (β- සෛල විනාශ වීම වර්ධනය වන අතර එය සාමාන්යයෙන් නිරපේක්ෂ ඉන්සියුලින් iency නතාවයට හේතු වේ):
- ප්රතිශක්තීකරණ-මැදිහත්
- මුග්ධ.
දෙවන වර්ගය (ප්රධාන ඉන්සියුලින් ප්රතිරෝධය සහ සාපේක්ෂ ඉන්සියුලින් iency නතාවය හෝ ඉන්සියුලින් ප්රතිරෝධය සමඟ හෝ රහිතව ඉන්සියුලින් ස්රාවය ප්රධාන වශයෙන් උල්ලං with නය කිරීම සමඟ).
ගර්භණී දියවැඩියාවට ප්රතිකාර කිරීමේදී ජංගම තාක්ෂණයන්. දුරස්ථ අධීක්ෂණ පද්ධතිය ගැන, අපි "නියෝජ්ය ප්රධාන වෛද්යවරයා" සඟරාවේ කියමු
වෙනත් වර්ගවල දියවැඩියාව:
- - සෛලවල ක්රියාකාරිත්වයේ ජානමය වශයෙන් තීරණය කරන ලද අඩුපාඩු.
- ඉන්සියුලින් ක්රියාකාරිත්වයේ ජානමය වශයෙන් තීරණය කරන ලද අඩුපාඩු.
- අග්න්යාශයේ අග්න්යාශයේ රෝග.
- එන්ඩොක්රිනෝපති.
- දියවැඩියාව, ඇතැම් drugs ෂධ හෝ රසායනික ද්රව්ය භාවිතයෙන් කුපිත වේ.
- බෝවන ව්යාධි.
- ප්රතිශක්තිකරණ-මැදිහත් දියවැඩියාවේ අසාමාන්ය ආකාර.
- දියවැඩියාව සමඟ ඒකාබද්ධව ජානමය වශයෙන් තීරණය කරන ලද අනෙකුත් සින්ඩ්රෝම්.
- ගර්භණී දියවැඩියා රෝගය (ගර්භණී සමයේදී කාන්තාවන් තුළ දක්නට ලැබේ).
රුධිර ග්ලූකෝස් වල නිදන්ගත වැඩිවීමේ සං: ා:
- නිතර නිතර මුත්රා කිරීම,
- නිරන්තර පිපාසය
- නාභිගත උත්සාහයකින් තොරව බර අඩු කර ගැනීම, සමහර විට ආහාර රුචිය වැඩි වීම සමඟ සංයුක්ත වේ
- අඩු වැඩ කිරීමේ ධාරිතාව, තෙහෙට්ටුව, දුර්වලතාවය,
- සම සහ ශ්ලේෂ්මල පටල මත කැසීම,
- දෘශ්ය තීව්රතාව අඩුවීම,
- වර්ධන අවපාතය (ළමුන් හා නව යොවුන් වියේ),
- ප්රතිශක්තිය අඩුවීම, ආසාදන වලට ගොදුරු වීමේ හැකියාව.
දෙවන වර්ගයේ දියවැඩියාව
දෙවන වර්ගයේ දියවැඩියාව දියවැඩියා රෝගීන්ගෙන් 95% කි. අද වන විට මෙම ව්යාධි විද්යාව මගින් එච්.අයි.වී සහ ක්ෂය රෝගය වැනි බරපතල රෝග ඉක්මවා ගොස් ඇත. පසුගිය වසර 10 තුළ, දියවැඩියා රෝගයෙන් පෙළෙන රෝගීන්ගේ සංඛ්යාව දෙගුණයක් වී තිබේ.
මේ සම්බන්ධයෙන්, ලෝකයේ බොහෝ රටවලින්, දියවැඩියාව වැළැක්වීම සහ ප්රතිකාර කිරීම සහ එහි සංකූලතා සඳහා ජාතික වැඩසටහන් නිර්මාණය වෙමින් පවතින අතර ඒවා රාජ්ය සෞඛ්ය වැඩසටහන් වලට ඇතුළත් වේ.
දියවැඩියා රෝගය පිළිබඳ සායනික නිර්දේශ -2019 මෙම රෝගය සඳහා ප්රතිකාර ක්රම පහත දැක්වේ.
- ආහාර සමාලෝචනය සහ මධ්යස්ථ නිත්ය ශාරීරික ක්රියාකාරකම් ඇතුළුව ජීවන රටාව නිවැරදි කිරීම,
- සීනි අඩු කරන drugs ෂධ ගැනීම,
- සංකූලතා වැළැක්වීම, අවදානම් සාධක පාලනය කිරීම (රුධිර පීඩනය, නිදන්ගත වකුගඩු රෝග ආදිය),
- රෝගියාගේ අධ්යාපනය, ආත්ම දමනය.
දියවැඩියා චිකිත්සාව අරමුණු කර ඇත්තේ කාබෝහයිඩ්රේට් සහ මේද පරිවෘත්තීය සාමාන්යකරණය කිරීම මෙන්ම රුධිර පීඩනය අඩු කිරීමයි.
සායනික ආහාර චිකිත්සාව
දියවැඩියාවට ප්රතිකාර කිරීමේ වැදගත්ම අංගය වන්නේ ආහාර නිවැරදි කිරීමයි. සීනි අඩු කරන .ෂධ භාවිතා කිරීම නොසලකා සියලුම රෝගීන් ආහාර ගැනීම අනුගමනය කළ යුතුය.
ඒ අතරම, සාමාන්ය බර ඇති රෝගීන්ට ඔවුන්ගේ දෛනික මෙනුවේ කැලරි ප්රමාණය සීමා කිරීමට අවශ්ය නොවේ.
පෝෂණ නිර්දේශ:
- වැඩි බරක් සහිතව, පූර්වාවශ්යතාවක් නම් මාස හයේ සිට අවුරුද්දක් දක්වා ආරම්භක ශරීර බරෙන් 5-7% ක් ක්රමයෙන් බර අඩු කර ගැනීමයි, මෙය දිනකට 500-1000 kcal කැලරි හිඟයක් මගින් සාක්ෂාත් කරගනු ලැබේ, නමුත් පිරිමින් සඳහා දිනකට 1500 kcal ට නොඅඩු හා දිනකට 1200 kcal කාන්තාවන්.
- ඔබ හැකි තරම් සරල කාබෝහයිඩ්රේට් සහ මේද සීමා කළ යුතුය, හරිතයන්, එළවළු, මාළු බහුල සහිත ඊනියා "මධ්යධරණි" ආහාරයට අනුගත වීම රෙකමදාරු කරනු ලැබේ.
- කුසගින්නේ සිටීම සපුරා තහනම්ය.
- පළමු වර්ගයේ දියවැඩියාව ඇති රෝගීන්, කෙටි ක්රියාකාරී ඉන්සියුලින් භාවිතා කරමින්, XE පද්ධතියට අනුව කාබෝහයිඩ්රේට් වල අන්තර්ගතය නිරීක්ෂණය කිරීමට පෙන්වා ඇත.
- ඔබට ඉඳහිට පෝෂ්යදායී නොවන සීනි ආදේශක ආහාරයට ගත හැකිය.
- ආහාරමය තන්තු (ධාන්ය වර්ග, bs ෂධ පැළෑටි, එළවළු, නිවුඩ්ඩ) සහ අසංතෘප්ත මේද අම්ල (මාළු, එළවළු තෙල් කුඩා ප්රමාණවලින්) බහුල දෛනික මෙනු ආහාර වලට ඇතුළත් කිරීම රෙකමදාරු කරනු ලැබේ.
- සංතෘප්ත මේද ප්රමාණය සීමා කිරීම අවශ්ය වේ (ඒවා මුළු කැලරි ප්රමාණයෙන් 7% ට වඩා වැඩි නොවිය යුතුය), ට්රාන්ස් මේද.
- රෝගියාට අග්න්යාශය, ස්නායු රෝග, හයිපර්ට්රයිග්ලිසරයිඩිමියා, මත්පැන් නොමැති නම්, කාන්තාවන් සඳහා දිනකට සාම්ප්රදායික ඒකක 1 කට නොඅඩු ප්රමාණයක් සහ පිරිමින් සඳහා සාම්ප්රදායික ඒකක 2 ක් (1 සාම්ප්රදායික ඒකකය = පිරිසිදු එතිල් මධ්යසාර ග්රෑම් 15) මත්පැන් පානය කළ හැකිය.
- ඔවුන්ගේ පරිපාලනයේ දිගුකාලීන ප්රති results ල අධ්යයනය කර නොමැති නිසා විටමින් සී සහ ඩී ප්රතිඔක්සිකාරක ලෙස ගැනීම නිර්දේශ නොකරයි.
ශාරීරික ක්රියාකාරකම් මාර්ගෝපදේශ
කායිකහයිඩ්රේට් පරිවෘත්තීය සාමාන්යකරණය කිරීමට ශාරීරික ක්රියාකාරකම් වලට හැකියාව ඇත. බර අඩු කර ගැනීමට සහ සාමාන්ය බර පවත්වා ගැනීමට ද ඒවා දායක වේ.
දෙවන වර්ගයේ දියවැඩියා රෝගය සඳහා සායනික නිර්දේශයන් දිනකට අවම වශයෙන් සතියකට මිනිත්තු 150 ක්වත් මධ්යස්ථ තීව්රතාවයකින් (උපරිම හෘද ස්පන්දන වේගය 50-70%) ව්යායාම කිරීමට උපදෙස් දෙයි.
අධික හෝ දීර් physical කාලීන ශාරීරික ක්රියාකාරකම් මගින් උග්ර හෝ ප්රමාද වූ හයිපොග්ලිසිමියා ඇති විය හැක, එබැවින් ව්යායාම කිරීමට පෙර රෝගීන් ප්රති-හයිපර්ග්ලයිසමික් කාරක භාවිතය ප්රශස්ත කිරීම රෙකමදාරු කරනු ලැබේ. රුධිරයේ සීනි 13 mmol / l ට වඩා වැඩි බැවින් ශාරීරික ක්රියාකාරකම් තහනම්ය.
දෙවන වර්ගයේ දියවැඩියාවට ප්රතිකාර කිරීම පදනම් වන්නේ:
- ජීවන රටාව නිවැරදි කිරීම, එනම්, ආහාර සමාලෝචනය සහ පුද්ගලයෙකුගේ ශාරීරික ක්රියාකාරකම් වැඩි කිරීම,
- රෝග විනිශ්චය අතරතුරදී අනාවරණය කරගත් ග්ලයිකේටඩ් හීමොග්ලොබින් ආරම්භක මට්ටම අනුව ප්රතිකාර උපක්රම ස්ථරීකරණය කිරීම,
- සීනි අඩු කිරීමේ ප්රතිකාරයේ effectiveness ලදායීතාවය සෑම මාස 3 කට වරක් ග්ලයිකේටඩ් හිමොග්ලොබින් මට්ටම මගින් නිරීක්ෂණය කරනු ලැබේ.
- ග්ලයිකේටඩ් හීමොග්ලොබින් අඩුවීමේ වේගය තක්සේරු කිරීම,
- හයිපොග්ලයිසමික් චිකිත්සාව එහි අකාර්යක්ෂමතාවයෙන් වෙනස් කිරීම (ග්ලයිකේටඩ් හීමොග්ලොබින් හි තනි ඉලක්ක සපුරා ගැනීමට නොහැකි වූ විට) මාස හයකට පසුව සිදු නොවේ.
දෙවන වර්ගයේ දියවැඩියාව සඳහා ඉන්සියුලින් ප්රතිකාරය
අලුතින් හඳුනාගත් දෙවන වර්ගයේ දියවැඩියාව සමඟ ඉන්සියුලින් එන්නත් ලබා ගැනීම සඳහා ඇඟවුම්:
- ග්ලයිකේටඩ් හිමොග්ලොබින් මට්ටම 9% ට වඩා වැඩි වීම, දිරාපත් වීමේ දරුණු සායනික රෝග ලක්ෂණ සමඟ සංයෝජනය,
- අනෙකුත් සීනි අඩු කරන drugs ෂධවල උපරිම ඉවසිය හැකි මාත්රාවන් සමඟ සංයෝජන චිකිත්සාව තුළ ග්ලයිසමික් පාලනයේ තනි අරමුණු සාක්ෂාත් කර නොගැනීම,
- සීනි අඩු කරන drugs ෂධ පත්කිරීමට හෝ නොඉවසීම සඳහා contraindications තිබීම,
- ketoacidosis
- ශල්යකර්ම සඳහා අවශ්යතාවය, උග්ර අන්තර් කාලීන තත්වයන් සහ නිදන්ගත රෝග උග්රවීම, කාබෝහයිඩ්රේට් පරිවෘත්තීය දිරාපත් වීමත් සමඟ (ඉන්සියුලින් ප්රතිකාරයට තාවකාලික මාරුවක් ලබා ගත හැකිය).

දියවැඩියාවේ සංකූලතා: සායනික නිර්දේශ
දියවැඩියාවේ වඩාත් බරපතල හා භයානක සංකූලතා, රෝගියාගේ ආබාධිතභාවය හා මරණයට හේතු වේ, පද්ධතිමය සනාල තුවාල:
- නෙෆ්රොෆති
- රෙටිනෝපති
- කිරීටක යාත්රා පරාජය කිරීම.
- මොළයේ යාත්රා වලට හානි වීම.
- පහළ අන්තයේ පර්යන්ත යාත්රා පරාජය කිරීම.
දෙවන වර්ගයේ දියවැඩියාව ඇතිවීමේ අවදානම් සාධක:
- වයස අවුරුදු 45 හෝ ඊට වැඩි,
- අධික බර, තරබාරුකම,
- දියවැඩියාව සඳහා පාරම්පරික බර,
- උදාසීන ජීවන රටාව
- හිස් බඩක් මත ග්ලයිසිමියාව දුර්වල වීම, ග්ලූකෝස් ඉවසීම දුර්වල වීම,
- ගර්භණී දියවැඩියාව, ඉතිහාසයේ විශාල කලලයක්,
- ධමනි අධි රුධිර පීඩනය
- අධි රුධිර කොලෙස්ටරෝල්
- බහු අවයවික ඩිම්බකෝෂ සින්ඩ්රෝමය,
- හෘදයේ හා රුධිර නාල වල රෝග පැවතීම.
දියවැඩියා රෝගීන් සඳහා සපත්තු
දියවැඩියා රෝගීන් සඳහා විෙශේෂෙයන් නිර්මාණය කරන ලද සපත්තු ඇත, මන්ද කකුල් වලට තුවාල වීමට වැඩි අවදානමක් ඇත.
දෙවන වර්ගයේ දියවැඩියා මාර්ගෝපදේශය පවසන්නේ දියවැඩියා රෝගියෙකුගේ සෞඛ්යය සපත්තු තෝරා ගැනීම මත රඳා පවතින බවයි. සුව පහසු සපත්තු පැළඳිය යුතුය. දියවැඩියාව ඇති රෝගියකුට කකුල් ඇති බැවින් - දුර්වල ස්ථානයක් බැවින් තද සපත්තු පහළ අන්තයට හානි වීමේ අවදානම වැඩි කරයි. ස්නායු අවසානය හා කුඩා රුධිර නාල ඇති බැවින් පාද ආරක්ෂා කළ යුතුය. තද සපත්තු වලින් කකුල් මිරිකන විට, පාදවලට රුධිර සැපයුම උල්ලං is නය වේ. මේ අනුව, පාදය සංවේදී නොවන අතර බොහෝ විට තුවාල වන අතර තුවාල දිගු කාලයක් සුව වේ. තද සපත්තු ක්රමානුකූලව ඇඳීමෙන් පාදවල වණ පෙනේ. මෙය පහළ අන්තයේ ගැන්ග්රීන් හා විස්තාරණයට තර්ජනය කරයි. පහළ අන්තයේ ඇති ගැටළු වළක්වා ගැනීමට රෝගියාට සරල ඉඟි භාවිතා කළ හැකිය:
- සපත්තු පැළඳීමට පෙර, සපත්තු පරීක්ෂණයක් පවත්වන්න,
- සෑම දිනකම කැඩපත ඉදිරිපිට කකුල් පරීක්ෂා කරන්න,
- තද සපත්තු හෝ කෝලස් අතුල්ලන්න.
- කකුල් සඳහා දිනපතා සම්බාහනය හෝ ජිම්නාස්ටික් ව්යායාම කරන්න,
- නියපොතු තහඩුවේ කොන් කපා නොගෙන මෘදු ලෙස නියපොතු කපන්න,
- අනෙක් අයගේ සපත්තු භාවිතා නොකරන්න
- වියළි තෙත් සපත්තු දිලීර පැතිරීම සඳහා,
- නියපොතු දිලීරයට නියමිත වේලාවට ප්රතිකාර කරන්න,
- ඔබට කකුල් වල වේදනාවක් දැනේ නම්, වෛද්යවරයකු හමුවීමට වග බලා ගන්න.
දියවැඩියා රෝගීන් උස සපත්තු පැළඳීමේදී contraindicated. ව්යතිරේකයක් වන්නේ ස්නායු රෝගයෙන් පෙළෙන රෝගීන්, ඔවුන්ට අඩු වේගයකින් සපත්තු පැළඳීම තහනම්ය. සපත්තු තෝරාගැනීමේදී, දියවැඩියාව ඇති රෝගීන් සඳහා එවැනි නිර්දේශ තිබේ, ඒවා අනුගමනය කළ යුතුය:
- සපත්තු කිහිප වතාවක් උත්සාහ කරන්න,
- නව සපත්තු වලින් ගබඩාව වටා ඇවිදින්න.
- තනිකරම ඇති ඉනෝස් සුමට හා කම්පන නොවන පාද සම තෝරා ගනී.
ක්රීඩා හා ශාරීරික ක්රියාකාරකම්
පළමු වර්ගයේ දියවැඩියාව හඳුනාගැනීමේදී ක්රීඩාවන් සඳහා නිර්දේශ අනුගමනය කළ යුතුය. ශාරීරික ක්රියාකාරකම් තහනම් නොවේ, නමුත් අතිරේක චිකිත්සාව ලෙස සැලකේ. පළමු වර්ගයේ දියවැඩියා රෝගීන් සඳහා ක්රීඩා කරන විට ඉන්සියුලින් ප්රතිරෝධයේ අඩුවීමක් දක්නට ලැබේ. ඉන්සියුලින් මත යැපෙන දියවැඩියාව සමඟ ඉන්සියුලින් පරිභෝජනය කරන මාත්රාව අඩු වේ. මධ්යස්ථ වැඩ බර අභ්යන්තර අවයව වැඩි දියුණු කරයි. දියවැඩියා රෝගීන් සඳහා, හැඩගැස්වීම, වේගවත් ඇවිදීම සහ යෝග්යතාවය වඩාත් ප්රයෝජනවත් යැයි සැලකේ. පුහුණුකරුවෙකු සමඟ ව්යායාමයක නිරත වීම වඩා හොඳය. ඔහු විශේෂ අභ්යාස මාලාවක් තෝරා ගනු ඇත. අනුකූල රෝගාබාධ සහිත රෝගීන් තුළ ක්රීඩාව contraindicated. එබැවින්, රෙටිනෝපති සමඟ ව්යායාම මගින් කකුල් වල ඇති යාත්රා සමඟ ගැටලු උග්ර වන අතර තත්වය වඩාත් නරක අතට හැරේ. රෝගයේ පාලනයකින් තොරව ප්රකාශිත රෝගීන් සඳහා ශාරීරික ව්යායාමවල යෙදීම contraindicated.
ප්රහාරයකට සහාය වීම සඳහා නීති
රෝගයට පෝෂණ කාලසටහනක් අනුගමනය කිරීම අවශ්ය වේ.
හයිපොග්ලයිසමික් ප්රහාරයක් කුසගින්නෙන් කුපිත වේ. මෙම තත්වය දියවැඩියා රෝගියෙකුට භයානක ය. රෝගියාගේ relatives ාතීන් රෝගියාට උපකාර කිරීමේ වැදගත් කරුණු දැන සිටිය යුතුය - වැදගත් ක්රියා පටිපාටියක්. හයිපොග්ලයිසමික් ප්රහාරයකින් ඉන්සියුලින් මත යැපෙන දියවැඩියා රෝගීන්ට ආහාර වේලක් ලබා දිය යුතුය. දියවැඩියා රෝගියෙකු ඔහු සමඟ “ආහාර කට්ටලයක්” තිබිය යුතුය - 10 පළාත් සභා. පිරිපහදු කළ සීනි, ලෙමනේඩ් ලීටර් භාගයක්, පැණිරස කුකීස් ග්රෑම් 100 ක්, ඇපල් 1 ක්, සැන්ඩ්විච් 2 ක්. දියවැඩියාවෙන් පෙළෙන රෝගියෙකුට වහාම ජීර්ණය කළ හැකි කාබෝහයිඩ්රේට් (මී පැණි, සීනි) ලබා දිය යුතුය. ඔබට ග්රෑම් 50 ක ග්ලූකෝස් 5% ක ඇම්පියුලයක් තනුක කළ හැකිය. දරුණු හයිපොග්ලිසිමියා රෝගයේදී දියවැඩියා රෝගියා පැත්තකට වී සිටීම හොඳය; මුඛ කුහරය තුළ කිසිවක් නොතිබිය යුතුය. 40% ග්ලූකෝස් ද්රාවණයක් (ග්රෑම් 100 දක්වා) රෝගියාට එන්නත් කරනු ලැබේ. මෙම ක්රියා පටිපාටිය යථා තත්වයට පත් කිරීමට උපකාරී නොවූයේ නම්, රෝගියාට ඉන්ට්රාවෙනස් ඩ්රොපර් එකක් ලබා දෙන අතර තවත් 10% ග්ලූකෝස් විසඳුමක් ලබා දෙනු ලැබේ. දියවැඩියා රෝගීන්ට රෝහල් ගත කිරීම අවශ්ය වේ.

 ඉන්සියුලින් නිෂ්පාදනය සඳහා වගකිව යුතු අග්න්යාශයික පටක විනාශ කිරීමේ ප්රති as ලයක් ලෙස එය වර්ධනය වේ. එහි ප්රති As ලයක් ලෙස හෝමෝනය ප්රමාණවත් නොවීම සහ රුධිර ප්ලාස්මා වල ග්ලූකෝස් මට්ටම ඉහළ යාමට පටන් ගනී. පළමු වර්ගයේ දියවැඩියාව සංජානනීය රෝගයක් වන අතර එය ප්රධාන වශයෙන් රෝගයේ උපතේ සිට අවුරුදු 12 දක්වා ළමුන් හා නව යොවුන් වියේ දරුවන් තුළ දක්නට ලැබේ.
ඉන්සියුලින් නිෂ්පාදනය සඳහා වගකිව යුතු අග්න්යාශයික පටක විනාශ කිරීමේ ප්රති as ලයක් ලෙස එය වර්ධනය වේ. එහි ප්රති As ලයක් ලෙස හෝමෝනය ප්රමාණවත් නොවීම සහ රුධිර ප්ලාස්මා වල ග්ලූකෝස් මට්ටම ඉහළ යාමට පටන් ගනී. පළමු වර්ගයේ දියවැඩියාව සංජානනීය රෝගයක් වන අතර එය ප්රධාන වශයෙන් රෝගයේ උපතේ සිට අවුරුදු 12 දක්වා ළමුන් හා නව යොවුන් වියේ දරුවන් තුළ දක්නට ලැබේ.